Abstracts
Résumé
Objectif Répondre aux besoins de la population en santé mentale est une priorité du gouvernement du Québec. Pour ce faire, il importe d’évaluer et d’améliorer la qualité des soins pour les troubles mentaux dans les établissements de soins primaires et communautaires, en particulier les soins centrés sur la personne et axés sur le rétablissement. L’objectif de cette étude est de recenser les indicateurs de qualité existants mesurant ces dimensions, et d’en rapporter les forces et les faiblesses.
Méthode Une revue des revues systématiques a été effectuée dans les bases de données MEDLINE, EMBASE, PsycINFO et CINAHL, en utilisant des combinaisons de termes reliés aux concepts de « troubles de santé mentale », « première ligne », « qualité » et « revue ». L’évaluation des titres et résumés a été effectuée par des évaluateurs uniques et celle basée sur les textes intégraux par des paires d’évaluateurs travaillant de façon indépendante. La consultation d’un expert en qualité des services de santé mentale ainsi qu’une recherche manuelle dans les références des articles identifiés ont permis de finaliser la recherche. Une recension de la littérature grise dans les rapports ou sites Web d’organisations canadiennes ou internationales a également été réalisée.
Résultats À partir de 2 837 références initiales, la revue des revues systématiques a mené à l’inclusion de 6 revues systématiques. Pour la littérature grise, des indicateurs pertinents ont été trouvés sur les sites web de 13 organisations, dont 7 internationales et 6 canadiennes, à partir de 25 organisations consultées. Au total, 106 indicateurs ont été extraits, dont 91 pour les approches des soins centrés sur la personne et 15 pour celles orientées sur le rétablissement. Parmi les indicateurs pour les soins centrés sur la personne, 2 niveaux ont émergé : le niveau organisationnel, ciblant principalement les problèmes de continuité et le niveau des pratiques, portant sur les processus liés aux prestataires de soins ou à l’individu. Pour les approches de soins orientés sur le rétablissement, 4 catégories ont été constituées : les liens avec la communauté, la discrimination et la stigmatisation, les rôles sociaux, ainsi que le soutien social.
Conclusion Évaluer les soins centrés sur la personne et axés sur le rétablissement pour les personnes vivant avec des troubles mentaux à partir d’indicateurs de qualité robustes pose un défi majeur et notre recension révèle plusieurs lacunes à cet égard avec les indicateurs existants. Des efforts supplémentaires doivent être engagés pour améliorer la mesure de la qualité des soins en santé mentale, ce qui facilitera le déploiement adéquat des soins centrés sur la personne et axés sur le rétablissement, comme préconisé dans les stratégies gouvernementales et cliniques actuellement mises en place, dont le Programme québécois pour les troubles mentaux (PQPTM).
Mots-clés :
- troubles mentaux,
- santé mentale,
- indicateurs de qualité des soins,
- première ligne,
- rétablissement
Abstract
Objective Meeting the mental health needs of the population is a priority of the Quebec government. To do so, it is important to evaluate and improve the quality of mental health care in primary and community care settings, particularly with respect to person-centred and recovery-oriented care. The purpose of this study is to identify existing quality indicators that measure these dimensions, and to report on their strengths and weaknesses.
Method A review of systematic reviews was conducted in MEDLINE, EMBASE, PsycINFO and CINAHL, using combinations of search terms related to the concepts of “mental disorders,” “primary care,” “health care quality,” and “review.” The review of titles and abstracts review was completed by single reviewers and full-text review by pairs of reviewers working independently. Consultation with an expert in mental health care quality and a hand search of the references of identified articles finalized the search. A review of the grey literature, including the reports and websites of Canadian or international organizations, was also conducted.
Results From 2837 initial references, the review of systematic reviews led to the inclusion of 6 systematic reviews. For the grey literature, relevant indicators were found on the websites of 13 organizations, including 7 international and 6 Canadian ones, from 25 organizations consulted. A total of 106 indicators were retrieved, including 91 for person-centred care approaches and 15 for recovery-oriented approaches. Among the indicators for person-centred care, two levels emerged: the organizational level, focusing mainly on continuity issues, and the practice level, focusing on processes related to the care providers or the individual. For recovery-oriented approaches to care, four categories emerged: community connections, discrimination and stigma, social roles, and social support.
Conclusion Evaluating person-centered, recovery-oriented care for people with mental disorders based on robust quality indicators poses a major challenge and our review revealed several limitations related to the current set of indicators that exist to measure these approaches. Further efforts must be made to improve the measurement of quality of mental health care in terms of person-centred and recovery-oriented care, so that the governmental and clinical strategies currently in place, such as the Programme Québécois pour les Troubles Mentaux (PQPTM), can achieve their goals.
Keywords:
- mental disorders,
- mental health,
- quality of care indicators,
- primary care,
- recovery
Article body
Introduction
Au Québec, 1 personne sur 5 risque d’être touchée par un trouble de santé mentale chaque année, causant un important fardeau tant pour les personnes concernées que pour leurs proches (ministère de la Santé et des Services sociaux, 2022). Les coûts directs (soins de santé, services communautaires et sociaux, soutien au revenu) et indirects (impact sur les proches, troubles physiques concomitants) reliés à ces troubles mentaux, évalués à plusieurs milliards de dollars chaque année, sont en constante croissance (MSSS, 2022). Le contexte postpandémique lié à la COVID-19 a particulièrement aggravé cette situation, entraînant un déclin de la santé mentale et du bien-être de la population, en particulier chez des groupes déjà vulnérables, comme les jeunes et les personnes isolées (Statistique Canada, 2020).
La nécessité de répondre aux besoins en santé mentale de la population a été identifiée comme prioritaire dans les récentes orientations du MSSS (MSSS, 2022). Plus particulièrement, plusieurs actions ont été proposées pour renforcer les activités liées à la prévention, ainsi que pour améliorer la capacité de la population à accéder à des soins de santé mentale en temps opportun. Le MSSS met également l’accent sur l’amélioration de la qualité des soins et des pratiques. Par exemple, le Plan d’action interministériel en santé mentale (PAISM) 2022-2026 souligne la nécessité de mettre en place des services en santé mentale qui permettent « une réponse individualisée, continue et intégrée aux besoins de la personne » et qui sont offerts « (en) partenariat avec celle-ci et ses proches, dans le respect de ses volontés et de ses droits, en fonction de ses forces, de ses particularités et de ses projets de vie » (MSSS, 2022). En d’autres termes, les soins de santé mentale doivent refléter des approches centrées sur la personne et axées sur le rétablissement. Les soins centrés sur la personne sont définis comme « les soins promulgués à travers une relation dynamique entre les individus, ce qui compte pour eux, ainsi que tous les prestataires de soins pertinents. Ils impliquent d’identifier et de considérer les valeurs et les préférences des individus (…) de façon à supporter à la fois leur santé et leurs objectifs de vie » (traduction libre, American Geriatric Society, 2016). Les soins orientés sur le rétablissement sont quant à eux toutes les pratiques ou services qui font la promotion du rétablissement personnel des individus qui présentent des problèmes de santé mentale (Leamy et al., 2011).
Au Québec, les prestataires de soins semblent présenter certaines lacunes dans leur capacité à délivrer des soins répondant à ces deux critères (centrés sur la personne et axés sur le rétablissement). Plus particulièrement, des études menées dans divers milieux cliniques suggèrent que les équipes cliniques ont parfois du mal à établir des relations significatives avec les usagers des services (Morin et al., 2021 ; Piat et al., 2010), que les familles sont rarement engagées en tant que partenaires de soins (Morin et al., 2021 ; CSBE, 2012), que de nombreux usagers des services connaissent une faible continuité des soins (Fleury et al., 2023 ; Loranger et al., 2019), que les usagers des services font face à des attitudes stigmatisantes lorsqu’ils demandent des soins (Piat et al., 2012 ; Roberge et al., 2016) ou encore que les services axés sur le rétablissement sont insuffisamment mis en oeuvre dans certains milieux (Fleury et al., 2019 ; Fleury et al., 2020 ; Piat et al., 2012). Néanmoins, la littérature sur le sujet est assez restreinte et il y a un manque de données fiables sur la qualité des soins de santé mentale au Québec, particulièrement celles en lien avec les approches de soins centrés sur la personne et axés sur le rétablissement. En particulier, les indicateurs censés évaluer ces approches semblent peu adoptés, rapportés et consolidés. Pourtant, l’évaluation et le suivi continu de la qualité des soins sont essentiels pour identifier les pratiques sous-optimales, renforcer la responsabilisation des prestataires de soins et servir de catalyseur pour l’amélioration des services et des résultats de santé (Goldman et al., 2016 ; Campbell et al., 2002). Sans indicateurs fiables et valides pour les approches centrées sur la personne et axées sur le rétablissement en matière de soins de santé mentale, il est difficile de savoir si certaines initiatives provinciales en cours atteindront réellement leurs objectifs. Ceci inclut plusieurs initiatives décrites dans le PAISM et notamment le Programme québécois pour les troubles mentaux (PQPTM), un programme actuellement déployé qui vise à améliorer l’accessibilité et la qualité des soins pour les troubles mentaux courants (anxiété et dépression) dans les services de proximité à travers le Québec.
Dans ce contexte, l’objectif de cette étude était de recenser les indicateurs de qualité existants mesurant les approches centrées sur la personne et axées sur le rétablissement pour les soins aux personnes atteintes de TM, et de rapporter les forces et faiblesses de ceux-ci. Pour concentrer nos recherches, les indicateurs pertinents à la qualité des soins pour les troubles mentaux dans les milieux de soins primaires ou communautaires ont été ciblés.
Méthodes
Deux stratégies de recherche ont été utilisées afin d’identifier les indicateurs pertinents liés aux soins de santé mentale centrés sur la personne et axés sur le rétablissement. La première stratégie a consisté en une revue rapide des revues systématiques portant sur les indicateurs de qualité pour les troubles de santé mentale en contexte de soins de première ligne ou de services déployés dans la communauté. La deuxième stratégie était de réaliser une revue de la littérature grise en ciblant des indicateurs similaires dans les rapports ou sites Web d’organisations canadiennes ou internationales. Ces démarches ont été réalisées dans le cadre d’un projet plus large (COMPAS+) (Vachon et al., 2020), entrepris en collaboration avec l’Institut national d’excellence en santé et en services sociaux (INESSS), une organisation provinciale qui promeut l’excellence clinique et l’utilisation efficace des ressources dans le secteur de la santé et des services sociaux.
Stratégie 1 : revue rapide des revues systématiques
Une revue rapide est définie comme une forme de revue systématique conduite en une période de temps plus courte et en adaptant les méthodes afin d’accélérer le processus (INSPQ, 2021). La stratégie de recherche documentaire est exhaustive et non biaisée, mais simplifiée, en utilisant par exemple une lecture simple par un seul chercheur (Plüddemann et al., 2018). Cette méthode a été jugée le plus appropriée étant donné les échéanciers des travaux de l’INESSS.
Stratégie de recherche et critères d’inclusion
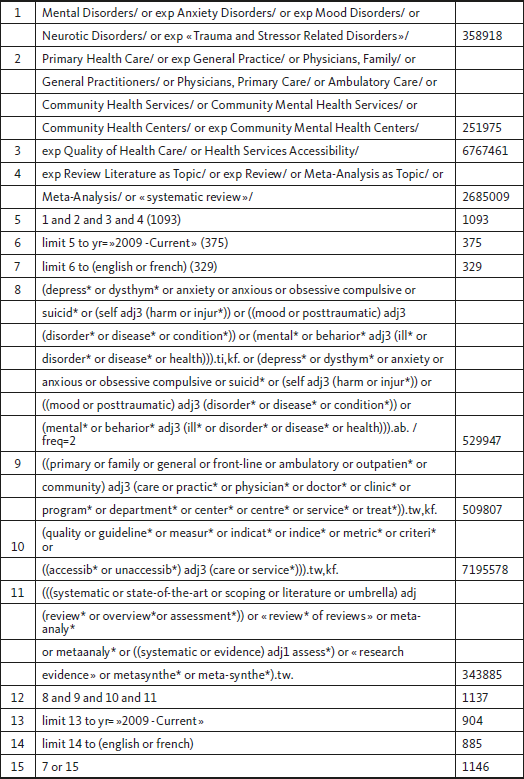
La recherche pour identifier les revues systématiques pertinentes a été réalisée dans les bases de données suivantes : MEDLINE, EMBASE, PsycINFO et CINAHL. Pour chaque banque de données, des combinaisons de mots clés reliés aux concepts de « troubles mentaux », « première ligne », « qualité » et « revue » ont été sélectionnées afin de répertorier les articles pertinents (voir Annexe 1). Pour être éligibles, les articles devaient répondre aux critères d’inclusion suivants : 1) présenter les résultats d’une revue systématique ou d’une méta-analyse publiée entre janvier 2009 et décembre 2019 ; 2) rapporter au moins un indicateur lié aux soins de santé mentale centrés sur la personne et axés sur le rétablissement et pouvant être utilisé en contexte de soins de première ligne ou de services déployés dans la communauté ; et 3) être publiés en anglais ou en français. La période de 10 ans (2009-2019) a été choisie pour refléter la littérature récente, dans le respect de contraintes de temps et de ressources. Les indicateurs ont été définis comme des éléments mesurables de la pratique clinique ou de la prestation de services qui peuvent être utilisés pour évaluer la qualité des soins et pour suivre les améliorations de la qualité au fil du temps (Campbell et al., 2002). Les articles étaient exclus de la revue s’ils : 1) rapportaient uniquement des résultats portant sur la santé mentale, sans présenter d’indicateurs de la qualité des soins ; 2) décrivaient uniquement des catégories d’indicateurs, sans niveaux mesurables (p. ex. « engagement familial » vs « pourcentage d’individus dont la famille s’est impliquée dans leurs soins ») ; 3) ne présentaient pas d’indicateurs reliés aux approches des soins centrés sur la personne ou axés sur le rétablissement (p. ex. indicateurs d’accès à un traitement ou service).
Selon des revues de cadre conceptuel (AGS, 2016 ; Eklund et al., 2019 ; Langberg et al., 2019), les éléments suivants peuvent être considérés comme s’intégrant aux approches de soins centrés sur la personne : traiter les individus avec dignité, compassion et respect, fournir des ressources d’information et d’apprentissage (psychoéducation), offrir des soins et traitements personnalisés, impliquer la personne dans la prise de décision et la planification des soins, supporter l’autogestion, apporter un soutien émotionnel, impliquer la famille et les amis, et coordonner les soins entre les fournisseurs de soins, les services et à travers le temps. Pour les soins orientés sur le rétablissement, ceci incluait des éléments tels que les pratiques qui valorisent l’espoir, le pouvoir d’agir et les forces de l’individu, prennent en compte la stigmatisation, mettent les individus en relation avec des ressources de soutien par les pairs et supportent la participation à la collectivité dans des rôles significatifs (Dell et al., 2021 ; Leamy et al., 2011).
Sélection des articles
Les références identifiées lors des recherches initiales ont été téléchargées dans le logiciel COVIDENCE (Covidence, 2023). Par la suite, la sélection des articles basée sur les titres et les résumés a été complétée par des évaluateurs uniques. La sélection des articles basée sur les textes intégraux a été menée par des paires d’évaluateurs composées de membres de l’équipe de recherche travaillant de façon indépendante. Tout désaccord a été résolu par le biais d’une discussion avec le chercheur principal.
Extraction des données, évaluation de la qualité et synthèse
Trois membres de l’équipe de recherche ont réalisé l’extraction des données sur les indicateurs de qualité à l’aide d’un formulaire structuré. Les variables suivantes ont été extraites : les caractéristiques de l’article (auteurs, année de publication, pays), les caractéristiques de l’étude (type de revue, types de participants, contexte de soins, nombre et années de publication des articles inclus) et les caractéristiques des indicateurs (type d’indicateur, détails de l’indicateur – c.-à-d. source de données, clientèle ciblée, etc.). Les résultats de la revue ont été synthétisés à partir d’approches descriptives et narratives, basées sur les définitions des approches centrées sur la personne et orientées sur le rétablissement.
Stratégie 2 : recension de la littérature grise
Des indicateurs additionnels ont été identifiés à partir de recherches réalisées sur des sites Web d’organisations canadiennes et internationales qui produisent des normes, des standards et des statistiques par rapport aux services en santé mentale. Ces organisations ont été identifiées par des experts de l’INESSS ou par des études antérieures sur les indicateurs de qualité en santé mentale (Goldman et al., 2016 ; Ramalho et al., 2019 ; Spaeth-Rublee et al., 2010). Dans le cadre de cette recherche, des pages web, des banques de données en ligne et des rapports publiés ont été examinés pour la période comprise entre janvier 2009 et novembre 2022. Les sites Web de 25 organisations internationales et canadiennes ont été investigués sur la base des critères précédemment mentionnés par les 4 membres de l’équipe de recherche (voir la liste complète des organisations dans l’Annexe 2). Les mêmes critères d’éligibilité, la même procédure de sélection ainsi que la même démarche d’extraction que pour la stratégie 1 ont été utilisés pour rapporter les indicateurs de qualité pertinents.
Résultats
Recherche, sélection et sources de données (Figure 1)
Les résultats issus de la revue des revues systématiques sont présentés dans la Figure 1. Un total de 2 837 références a d’abord été rapporté. Après retrait des doublons et examen des titres, 2 387 références ont été considérées. Après examen des titres et résumés, 62 articles de revue ont été retenus pour lecture complète. Finalement, 6 revues systématiques ont été incluses. Plusieurs revues traitant de la mesure de la qualité des soins de santé mentale dans des contextes pertinents, mais ne rapportant pas les indicateurs de manière mesurable, ont été exclues (Goldman et al., 2016 ; Kronenberg et al., 2017 ; Patel et al., 2015). Parmi les 6 revues retenues, les dates couvertes s’étendaient de la création des bases de données à 2018, bien que 3 des revues aient limité leur recherche aux articles publiés au début des années 2000 (Hartveit et al., 2017 ; Petrosyan et al., 2017 ; Urbanoski et al., 2019). Trois des revues comprenaient aussi des recherches dans la littérature grise et/ou des consultations d’experts (Hartveit et al., 2017 ; Petrosyan et al., 2017 ; Urbanoski et al., 2019). Le nombre total d’indicateurs de qualité pour la santé mentale identifiés par les revues s’élève à < 10 indicateurs (Hartveit 2017 et al. ; Petrosyan et al., 2017), entre 80 et 100 indicateurs (Menear et al., 2015 ; Ramalho et al., 2019), ou > 180 indicateurs (Duhoux et al., 2011) reliés à la qualité des soins en santé mentale. Dans l’article d’Urbanoski et al. (2019), le nombre total d’indicateurs n’est pas spécifié. Pour ces revues, 32 indicateurs liés spécifiquement aux soins centrés sur la personne ont été identifiés (Tableau 1). Aucun indicateur lié aux soins axés sur le rétablissement n’a été trouvé. Cinq des revues s’intéressaient spécifiquement aux milieux de soins de première ligne, alors que celle de Urbanoski et al. (2019) examinait les indicateurs à travers différents milieux de soins. Concernant les troubles mentaux, 3 ciblaient les indicateurs pour la dépression (Duhoux et al., 2011 ; Menear et al., 2015 ; Petrosyan et al., 2017) et 3 autres ceux pour les problèmes de santé mentale et/ou liés à l’usage de substances (Hartveit et al., 2017 ; Ramalho et al., 2019 ; Urbanoski et al., 2019).
Figure 1
Diagramme de sélection des indicateurs
Pour la deuxième stratégie de recherche, parmi les 25 organisations ciblées par les recherches dans la littérature grise, des indicateurs pertinents ont été trouvés sur les sites Web de 7 organisations internationales et 6 organisations canadiennes. La plupart d’entre eux ont été identifiés dans des rapports publiés, ainsi que dans des répertoires en ligne pour 2 organisations (le National Committee for Quality Assurance et le National Institute for Health and Care Excellence). Pour ce qui est des organisations internationales, 3 étaient basées aux États-Unis, 3 au Royaume-Uni et 1 en Australie. Parmi les 6 organisations canadiennes qui ont permis d’identifier des indicateurs pertinents, 2 étaient des organisations nationales et 4 des organisations provinciales. Globalement, les recherches dans la littérature grise ont permis d’identifier un total de 74 indicateurs, dont 59 liés aux soins centrés sur la personne et 15 aux approches orientées sur le rétablissement (Tableau 1).
Tableau 1
Caractéristiques générales des sources des indicateurs
Caractéristiques générales des indicateurs
Après arrimage des 2 stratégies, 106 indicateurs ont été ainsi identifiés, dont 91 pour les approches de soins centrés sur la personne et 15 pour celles orientées sur le rétablissement. Les caractéristiques de ces indicateurs sont présentées dans le Tableau 2. En particulier, pour les indicateurs des soins centrés sur la personne, deux grandes catégories ont été créées : les indicateurs au niveau organisationnel (n = 44, qui ciblent principalement les problèmes de continuité des soins, comme les taux de suivi dans les services et le nombre de références reçues) et les indicateurs au niveau des pratiques (n = 47, qui ciblent principalement les processus liés aux prestataires de soins ou à l’individu, comme le fait de recevoir de l’information sur ses soins ou que ces derniers soient culturellement adaptés). Les 2 types d’indicateurs ont le plus souvent été collectés à partir d’enquêtes auprès d’individus présentant des problèmes de santé mentale (n = 60 indicateurs), de banques de données clinico-administratives (n = 30), de dossiers cliniques (n = 10) ou d’autres sources (n = 4, questionnaires administrés à des cliniciens ou sources non spécifiées). Il est toutefois à noter que la plupart des données pour les indicateurs de la dimension organisationnelle de la continuité des soins ont été collectées à partir de banques de données clinico-administratives ou de dossiers cliniques, alors que celles pour les indicateurs de la dimension des pratiques ont plus fréquemment été récoltées à partir de questionnaires administrés aux utilisateurs de services. En matière de milieux de soins, 16 indicateurs spécifiques aux milieux de soins de première ligne et 10 qui réfèrent spécifiquement aux services offerts dans la communauté ont été identifiés. Toutefois, la plupart des indicateurs (n = 80) ont été élaborés pour être utilisés dans de multiples contextes et ne font pas spécifiquement référence aux soins de première ligne ou aux services offerts dans la communauté. Plus du tiers des indicateurs (n = 38, 36 %) ont été établis pour mesurer les soins prodigués aux individus présentant des troubles de santé mentale courants (p. ex. troubles anxieux ou dépressifs), alors que seuls 10 indicateurs concernent plus spécifiquement les TM graves (n = 6) ou les troubles liés à l’usage de substances (n = 4). La majorité des indicateurs (n = 79, 75 %) ne ciblaient pas de populations spécifiques d’individus présentant des troubles de santé mentale ou sont conçus spécifiquement pour les adultes (n = 21, 20 %). Seule une petite proportion d’indicateurs (environ 5 %) ciblait les vétérans (n = 4) ou les enfants et les adolescents (n = 2), bien que certains indicateurs destinés aux adultes incluent les groupes d’individus de moins de 18 ans. Aucun des indicateurs identifiés par les recherches effectuées ne cible spécifiquement les personnes âgées de plus de 65 ans.
Tableau 2
Caractéristiques générales des indicateurs
Caractéristiques spécifiques des indicateurs
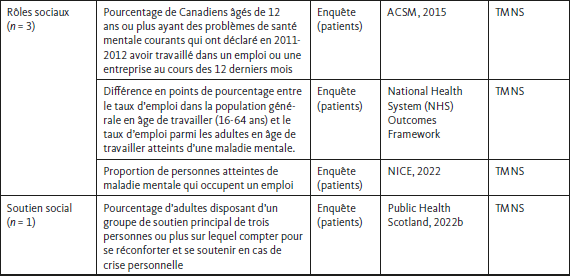
Pour les indicateurs pour les soins centrés sur la personne (n = 91), au niveau organisationnel (n = 44), des mesures de la gestion de la continuité (n = 30 ; p. ex. visites de suivi avec les prestataires de soins suite à un diagnostic en santé mentale, à l’amorce d’un traitement ou à un congé d’hôpital), de la continuité relationnelle (n = 2, p. ex. visites répétées auprès du même prestataire de soins), de la continuité au niveau du référencement entre prestataires (n = 7, p. ex. les références appropriées d’un médecin de famille vers des services de santé mentale spécialisés), ainsi que de la continuité quant aux transitions de soins (n = 5, p. ex. transition adéquate des services de santé mentale pour jeunes vers ceux pour adultes) ont été rapportées. Au niveau des pratiques, les catégories les plus communes étaient l’éducation apportée aux usagers de services (n = 22, p. ex. psychoéducation sur les troubles de santé mentale et leurs traitements), la prise de décision partagée (n = 8, p. ex. participation dans les décisions sur les traitements), de même que l’implication des proches (n = 6, p. ex. l’implication de la famille dans le traitement ou les soins). Les niveaux de soins comportant le moins d’indicateurs incluaient l’autogestion (n = 3, p. ex. recevoir des informations sur l’autogestion), la compétence culturelle (n = 2, p. ex. bénéficier de soins culturellement adaptés), l’empathie, la dignité et le respect (n = 2, p. ex. recevoir des soins respectant ces dimensions), la planification des soins (n = 2, p. ex. établir un plan de soins) et le respect de la vie privée (n = 2, p. ex. voir ses droits et libertés respectés). Pour les approches de soins orientés sur le rétablissement, les 15 indicateurs rapportés ont été regroupés en 4 niveaux : les liens avec la communauté (n = 6, p. ex. le sentiment d’appartenance à la communauté), la discrimination et la stigmatisation (n = 5, p. ex. les expériences de discrimination ou de stigmatisation en lien avec la santé mentale), les rôles sociaux (n = 3, p. ex. le taux d’emploi chez les individus présentant des troubles de santé mentale), ainsi que le soutien social (n = 1, p. ex. l’accès à du soutien social en cas de crise). Des détails supplémentaires concernant les indicateurs des soins centrés sur la personne et des approches de soins orientés sur le rétablissement sont présentés dans les tableaux supplémentaires 1 et 2 (Annexes 3 et 4).
DISCUSSION
Au Québec, d’importantes transformations sont en cours au sein du système de santé mentale pour améliorer la qualité des soins, notamment afin de rendre les traitements et les soins non seulement plus accessibles, mais aussi plus centrés sur la personne et axés sur le rétablissement (MSSS, 2022). Des indicateurs robustes liés à ces approches sont donc nécessaires pour établir un portrait clair de l’organisation actuelle des soins et des pratiques cliniques associées. En ce sens, cette étude basée sur des revues de la littérature scientifique et grise a permis d’identifier des indicateurs de qualité mesurant les approches centrées sur la personne et axés sur le rétablissement dans les soins aux personnes atteintes de troubles mentaux, en mettant l’accent sur les indicateurs qui pourraient être particulièrement utiles dans les soins primaires et les milieux communautaires. Ce processus a permis d’identifier 106 indicateurs de qualité, dont 91 indicateurs pour les approches de soins centrées sur la personne et 15 indicateurs pour celles orientées vers le rétablissement. À notre connaissance, il s’agit de la première revue à identifier et à examiner spécifiquement des indicateurs de qualité pour ces 2 niveaux importants de la qualité des soins de santé mentale.
Globalement, les indicateurs pour les soins de santé mentale centrés sur la personne et axés sur le rétablissement ne représentent qu’une faible minorité des indicateurs de qualité dans le domaine de la santé mentale, et dans celui des soins de santé plus largement. En effet, parmi les très nombreux indicateurs de qualité en santé mentale rapportés dans les 6 revues systématiques (plus de 400), seulement 32 (moins de 10 %) ont été conçus pour mesurer les approches de soins centrées sur la personne ou le rétablissement. De même, des organismes tels que le Commissaire à la santé et au bien-être du Québec, le National Committee for Quality Assurance et le National Quality Measures Clearinghouse des États-Unis, et la bibliothèque de normes et d’indicateurs du National Institute for Health and Care Excellence en Angleterre ont chacun produit des centaines d’indicateurs de qualité des soins au cours de la dernière décennie et pourtant, très peu d’entre eux s’inscrivent dans notre étude. Goldman et al. (2016) ont précédemment noté que le développement de mesures de qualité pour la santé mentale a pris du retard par rapport à celui des soins médicaux généraux ou des maladies physiques chroniques. Les résultats de cette étude confirment que le développement d’indicateurs pour les approches de soins centrés sur la personne et axés vers le rétablissement est encore à un stade préliminaire. De fait, on peut supposer qu’il demeure également un manque de déploiement ou d’évaluation des pratiques cliniques associées. D’un point de vue clinique, il est possible que des personnes vivant avec des troubles mentaux soient ainsi exposées à des soins incompatibles avec les approches centrées sur la personne et axées sur le rétablissement, sans que cela ne puisse être évalué. D’un point de vue politique, le manque de mesures disponibles rend également difficile l’évaluation de l’implantation et de la performance des programmes visant à promouvoir les approches centrées sur la personne et axées sur le rétablissement.
Toujours en matière de caractéristiques générales, la majorité des indicateurs identifiés à partir de nos examens sont susceptibles d’être applicables dans de multiples contextes de services et populations cliniques. Concernant les types de troubles mentaux, 38 indicateurs ciblaient spécifiquement les personnes atteintes de troubles mentaux courants, ce qui est cohérent avec l’accent que nous avons mis dans la recherche sur les soins dans les milieux de soins primaires et communautaires. Cependant, très peu d’indicateurs mesuraient les soins pour les troubles mentaux graves ou les troubles liés à l’usage de substances, ce qui semble problématique étant donné l’importance des soins dans la communauté pour ces conditions (Latimer, 2005). Il convient également de noter que peu d’indicateurs ciblant les jeunes et aucun indicateur ciblant les personnes âgées n’ont été relevés. Pourtant, l’intervention précoce est recommandée pour mitiger les symptômes et les troubles de santé mentale pouvant se manifester chez les enfants et les adolescents (McGorry et Mei, 2018). Il a également été démontré qu’environ 20 % des personnes âgées de 65 ans et plus vivent avec une maladie mentale (Canadian Coalition for Seniors’ Mental Health, 2021). Bien que certaines enquêtes ou bases de données puissent être en mesure d’exploiter les expériences de ces groupes en stratifiant les résultats de leurs indicateurs en fonction de l’âge, de nouveaux indicateurs qui saisissent les expériences uniques des jeunes et des personnes âgées seraient probablement utiles aux intervenants du système de santé.
Plus spécifiquement, pour les indicateurs de soins centrés sur la personne, nous avons identifié de nombreux indicateurs liés à la continuité des soins de santé mentale, largement considérée comme une dimension essentielle des soins centrés sur la personne (Eklund et al., 2019 ; Hudon et al., 2012 ; Scholl et al., 2014). Cependant, la plupart de ces indicateurs se rapportaient à des questions de continuité de prise en charge et notamment à la mesure du suivi des soins par les prestataires en soins primaires ou en milieu communautaire. En revanche, très peu d’indicateurs liés à la continuité relationnelle et informationnelle ont été relevés, alors que les usagers des services de santé mentale apprécient grandement le fait de pouvoir développer des relations continues et de confiance avec leurs prestataires, et que les ruptures dans ces relations interpersonnelles sont vécues comme stressantes et anxiogènes (Biringer et al., 2017 ; Newman et al., 2015). Le fait que les informations ne soient pas partagées entre leurs prestataires, les obligeant à répéter leur histoire auprès de chaque nouveau prestataire, est également un élément limitant la qualité des soins fournis. Des indicateurs de continuité relationnelle et informationnelle existent pourtant pour les populations de soins primaires (Ramalho et al., 2019), et pourraient ainsi facilement être adaptés aux personnes atteintes de troubles mentaux, notamment dans l’optique de s’assurer d’un transfert optimal vers les ressources communautaires.
De plus, un nombre limité d’indicateurs a été développé pour identifier les processus de soins de santé mentale centrés sur la personne au niveau des pratiques cliniques. Par exemple, seuls quelques indicateurs capturaient les expériences de traitement avec respect et empathie, dans le respect de la culture de la personne, ou dans une optique d’autogestion – des niveaux clés des soins centrés sur la personne (Eklund et al., 2019 ; Kitson et al., 2015). Ce constat est cohérent avec des études antérieures (Patel et al., 2015) et suggère que l’engagement des personnes et des proches dans les traitements de soins de santé mentale pourrait être largement amélioré (Doody et al., 2017 ; Landeweer et al., 2017). Au Québec, de nombreuses initiatives sont pourtant encouragées par le gouvernement, notamment dans le cadre du PQTPM (2021) pour promouvoir l’autogestion ou les autosoins. Ainsi, des indicateurs cohérents avec ces propositions et coconstruits avec les usagers pourraient permettre d’assurer un suivi adéquat de ces politiques.
Enfin, notre étude souligne également un besoin évident de développer davantage d’indicateurs liés aux expériences de soins axés sur le rétablissement, un constat repris par de précédents auteurs (Goldman et al., 2016 ; Spaeth-Rublee et al., 2014). Il est important de noter que les indicateurs liés à la prise de décision partagée et à l’autogestion, qui ont été catégorisés comme des approches de soins centrés sur la personne, sont également conformes à la dimension d’autonomisation des soins axés sur le rétablissement (Leamy et al., 2011). Même si les aspects relatifs aux liens avec la communauté et aux expériences de discrimination et de stigmatisation ont été rapportés dans cette étude, de nombreuses autres dimensions semblent être négligées. Il s’agit, entre autres, de l’accès au soutien des pairs, du fait de recevoir des soins qui suscitent l’espoir et l’optimisme, de la reconstruction d’un sentiment positif envers soi et de la confiance en soi, ainsi que du fait que les prestataires se concentrent sur les stratégies personnelles. Cette lacune est surprenante, compte tenu du nombre croissant d’instruments disponibles pour mesurer le rétablissement du point de vue des utilisateurs de services (van Weeghel et al., 2019). Des instruments tels que les mesures de l’environnement propice au rétablissement (Dumont et al., 2007) ou encore l’échelle de gestion de la maladie et du rétablissement (Mueser et al., 2006) semblent en effet particulièrement bien adaptés pour servir de base à de nouveaux indicateurs de soins axés sur le rétablissement.
Cette étude possède plusieurs forces, notamment l’utilisation d’une stratégie de recension de la littérature grise en complément aux écrits scientifiques, ce qui permet d’élargir la recherche aux pratiques concrètes d’évaluation de la qualité des soins, parfois non rapportées dans la littérature scientifique. De plus, des revues de cadres conceptuels portant sur nos 2 approches, soit l’approche centrée sur la personne et celle axée sur le rétablissement, ont été utilisées pour guider la sélection des indicateurs. Cette étude a ainsi permis d’identifier un nombre important d’indicateurs de type Patient Reported Experience Measures (PREMs) liés aux soins centrés sur la personne et axés sur le rétablissement, une contribution importante à la littérature. Les PREMs sont des mesures de l’expérience de soins perçue rapportées par les usagers qui peuvent aider les professionnels et les gestionnaires de la santé à mieux comprendre comment les usagers évaluent eux-mêmes les soins qu’ils reçoivent (OCDE, 2019). Ces expériences peuvent influencer les relations patients-soignants, la capacité des personnes à accéder aux traitements et à les suivre, et in fine les résultats cliniques (OCDE, 2019). Néanmoins, certaines limites sont à noter. La revue de revues systématiques était axée sur l’examen des revues systématiques en tant que telles, et non sur les études individuelles. De la même manière, la stratégie de recherche a été achevée fin 2019, certaines études plus récentes pourraient donc être manquantes. D’autre part, certaines organisations non ciblées par notre étude, comme le Centre canadien sur les dépendances et l’usage des substances (https://www.ccsa.ca/fr ), ont pu développer des indicateurs d’intérêt. Enfin, des analyses de validité et de fiabilité pour chacun des indicateurs que nous avons trouvés pourraient être menées afin de valider leur pertinence.
CONCLUSION
Fournir des soins de qualité aux personnes vivant avec des TM, en particulier des soins centrés sur la personne et axés sur le rétablissement, demeure un défi majeur. Cette étude suggère que les évaluer via des indicateurs robustes l’est au moins tout autant, surtout lorsqu’on s’intéresse aux expériences de soins. Même si les indicateurs portant sur les soins centrés sur la personne sont plus répandus que ceux axés sur le rétablissement, leur recension révèle la présence de nombreuses lacunes telles que des indicateurs peu spécifiques (population à l’étude, soins ciblés, etc.) ou encore des sources de données peu exploitées (enquêtes, dossiers médicaux, etc.). Il semble nécessaire d’améliorer la mesure de la qualité des soins en santé mentale relativement à ces 2 approches, afin que les stratégies actuellement déployées, notamment le PQPTM, puissent tenir leurs promesses d’améliorer les services.
Appendices
Annexes
Annexe 1. Exemple de stratégie de recherche (MEDLINE)
Annexe 2. Liste des organisations (littérature grise)
Liste des organisations internationales (n = 14)
Agency for Healthcare Research and Quality
Australian Commission on Safety and Quality in Healthcare
Australian Institute of Health and Welfare
Department of Health–NHS National Indicator Library
European Core Health Indicators
Haute Autorité de santé
International Consortium for Health Outcomes Measurement
National Committee for Quality Assurance (HEDIS)
National Institute for Health and Care Excellence
National Quality Forum
National Quality Measures Clearinghouse
Organization for Economic Co-operation and Development
Public Health Scotland
Trimbos Institute for Mental Health
Liste des organisations canadiennes (n = 11)
Agence de santé publique du Canada
Commissaire à la santé et au bien-être
Commission de la santé mentale du Canada
Health Council of Canada
Health Quality Ontario
Institut canadien d’information sur la santé
Institute for Clinical Evaluative Sciences (ICES)
Institut national de santé publique du Québec
Institut national d’excellence en santé et en services sociaux
Manitoba Centre for Health Policy
Statistique Canada
Annexe 3. Tableau supplémentaire 1. Détail des indicateurs des approches de soins centrées sur la personne

(continuation)

(continuation)

(continuation)

(continuation)

(continuation)

(continuation)

(continuation)

1. Spécificités. Type de trouble mental (TM) : TM courant (TMC), TM grave (TMG), trouble lié à l’usage de substances (TLS), TM non spécifié (TMNS). Groupe d’âge : jeunes (JEU), vétérans (VET) ; Services ciblés : soins dans la communauté (SC), soins primaires (SP).
Annexe 4. Tableau supplémentaire 2. Détail des indicateurs des approches de soins axés sur le rétablissement
1. Spécificités. Type de trouble mental (TM) : TM courant (TMC), TM grave (TMG), trouble lié à l’usage de substances (TLS), TM non spécifié (TMNS). Groupe d’âge : jeunes (JEU), vétérans (VET) ; Services ciblés : soins dans la communauté (SC), soins primaires (SP).
Bibliographie
- American Geriatrics Society, Expert Panel on Person-Centered Care. (2016). Person-centered care : A definition and essential elements. Journal of the American Geriatrics Society, 64(1), 15-18.
- Agence de santé publique du Canada. (2016). Rapport sur le Cadre d’indicateurs de surveillance de la santé mentale positive. Consulté 20 février 2023, à l’adresse https://sante-infobase.canada.ca/sante-mentale-positive/
- Agency for Healthcare Research and Quality (AHRQ), CAHPS ECHO Survey Measures. (2018). Résultats des mesures d’évaluation de la qualité de l’enquête CAHPS ECHO 3.0. Consulté 20 février 2023, à l’adresse https://www.ahrq.gov/cahps/surveys-guidance/echo/index.html
- Australian Institute of Health and Welfare. (2013). Rapport sur les indicateurs de performance clé pour les services de santé mentale publics australiens. Consulté 20 février 2023, à l’adresse https://www.aihw.gov.au/getmedia/f9bb1a07-a43b-458a-9b73-64ef19d8aedd/Key-Performance-Indicators-for-Australian-Public-Mental-Health-Services-Third-Edition.pdf.aspx
- Bélanger, J.-F., Nieuwenhuyse, H. van, Ouellet, M. et Tremblay, G. (2012). Rapport sur les indicateurs de performance en santé mentale. Commissaire à la santé et au bien-être du Quebec.
- Biringer, E., Hartveit, M., Sundfør, B., Ruud, T. et Borg, M. (2017). Continuity of care as experienced by mental health service users-a qualitative study. BMC health services research, 17, 1-15.
- Burgess, P., Pirkis, J., Coombs, T. et Rosen, A. (2011). Assessing the Value of Existing Recovery Measures for Routine Use in Australian mental Health Services. Australian & New Zealand Journal of Psychiatry, 45(4), 267-280. https://doi.org/10.3109/00048674.2010.549996
- Butler, A., Goldner, E. et Jones, W. (2015). Informing the Future : Mental Health Indicators for Canada. Mental Health Commission of Canada.
- Campbell, S. M., Braspenning, J. A., Hutchinson, A. et Marshall, M. (2002). Research methods used in developing and applying quality indicators in primary care. Quality and Safety in Health Care, 11(4), 358-364.
- Chiu, M., Guttmann, A. et Kurdyak, P. (2020). Mental Health and Addictions System Performance in Ontario : An Updated Scorecard, 2009-2017. Healthcare Quarterly, 23(3), 7-11. https://doi.org/10.12927/hcq.2020.26340
- Cleverley, K., Rowland, E., Bennett, K., Jeffs, L. et Gore, D. (2020). Identifying core components and indicators of successful transitions from child to adult mental health services : A scoping review. European Child & Adolescent Psychiatry, 29(2), 107-121. https://doi.org/10.1007/s00787-018-1213-1
- Coalition canadienne pour la santé mentale des personnes âgées. (2021). Canadian Guidelines on Prevention, Assessment and Treatment of Depression Among Older Adults. Consulté 20 février 2023, à l’adresse https://ccsmh.ca/wp-content/uploads/2021/06/CCSMH_Depression_Guidelines_FINAL_EN.pdf
- Commission de la santé mentale du Canada (CSMC). (2015). Rapport sur les indicateurs de la santé mentale pour le Canada. Consulté 20 février 2023, à l’adresse https://www.mentalhealthcommission.ca/wp-content/uploads/drupal/Tracer%252520la%252520voie%252520de%252520l%2525E2%252580%252599avenir%252520-%252520Indicateurs%252520de%252520la%252520sant%2525C3%2525A9%252520mentale%252520pour%252520le%252520Canada_0.pdf
- Dell, N. A., Long, C. et Mancini, M. A. (2021). Models of mental health recovery : An overview of systematic reviews and qualitative meta-syntheses. Psychiatric Rehabilitation Journal, 44(3), 238-253.
- Doody, O., Butler, M. P., Lyons, R. et Newman, D. (2017). Families’ experiences of involvement in care planning in mental health services : an integrative literature review. Journal of Psychiatric and Mental Health Nursing, 24(6), 412-430.
- Duhoux, A., Fournier, L. et Menear, M. (2011). Quality Indicators for Depression Treatment in Primary Care : A Systematic Literature Review. Current Psychiatry Reviews, 7(2), 104-137. https://doi.org/10.2174/157340011796391166
- Dumont, J., Ridgway, P., Dornan, S., Ralph et Onken, S. (2007). Recovery Oriented Systems Indicators Measure (ROSI). Dans Consultant in Mental Health Services Research.
- Eklund, J. H., Holmström, I. K., Kumlin, T., Kaminsky, E., Skoglund, K., Höglander, J., Sundler, A. J., Condén, E. et Meranius, M. S. (2019). “Same same or different ?” A review of reviews of person-centered and patient-centered care. Patient Education and Counseling, 102(1), 3-11.
- Fleury, M. J., Cao, Z., Grenier, G. et Huỳnh, C. (2023). Profiles of quality of outpatient care use, associated sociodemographic and clinical characteristics, and adverse outcomes among patients with substance-related disorders. Substance Abuse Treatment, Prevention, and Policy, 18(1), 1-13.
- Fleury, M. J., et al. (2019). Surveillance de l’utilisation des urgences au Québec par les patients ayant des troubles mentaux. INSPQ, Institut national de santé publique du Québec, BiESP, Bureau d’information et d’études en santé des populations.
- Fleury, M. J. et Grenier, G. (2012). Rapport sur l’état de situation sur la santé mentale au Québec et réponse du système de santé et de services sociaux. Commissaire à la santé et au bien-être du Québec.
- Fleury, M. J., Grenier, G. et Bamvita, J. M. (2020). Relationships among structures, team processes, and outcomes for service users in Quebec mental health service networks. International Journal of Integrated Care, 20(2).
- Goldman, M. L., Spaeth-Rublee, B., Nowels, A. D., Ramanuj, P. P. et Pincus, H. A. (2016). Quality measures at the interface of behavioral health and primary care. Current psychiatry reports, 18(4), 39.
- Hartveit, M., Vanhaecht, K., Thorsen, O., Biringer, E., Haug, K. et Aslaksen, A. (2017). Quality indicators for the referral process from primary to specialised mental health care : An explorative study in accordance with the RAND appropriateness method. BMC Health Services Research, 17(1), 4. https://doi.org/10.1186/s12913-016-1941-1
- Health Quality Ontario (HQO). (2015). Measuring Up : A yearly report on how Ontario’s health system is performing. Consulté 20 février 2023, à l’adresse https://www.hqontario.ca/Portals/0/Documents/pr/measuring-up-2019-en.pdf
- Health Quality Ontario (HQO). (2020). Quality standards. Anxiety Disorders. Consulté 20 février 2023, à l’adresse https://www.hqontario.ca/evidence-to-improve-care/quality-standards/view-all-quality-standards/anxiety-disorders
- Health Quality Ontario (HQO). (2016). Normes de qualité pour les soins de la dépression majeure chez les adultes et les adolescents. Consulté 20 février 2023, à l’adresse https://www.hqontario.ca/portals/0/documents/evidence/quality-standards/qs-depression-clinical-guide-1609-fr.pdf
- Hudon, C., Fortin, M., Haggerty, J., Loignon, C., Lambert, M. et Poitras, M. E. (2012). Patient-centered care in chronic disease management : a thematic analysis of the literature in family medicine. Patient education and counseling, 88(2), 170-176.
- Institut National de Santé Publique (INSPQ). (2021). Les revues narratives : fondements scientifiques pour soutenir l’établissement de repères institutionnels. Consulté 20 février 2023, à l’adresse https://www.inspq.qc.ca/sites/default/files/publications/2780_revues_narratives_fondements_scientifiques_0.pdf
- Institute for Clinical Evaluative Sciences (ICES). (2021). Mental Health and Addictions System Performance in Ontario–2021 Scorecard–Technical Appendix. Consulté 20 février 2023, à l’adresse https://www.ices.on.ca/Publications/Atlases-and-Reports/2021/Mental-Health-and-Addictions-System-Performance-in-Ontario-2021-Scorecard
- Khawagi, W. Y., Steinke, D. T., Nguyen, J. et Keers, R. N. (2019). Identifying potential prescribing safety indicators related to mental health disorders and medications : A systematic review. PLOS ONE, 14(5), e0217406. https://doi.org/10.1371/journal.pone.0217406
- Kitson, A., Marshall, A., Bassett, K. et Zeitz, K. (2013). What are the core elements of patient-centred care ? A narrative review and synthesis of the literature from health policy, medicine and nursing. Journal of advanced nursing, 69(1), 4-15.
- Landeweer, E., Molewijk, B., Hem, M. H. et Pedersen, R. (2017). Worlds apart ? A scoping review addressing different stakeholder perspectives on barriers to family involvement in the care for persons with severe mental illness. BMC Health Services Research, 17(1), 1-10.
- Langberg, E. M., Dyhr, L. et Davidsen, A. S. (2019). Development of the concept of patient-centredness : A systematic review. Patient Education and Counseling, 102(7), 1228-1236.
- Latimer, E. (2005). Community-based care for people with severe mental illness in Canada. International Journal of Law and Psychiatry, 28(5), 561-573. https://doi.org/10.1016/j.ijlp.2005.08.001
- Leamy, M., Bird, V., Le Boutillier, C., Williams, J. et Slade, M. (2011). Conceptual framework for personal recovery in mental health : Systematic review and narrative synthesis. British Journal of Psychiatry, 199(6), 445-452. https://doi.org/10.1192/bjp.bp.110.083733
- Loranger, C., Bamvita, J. M. et Fleury, M. J. (2020). Typology of patients with mental health disorders and perceived continuity of care. Journal of Mental Health, 29(3), 296-305.
- McGorry, P. D. et Mei, C. (2018). Early intervention in youth mental health : Progress and future directions. Evidence-Based Mental Health, 21(4), 182-184. https://doi.org/10.1136/ebmental-2018-300060
- Menear, M., Doré, I., Cloutier, A.-M., Perrier, L., Roberge, P., Duhoux, A., Houle, J. et Fournier, L. (2015a). Chronic physical comorbidity burden and the quality of depression treatment in primary care : A systematic review. Journal of Psychosomatic Research, 78(4), 314-323. https://doi.org/10.1016/j.jpsychores.2015.01.001
- Menear, M., Doré, I., Cloutier, A.-M., Perrier, L., Roberge, P., Duhoux, A., Houle, J. et Fournier, L. (2015b). The influence of comorbid chronic physical conditions on depression recognition in primary care : A systematic review. Journal of Psychosomatic Research, 78(4), 304-313. https://doi.org/10.1016/j.jpsychores.2014.11.016
- Ministère de la Santé et des Services sociaux (MSSS) du Québec. (2021). Programme québécois pour les troubles mentaux : Des autosoins à la psychothérapie (PQPTM) – Professionnels de la santé–MSSS. Consulté 20 février 2023, à l’adresse https://www.msss.gouv.qc.ca/professionnels/sante-mentale/programme-quebecois-pour-les-troubles-mentaux/
- Ministère de la Santé et des Services sociaux (MSSS) du Québec. (2022). Plan d’action interministériel en santé mentale (PAISM) 2022 – 2026 – Version synthèse. Consulté 20 février 2023, à l’adresse https://publications.msss.gouv.qc.ca/msss/fichiers/2021/21-914-15W.pdf
- Morin, M.-H., Bergeron, A.-S., Levasseur, M. A., Iyer, S. N. et Roy, M.-A. (2021). Les approches familiales en intervention précoce : repères pour guider les interventions et soutenir les familles dans les programmes d’intervention pour premiers épisodes psychotiques (PPEP). Santé mentale au Québec, 46(2), 139-159.
- Mueser, K. T., Meyer, P. S., Penn, D. L., Clancy, R., Clancy, D. M. et Salyers, M. P. (2006). The Illness Management and Recovery program : rationale, development, and preliminary findings. Schizophrenia bulletin, 32(suppl_1), S32-S43.
- National Committee for Quality Assurance– The Healthcare Effectiveness Data and Information Set (HEDIS). (2022). Mesures de la bibliothèque en ligne de l’HEDIS. Consulté 20 février 2023, à l’adresse https://store.ncqa.org/hedis-quality-measurement.html
- National Institute for health and Care Excellence (NICE). (2011). Service user experience in adult mental health services. Consulté 20 février 2023, à l’adresse https://www.nice.org.uk/guidance/qs14/resources/service-user-experience-in-adult-mental-health-services-pdf-2098485311173
- National Institute for Health and Care Excellence (NICE). (2022). Bibliothèque en ligne des normes et indicateurs de qualité du NICE. Consulté 20 février 2023, à l’adresse https://www.nice.org.uk/standards-and-indicators/quality-standards
- National Quality Measures Clearinghouse (NQMC), U.S. Department of Health and Human Services. (2022). Attachment I : NQMC Index of Measures. Consulté 20 février 2023, à l’adresse https://www.health.state.mn.us/data/hcquality/docs/NQMC_Index.pdf
- Newman, D., O’Reilly, P., Lee, S. H. et Kennedy, C. (2015). Mental health service users’ experiences of mental health care : an integrative literature review. Journal of psychiatric and mental health nursing, 22(3), 171-182.
- Organisation for Economic Co-Operation and Development (OECD). (2019). Measuring what matters : the Patient-Reported Indicator Surveys. 2019 Status Report. Disponible à : https://www.oecd.org/health/health-systems/Measuring-what-matters-the-Patient-Reported-Indicator-Surveys.pdf
- Patel, M. M., Brown, J. D., Croake, S., Lewis, R., Liu, J., Patton, L., Potter, D. E. B. et Scholle, S. H. (2015). The current state of behavioral health quality measures : where are the gaps ? Psychiatric Services, 66(8), 865-871.
- Petrosyan, Y., Sahakyan, Y., Barnsley, J. M., Kuluski, K., Liu, B. et Wodchis, W. P. (2017a). Quality indicators for care of depression in primary care settings : A systematic review. Systematic Reviews, 6(1), 126. https://doi.org/10.1186/s13643-017-0530-7
- Piat, M. et Lal, S. (2012). Service providers’ experiences and perspectives on recovery-oriented mental health system reform. Psychiatric rehabilitation journal, 35(4), 289.
- Piat, M., Sabetti, J. et Bloom, D. (2010). The transformation of mental health services to a recovery-orientated system of care : Canadian decision maker perspectives. International Journal of Social Psychiatry, 56(2), 168-177.
- Plüddemann, A., Aronson, J. K., Onakpoya, I., Heneghan, C. et Mahtani, K. R. (2018). Redefining rapid reviews : A flexible framework for restricted systematic reviews. BMJ Evidence-Based Medicine, 23(6), 201‑203. https://doi.org/10.1136/bmjebm-2018-110990
- Public Health Scotland. (2019). Quality Indicator Profile for Mental Health. Consulté 20 février 2023, à l’adresse https://www.isdscotland.org/Health-Topics/Quality-Indicators/Mental-Health-Quality-Indicator-Profile/Publications/2019-09-17/Introduction/
- Public Health Scotland. (2022). Adult mental health indicators. Consulté 20 février 2023, à l’adresse https://publichealthscotland.scot/our-areas-of-work/mental-health/mental-health-indicators/adult-mental-health-indicators/
- Ramalho, A., Castro, P., Gonçalves-Pinho, M., Teixeira, J., Santos, J. V., Viana, J., Lobo, M., Santos, P. et Freitas, A. (2019). Primary health care quality indicators : An umbrella review. PLOS ONE, 14(8), e0220888. https://doi.org/10.1371/journal.pone.0220888
- Roberge, P., Hudon, C., Pavilanis, A., Beaulieu, M. C., Benoit, A., Brouillet, H., Bouliane, I., De Pauw, A., Frigon, S., Gaboury, I., Gaudreault, M., Girard, A., Giroux, M., Grégoire, E., Langlois, L., Lemieux, M., Loignon, C. et Vanasse, A. (2016). A qualitative study of perceived needs and factors associated with the quality of care for common mental disorders in patients with chronic diseases : the perspective of primary care clinicians and patients. BMC family practice, 17(1), 1-14.
- Scholl, I. (2014). An Integrative Model of Patient-Centeredness–A Systematic Review and Concept Analysis. PLOS ONE, 9(9).
- Shaw, E. J., Sutcliffe, D., Lacey, T. et Stokes, T. (2013). Assessing depression severity using the UK Quality and Outcomes Framework depression indicators : A systematic review. British Journal of General Practice, 63(610), e309-e317. https://doi.org/10.3399/bjgp13X667169
- Spaeth-Rublee, B., Pincus, H. A., Silvestri, F. et Peters, J. (2014). Measuring quality of mental health care : an international comparison. International Journal of Environmental Research and Public Health, 11(10), 10384-10389.
- Spaeth-Rublee, B., Pincus, H. A., Huynh, P. T. et IIMHL Clinical Leaders Group, Mental Health Quality Indicators Project. (2014). Measuring quality of mental health care : A review of initiatives and programs in selected countries. Canadian Journal of Psychiatry, 2010, 55(9), 539-548.
- Statistique Canada (2020). Le Quotidien–La santé mentale des Canadiens durant la pandémie de COVID-19. Consulté 20 février 2023, à l’adresse https://www150.statcan.gc.ca/n1/daily-quotidien/200527/dq200527b-fra.htm
- United Kingdon Government, Department of Health and Social Care. (2022). Rapport sur les indicateurs du NHS Outcomes Framework. Consulté 20 février 2023, à l’adresse https://digital.nhs.uk/data-and-information/publications/statistical/nhs-outcomes-framework/march-2022
- Urbanoski, K. et Inglis, D. (2019). Performance Measurement in Mental Health and Addictions Systems : A Scoping Review. Journal of Studies on Alcohol and Drugs, Supplement, s18, 114-130. https://doi.org/10.15288/jsads.2019.s18.114
- Vachon, B., Gaboury, I., Menear, M., Pomey, M. P., Roy, D., Houle, L., Breton, M., Duhoux, A., Émond, V., Giasson, G., Kaczorowski, J., Légaré, F., Lussier, M., Pluye, P. et Vanasse, A. (2020). Evaluating implementation and impact of a provincial quality improvement collaborative for the management of chronic diseases in primary care : the COMPAS+ study protocol. BMC family practice, 21(1), 1-9.
- Van Weeghel, J., van Zelst, C., Boertien, D. et Hasson-Ohayon, I. (2019). Conceptualizations, assessments, and implications of personal recovery in mental illness : A scoping review of systematic reviews and meta-analyses. Psychiatric rehabilitation journal, 42(2), 169.
- Williams, J., Leamy, M., Bird, V., Harding, C., Larsen, J., Boutillier, C., Oades, L. et Slade, M. (2012). Measures of the recovery orientation of mental health services : Systematic review. Social Psychiatry and Psychiatric Epidemiology, 47(11), 1827-1835. https://doi.org/10.1007/s00127-012-0484-y
List of figures
Figure 1
Diagramme de sélection des indicateurs
List of tables
Tableau 1
Caractéristiques générales des sources des indicateurs
Tableau 2
Caractéristiques générales des indicateurs

(continuation)

(continuation)

(continuation)

(continuation)

(continuation)

(continuation)

(continuation)

1. Spécificités. Type de trouble mental (TM) : TM courant (TMC), TM grave (TMG), trouble lié à l’usage de substances (TLS), TM non spécifié (TMNS). Groupe d’âge : jeunes (JEU), vétérans (VET) ; Services ciblés : soins dans la communauté (SC), soins primaires (SP).







 10.7202/1088181ar
10.7202/1088181ar