Résumés
Résumé
Au Québec, les centres de crise ont été développés dans le contexte de la désinstitutionnalisation, ce qui a mené à une offre de services devant répondre aux besoins d’une clientèle hétérogène. À ce jour, encore peu d’études ont décrit et comparé les profils cliniques des personnes qui effectuent une demande d’aide à un centre de crise en considérant la présence ou non d’un trouble de santé mentale et la nature de celui-ci. Les dossiers de 1170 nouveaux demandeurs de services au Centre d’aide 24/7 ont été examinés rétrospectivement. Parmi ces demandeurs, 48 % souffraient d’un trouble de santé mentale et, de ceux-ci, 9 % rapportaient un trouble mental grave, soit un trouble psychotique ou bipolaire. Les résultats indiquent que le fait d’avoir un trouble de santé mentale est associé à une probabilité plus élevée de rapporter des événements stressants à caractère interpersonnel, une crise plus intense ainsi que des comportements auto-agressifs. Les personnes ayant un trouble psychotique ou bipolaire sont quant à elles plus fréquemment hébergées et plus susceptibles de recevoir des services intensifs et encadrants. Il semble donc que la présence et le type de troubles de santé mentale des demandeurs d’aide en centre de crise permettent non seulement de mieux anticiper la nature et l’intensité de la crise mais aussi le type de services requis.
Mots-clés :
- crise,
- demandeurs d’aide,
- centre de crise,
- trouble de santé mentale,
- caractéristiques de la crise,
- difficultés rapportées,
- services reçus
Abstract
The mandate of crisis centres varies substantially from one country to the next according to the government policies in effect. In the United States, crisis centres were developed based on Caplan’s theory, which defines crisis as a psychosocial disorganization following a life event that is resolved with a return to balance. This approach aims at preventing the onset of mental health disorders through short-term intervention. It is different in Quebec, where crisis centres were developed in a deinstitutionalization context and ought to constitute an alternative to hospitalisation. Such mandate of Quebec crisis centres is not necessarily of the preventive nature associated with Caplan’s theory and it has led to services having to be adapted to a heterogeneous clientele that may or may not suffer from mental health problems. It has implications related to the crisis characteristics such as its nature, intensity, and dangerosity, as well as implications regarding the organization of crisis centre services, which have been the object of few studies so far. Objective: The present study aims at distinguishing clinical profiles of crisis centre callers according to the presence or absence of a mental health disorder and its nature, that is severe and persistent (psychotic or bipolar disorder) or not (mood, anxiety or personality disorder). In order to do so, participants are compared on the characteristics of the crisis and the services they received. Method: In this descriptive study, the files of 1170 new assistance applicants are retrospectively analyzed based on a predetermined grid that was used to collect data according to the main clinical characteristics of persons in distress, as recognized in the literature. The subgroup of persons presenting a psychotic or bipolar disorder was examined separately from the one comprising persons with an anxiety, mood or personality disorder because of its clinical complexity, which generally requires intensive, multidisciplinary follow-up. Results: Among the new applicants, 48% had a mental health disorder and, of these, 9% reported a serious mental health disorder, that is, a psychotic or bipolar disorder. The results indicate that having an anxiety-, mood- or personality-type disorder is associated with a higher probability of reporting stressful interpersonal-type events, a more intense crisis, as well as a greater risk of auto-aggressive behaviours. Meanwhile, persons with a psychotic or bipolar disorder are more frequently provided with accommodations and more likely to receive intensive and support services, such as emergency interventions or the use of the Act respecting the protection of persons whose mental state presents a danger to themselves or others (P-38). Conclusions: This descriptive portrait of the crisis centre clientele contributes to the reflection on differential intervention with persons in a crisis situation. It appears important to take an interest in the presence and type of mental health disorders of crisis centre callers, since these characteristics help to better foresee not only the nature and intensity of the crisis but also the type of services required. However, Quebec crisis centres have to respond to the needs of a heterogeneous clientele without having access to a typology and a theoretical model that consider this clinical diversity. Other studies should be conducted to validate, on the one hand, a crisis typology that would make it easier for caseworkers to collect data for evaluation purposes and, on the other hand, a differential intervention model.
Keywords:
- Crisis,
- assistance applicants,
- crisis centres,
- mental health problems,
- crisis characteristics,
- reported difficulties,
- services received
Corps de l’article
La théorie de la crise proposée par Caplan (1964) est à l’origine du développement des premiers centres de crise. Ceux-ci visaient surtout à répondre à des crises de type psychosocial. Or, au Québec, le développement des centres de crise a connu une trajectoire différente de celle des tout premiers centres, puisqu’il a été influencé par le phénomène de la désinstitutionnalisation. Il est de plus en plus difficile de répondre au mandat des centres de crise qui consiste à offrir une solution de rechange au séjour à l’urgence (Regroupement des Services Communautaires d’Intervention de Crise du Québec [RESCICQ], 2010). En effet, les centres de crise québécois peinent à garantir le niveau de services requis par la population qu’ils desservent. Ils ont en plus à composer avec une clientèle hétérogène (Ministère de la Santé et des Services sociaux [MSSS], 2005), composée de personnes pouvant souffrir ou non de troubles de santé mentale, ce qui complexifie le travail de leurs intervenants en plus d’impliquer une diversification des services et des approches de soutien à utiliser. La présence d’un trouble de santé mentale peut non seulement rendre un individu plus à risque de vivre une crise (Roberts, 2005 ; Séguin et al., 2006), mais elle peut aussi limiter ses stratégies d’adaptation face à la crise (Baldwin, 1979 ; Bifulco et Brown, 1996 ; Israël, 1991 ; Larose et Fondaire, 2007), donner lieu à un fonctionnement et à une manière de penser plus rigides (American Psychological Association [APA], 1996 ; Kaplan, Harrow et Faull, 2007) et augmenter le risque de passage à l’acte suicidaire ou parasuicidaire (Kaplan et al., 2007 ; Lecomte et Lefèbvre, 1986 ; Lönnqvist, 2009 ; Séguin et al., 2006 ; Séguin et Huon, 1999).
Malgré les nombreuses implications cliniques et organisationnelles liées à l’hétérogénéité de la clientèle, encore peu d’études ont décrit la diversité de la clientèle des centres de crise québécois et les services qu’elle reçoit. L’étude actuelle s’intéresse donc aux profils cliniques et aux types de services requis par les clients d’un centre de crise.
La crise telle qu’initialement conceptualisée par Caplan
Selon Caplan (1964), la crise se définit par la présence d’un événement adverse, perçu comme étant insurmontable, qui induit un stress et provoque une désorganisation importante relativement à laquelle les stratégies d’adaptation habituelles ne permettent pas de retrouver le niveau de fonctionnement psychosocial antérieur à la crise. Cette théorie postule que la résolution attendue face à la crise est possible en recourant à un minimum d’aide. Ainsi, la crise peut être désamorcée grâce à l’accès rapide à des services de première ligne tels que les services d’écoute téléphonique et les cliniques ambulatoires de crise. De tels services visent du même coup à prévenir, à moyen terme, le développement de problèmes de santé mentale à la suite d’une situation de détresse pouvant s’intensifier (Caplan, 1989). Plusieurs centres de crise, situés dans différents pays, s’appuient sur cette théorie pour soutenir des individus dont le fonctionnement psychosocial est altéré (Farberow et al., 1966).
Aux États-Unis et en Australie, l’orientation donnée aux services de crise semble correspondre à l’approche préconisée par Caplan (1964). Des interventions de crise sont donc rapidement rendues accessibles dans la communauté pour des personnes dont le fonctionnement psychosocial est perturbé et la prévention des problèmes de santé mentale est visée. Les données provenant de services téléphoniques nationaux américains indiquent d’ailleurs que la majorité des individus qui les contactent n’ont pas d’antécédents psychiatriques et que la proportion des personnes aux prises avec un trouble de santé mentale est relativement faible, soit 21 % (Ingram et al., 2008). Dans le même sens, Burgess, Christensen, Leach, Farrer et Griffiths (2008) ont démontré que seulement 28 % des appelants dans un service de consultation téléphonique australien rapportent recevoir les services d’un psychiatre. Par ailleurs l’anxiété et la dépression sont les plus troubles de santé mentale le plus souvent rapportés dans de tels centres de crise (Burgess et al., 2008 ; Ingram et al., 2008).
Les centres de crise en réponse au phénomène de la désinstitutionnalisation au Québec
Parallèlement au courant inspiré de la théorie de Caplan (1964 ; 1989), un autre courant lié au phénomène de la désinstitutionnalisation est venu modifier le mandat des centres de crise qui devaient alors offrir des services dans la communauté non seulement à ceux qui vivent une crise psychosociale mais aussi aux personnes en crise psychiatrique (MSSS, 2005). C’est dans cette perspective que les centres de crise sont apparus au Québec dans les années 1980 en ayant comme but premier de pallier l’engorgement des urgences et de limiter le recours à l’hospitalisation (Lecomte et Lefebvre, 1986). Il devenait évident que les caractéristiques de la crise et les services cliniques à privilégier ne pouvaient pas correspondre à ceux initialement mis de l’avant par Caplan (1964) et que la prévention de troubles de santé mentale ne pouvait pas être la première visée des centres de crise québécois.
Des chercheurs québécois (Clément et Fortin, 1994 ; Péladeau, Mercier et Couture, 1991) ont examiné la nature des crises mentionnées par les appelants et les services qui leur ont été offerts. Leurs résultats suggèrent que le profil clinique des personnes qui ont recours aux services de centres de crise situés dans des centres urbains québécois (Québec ou Montréal) diffère substantiellement de celui des appelants à des centres nationaux américains ou australiens. À cet effet, Péladeau et ses collègues (1991) ont constaté que 71,7 % des 225 personnes adressées à un centre de crise montréalais avaient un dossier actif à l’hôpital psychiatrique. Parmi ces personnes, 9 % présentaient des symptômes ou une décompensation psychotiques. Pour leur part, Clément et Fortin (1994) obtiennent des résultats pratiquement identiques : 71,3 % des appelants à un centre de crise de Québec présentaient un diagnostic psychiatrique antérieur à la crise.
Un mandat et une clientèle différents, qui justifient une approche clinique différente
Partant des résultats des rares études descriptives sur le pourcentage de personnes en crise ayant ou non un trouble de santé mentale, il ressort que ce taux varie en fonction du mandat des centres de crise et du contexte plus large d’organisation de services et de politiques en santé mentale. À cet égard, le plan d’action en santé mentale du Québec a statué que « les services de crise doivent s’adresser à toute personne qui vit une crise psychosociale ou psychiatrique, avec ou sans dimension suicidaire » (MSSS, 2005, p. 27). Cette politique québécoise porte à croire que les clientèles pouvant bénéficier d’un service de crise sont plus hétérogènes que celles visées par le modèle de la théorie de la crise originellement développé par Caplan (1964 ; 1989).
L’hétérogénéité de la clientèle des centres de crise peut être considérée selon différents angles, notamment en fonction de la présence ou non d’un trouble de santé mentale et aussi de la gravité de celui-ci. En effet, certaines personnes ont des troubles de santé mentale de même que des atteintes psychologiques et fonctionnelles plus considérables que d’autres, ce qui peut induire des différences quant aux modalités d’intervention à préconiser. Alors que les personnes en dépression souhaitent principalement obtenir de l’information par rapport à des groupes de soutien, les personnes psychotiques se distinguent significativement par une difficulté de s’engager dans le traitement, un besoin d’information sur la médication et la législation quant à la santé mentale, ainsi qu’une insatisfaction à l’égard des services locaux (Fakhoury, 2002). Ce constat pose la question de la pertinence d’un modèle d’intervention de crise unique pour évaluer adéquatement les besoins de services des personnes qui présentent un trouble grave de santé mentale (Mokhovikov et Keir, 1999).
À ce jour, peu d’études ont cherché à comprendre de quelle manière la présence et la gravité d’un trouble de santé mentale au moment de l’appel à un centre de crise pouvaient affecter les caractéristiques de la crise telles sa nature, son intensité et sa dangerosité. De plus, aucune étude n’a examiné dans quelle mesure la présence ou non d’un trouble de santé mentale peut nécessiter des services de crise différents. Dans cette perspective, l’étude actuelle poursuit l’objectif principal de distinguer les profils cliniques des demandeurs d’aide d’un centre de crise québécois en fonction de la présence ou non d’un trouble de santé mentale et de la gravité du trouble au moment de la prise de contact. Pour atteindre cet objectif, des comparaisons seront réalisées entre les personnes atteintes d’un trouble de santé mentale et celles sans trouble sur les plans des difficultés rapportées lors du contact avec le centre, des caractéristiques de la crise et des services reçus. Par la suite, ces mêmes comparaisons porteront sur le sous-groupe de personnes souffrant d’un trouble de santé mentale, et ce, en fonction de la gravité du trouble.
Méthodologie
Participants
L’échantillon à l’étude est composé de toutes les personnes ayant reçu des services du Centre d’aide 24/7 pour une première fois entre le 1er avril 2008 et le 31 mars 2009 (n = 1170). Le Centre d’aide 24/7 est un organisme communautaire à but non lucratif, situé à Gatineau. Ce centre offre des services d’information, de concertation, d’intervention téléphonique, d’accompagnement, de visite à domicile, de verbalisation sur place et même d’hébergement destinés aux personnes en détresse ou en situation de crise. Ces services sont offerts par des intervenants formés et rémunérés par le Centre d’aide 24/7. Du 1er avril 2008 au 31 mars 2009, le centre a employé 44 intervenants (34 femmes ; 10 hommes), dont l’âge variait entre 20 et 54 ans (M = 28,2 ans) et l’ancienneté entre 2 jours et 17 ans (M = 2,13 ans).
Pour faire partie de l’échantillon final, les participants devaient répondre à quatre critères de sélection : (1) être âgés de plus de 18 ans ; (2) ne pas rapporter de diagnostic de déficience intellectuelle ; (3) ne pas consulter le centre à la suite d’un événement traumatisant (par exemple, un viol) ; et (4) avoir fourni suffisamment d’informations lors de leur contact avec le Centre d’aide 24/7 pour permettre de déterminer s’ils souffraient ou non d’un trouble de santé mentale. Des 1170 participants possibles, 114 personnes ont été retranchées car elles n’avaient pas 18 ans, 8 autres parce qu’elles avaient un diagnostic de déficience intellectuelle, 16 parce qu’elles rapportaient un événement traumatisant et enfin 104 parce que leur dossier ne comportait pas suffisamment d’informations pour statuer quant à la présence ou non d’un trouble de santé mentale.
Parmi les 928 personnes classifiables, 51,5 % (n = 478) étaient des hommes et 48,5 % (n = 450) des femmes. Leur âge variait de 18 à 95 ans, la moyenne étant de 39,0 ans (É.T. = 14,4). Un peu plus du quart, soit 28,9 % des participants (n = 268) se disaient célibataires au moment de leur contact avec le Centre d’aide 24/7 et 22,6 % affirmaient être en couple (n = 210). Près du quart (26 %) rapportaient avoir un emploi à temps plein ou à temps partiel (n = 241). La grande majorité des participants, soit 69,7 % (n = 647) étaient des résidents de la ville de Gatineau ; 15,1 % (n = 140) provenaient d’ailleurs en Outaouais ; 2,7 % (n = 25) habitaient en Ontario ; 1,9 % (n = 18) disaient ne pas avoir de résidence et 1,5 (n = 14) résidaient dans une autre région au Québec.
Procédure
Les informations ont été recueillies rétrospectivement à partir de la lecture complète des dossiers des 1170 nouveaux demandeurs de services au Centre d’aide 24/7 au cours de la période identifiée. Pour cette étude d’archives, une grille de codification a été créée afin d’organiser les renseignements contenus dans les dossiers des demandeurs d’aide du centre. Les items de cette grille ont été élaborés à partir d’indicateurs se retrouvant au sein du relevé d’informations fait par les intervenants et après la lecture de 10 dossiers. Les indicateurs choisis représentent des indicateurs reconnus et inspirés de listes telles celles du Commonwealth Department of Health and Aged Care (2000) et du gouvernement du Canada (2006). La grille a ensuite été testée par deux auteurs du présent article (A. A. et C. B.) en l’appliquant à 30 dossiers, pour lesquels un degré de correspondance parfait a été obtenu. Par la suite, l’examen détaillé des dossiers des 1170 nouveaux clients du Centre d’aide 24/7 a été réalisé.
Lorsqu’un trouble de santé mentale, des symptômes psychotiques actifs ou une médication psychiatrique (antipsychotiques, anxiolytiques, antidépresseurs) se retrouvaient au dossier, la personne était incluse dans le groupe ayant un trouble de santé mentale. À l’inverse, lorsque le dossier d’un individu ne comportait aucune mention de ces éléments, il était considéré comme n’ayant pas de trouble de santé mentale au moment de l’appel. Ces éléments de classification pouvaient avoir été rapportés par l’individu ou encore être directement observés par un intervenant du Centre d’aide 24/7 (p. ex., symptômes psychotiques observés en entrevue ou lors d’un déplacement). Lorsque l’information comprise au dossier n’était pas suffisante pour conclure à la présence ou à l’absence des critères utilisés, les personnes étaient jugées non classifiables et ainsi exclues (n = 104). Le comité éthique de la recherche de l’Université du Québec en Outaouais a approuvé le projet de recherche.
Instruments de mesure
Les intervenants du Centre d’aide 24/7 recueillent les informations sociodémographiques et cliniques des personnes qui les contactent à partir de formulaires de crise ayant été développés par le centre. Ces formulaires leur permettent de consigner de nombreuses données au dossier. Les aspects sociodémographiques couverts sont les suivants : âge, profession ou métier, statut social et nombre d’enfants. Les informations relatives aux difficultés vécues par la personne au moment de l’appel, à l’histoire de la maladie, au réseau professionnel impliqué, à la médication actuelle, aux diagnostics psychiatriques observés ou rapportés et aux services reçus au centre ainsi que dans la communauté s’y retrouvent également. Une section des formulaires porte spécifiquement sur l’évaluation de l’intensité de la crise. Cette évaluation se base sur des indicateurs passés (antécédents suicidaires, homicidaires ou de violence physique sur autrui), actuels (symptômes et comportements) et futurs (planification suicidaire, appréhensions) qui sont systématiquement couverts par les intervenants. Chaque élément évalué reçoit un pointage préalablement identifié par le Centre d’aide 24/7 et qui tient compte de la dangerosité qui lui est associé, ce qui conduit à un score total pouvant varier entre 0 et 32 points. Le score total est par la suite transformé en un indice d’intensité de la crise, allant de 1 à 4. Un score de 1 indique une absence d’urgence ainsi qu’un besoin d’information, de soutien et d’expression. Un score de 2 suggère une certaine vulnérabilité et une intensité de crise modérée, qui demandent une intervention centrée sur la résolution de problèmes visant à prévenir une détérioration de la situation. Un score de 3 révèle une intensité de crise plus importante, face à laquelle une action immédiate doit être envisagée, avec ou sans le consentement de l’individu. Enfin, un score de 4 est attribué lorsque la crise est jugée d’intensité très élevée et qu’une urgence prioritaire lui est attribuée. Puisque l’intensité de la crise peut varier à différents moments de la journée et lors de différents contacts, les intervenants du Centre d’aide 24/7 calculent un indice d’intensité de la crise à chacun des contacts qu’ils ont avec un client donné.
Variables mesurées et analyses statistiques
L’analyse des dossiers et l’utilisation des critères de classification ont conduit à l’identification de 483 personnes (52 %) sans trouble de santé mentale et de 445 personnes (48 %) avec un trouble de santé mentale. Parmi le groupe de personnes ayant un trouble de santé mentale, 404 (91 %) personnes souffraient d’un trouble anxieux, d’un trouble de l’humeur ou d’un trouble de la personnalité tandis que 41 (9 %) rapportaient un trouble de santé mentale considéré comme grave (MSSS, 2005), soit un trouble de type psychotique ou bipolaire. Partant de la présence ou non d’un trouble de santé mentale et de sa gravité, les clients du Centre d’aide 24/7 ont par la suite été classés dans trois groupes. Le premier se nomme « Aucun » et comprend toutes les personnes qui n’ont pas rapporté de trouble de santé mentale et qui n’en présentaient aucun symptôme. Le second est qualifié de « Trouble anxio-dépressif » et il inclut les clients pour lesquels un diagnostic de trouble de type anxieux, dépressif ou de personnalité était inscrit au dossier ou encore rapporté par le client lui-même. Le troisième et dernier groupe porte le nom de « Trouble grave » et comprend les personnes qui présentaient un trouble de santé mentale psychotique ou bipolaire au moment de leur contact avec le Centre. Ces trois groupes ont servi à des comparaisons sur le plan du type de difficultés rapportées, des caractéristiques de la crise des services reçus au Centre d’aide 24/7 et dans la communauté.
Pour les besoins des analyses, les différentes difficultés rapportées par les clients du Centre d’aide 24/7 ont été regroupées en six catégories, inspirées des thèmes établis par Barber, Blackman, Talbot et Saebel (2004), soit les relations de couple, l’abus de substances, l’isolement, la pauvreté, les relations interpersonnelles et les autres types de problèmes. Pour leur part, les caractéristiques de la crise regroupent l’intensité de la crise (indice d’intensité de la crise allant de 1 à 4), le nombre d’indices d’intensité de la crise remplis ainsi que l’évaluation de la dangerosité. Cette dernière caractéristique a été divisée en deux catégories afin de rendre compte du risque pour le client lui-même (comportements auto-agressifs) et pour son entourage (comportements hétéro-agressifs). Lorsque la personne avait un dossier criminel ou était connue du corps policier pour des délits antérieurs, les comportements hétéro-agressifs étaient classés dans la catégorie « Actes criminels et délinquants ». Pour leur part, les services reçus par les demandeurs d’aide étaient ceux le plus couramment offerts par le Centre d’aide 24/7 et le type de professionnel ou d’organisme le plus fréquemment consulté par la clientèle du centre.
Les analyses de comparaison entre les trois groupes à l’étude ont été réalisées à l’aide d’analyses de variance univariée (ANOVA) lorsque les variables de comparaison étaient de type continu. Pour les variables dichotomiques (présence/absence), des tests du khi carré ont été privilégiés.
Résultats
Difficultés rapportées lors de la prise de contact
Une analyse de variance univariée (ANOVA) a été réalisée afin de déterminer s’il y a des différences significatives entre les trois groupes de personnes en crise quant au nombre de difficultés vécues au moment de la demande d’aide. Cette ANOVA révèle une différence significative entre les groupes, F(2, 925) = 22,58, p < 0,001. Le test de comparaisons multiples de Dunn permet de constater que le groupe de personnes sans trouble de santé mentale (M = 2,50, É.T. = 1,65) rapporte un nombre significativement moins élevé de problèmes que celui des personnes ayant un trouble de santé mentale anxio-dépressif (M = 3,37, É.T.= 2,23).
Des tests du khi carré portant sur la nature des difficultés ont permis d’établir des différences significatives entre les trois groupes étudiés. Le Tableau 1 présente les comparaisons réalisées entre les trois groupes de personnes en crise en ce qui a trait aux difficultés rapportées. Les résultats montrent que, comparativement aux personnes sans trouble de santé mentale, celles du groupe anxio-dépressif rapportent une fréquence significativement plus élevée de consommation d’alcool (χ²[1, N = 887] = 8,00, p < 0,01), d’isolement (χ²[1, N = 887] = 23,90, p < 0,001), de problèmes financiers (χ²[1, N = 887] = 5,22, p < 0,05), de problèmes au travail (χ²[1, N = 887] = 14,93, p < 0,001), de problèmes avec leur famille (χ²[1, N = 887] = 4,58, p < 0,05), de déménagement (χ²[1, N = 887] = 8,69, p < 0,01), de problèmes juridiques (χ²[1, N = 887] = 10,62, p < 0,01) et d’hospitalisation (χ²[1, N = 887] = 40,61, p < 0,001).
Tableau 1
Types et nombre de difficultés rapportées par les personnes en crise en fonction de la présence et de la gravité d’un trouble de santé mentale
a. Différence significative entre les personnes sans trouble de santé mentale et celles ayant un trouble anxio-dépressif ; b. Différence significative entre les personnes ayant un trouble anxio-dépressif et un trouble grave de santé mentale.
Les personnes du groupe anxio-dépressif disent par ailleurs plus fréquemment avoir vécu une séparation (χ²[1, N = 445] = 5,39, p < 0,05) que celles du groupe trouble grave. Pour leur part, les personnes aux prises avec des troubles mentaux graves rapportent une consommation significativement plus fréquente de drogues douces (χ²[1, N = 445] = 11,81, p = 0,001) et dures (χ²[1, N = 445] = 5,52, p < 0,05) de même qu’une fréquence significativement plus élevée d’hospitalisation (χ²[1, N = 445] = 14,48, p < 0,001) que celles du groupe anxio-dépressif.
Intensité de la crise
Une ANOVA a été réalisée afin d’examiner dans quelle mesure les trois groupes diffèrent sur le plan de l’intensité de la crise et du nombre de formulaires de crise remplis. Les résultats font état de différences significatives tant pour l’intensité de la crise (F(2, 904) = 42,94, p < 0,001) que pour le nombre de formulaires de crise remplis pendant la période de collecte de données (F(2, 925) = 42,26, p < 0,001). Les tests de comparaisons multiples de Dunn montrent que les personnes qui n’ont pas de trouble de santé mentale rapportent une intensité de crise (score de crise calculé par le Centre d’aide 24/7) significativement moins élevée et ont rempli en moyenne moins de formulaires de crise que celles ayant un trouble de santé mentale anxio-dépressif.
Dangerosité
Des tests du khi carré portant sur l’observance de la médication et les comportements auto- et hétéro-agressifs ont permis de constater que les personnes qui n’ont pas de trouble de santé mentale au moment de leur appel au Centre d’aide 24/7 diffèrent de celles ayant un trouble anxio-dépressif en ce qui a trait à la non-observance à la médication (χ²[1, N = 887] = 91,79, p < 0,001), aux tentatives de suicide antérieures (χ²[1, N = 887] = 53,5, p < 0,001), aux idéations suicidaires (χ²[1, N = 887] = 18,83, p < 0,001), aux moyens de passage à l’acte (χ²[1, N = 887] = 9,05, p < 0,01) et à l’automutilation (χ²[1, N = 887] = 13,42, p < 0,001). Comme l’indique le Tableau 2, pour chacun de ces comportements, la fréquence du dévoilement est moins élevée dans le groupe de personnes sans trouble de santé mentale.
Tableau 2
Dangerosité des personnes en crise en fonction de la présence et de la gravité d’un trouble de santé mentale
a. Différence significative entre les personnes sans trouble de santé mentale et celles ayant un trouble anxio-dépressif ; b. Différence significative entre les personnes ayant un trouble anxio-dépressif et un trouble grave de santé mentale.
Pour leur part, les personnes présentant des troubles de santé mentale anxio-dépressifs rapportent une fréquence significativement plus élevée de tentatives de suicide (χ²[1, N = 445] = 6,87, p < 0,01) et de moyens de passage à l’acte (χ²[1, N = 445] = 7,44, p < 0,01) que celles avec un trouble grave de santé mentale. Celles-ci sont par contre plus à risque de ne pas prendre leur médication telle que prescrite (χ²[1, N = 445] = 15,27, p < 0,01) et d’être impliquées dans des actes criminels et délinquants (χ²[1, N = 445] = 7,66, p < 0,01).
Services cliniques reçus
Une ANOVA portant sur le nombre de suivis professionnels fait état de différences significatives entre les groupes (F(2, 417) = 16,35, p < 0,001). Le test de comparaisons multiples de Dunn démontre que les personnes qui n’ont pas de trouble de santé mentale reçoivent un nombre de suivis significativement moindre que celles qui ont un trouble anxio-dépressif. Une autre ANOVA montre également des différences significatives entre les trois groupes quant au nombre d’hébergements d’urgence au Centre d’aide 24/7 (F(2, 101) = 4,3, p < 0,05). Le test de comparaisons multiples de Dunn permet de constater que les personnes souffrant d’un trouble grave de santé mentale sont plus souvent hébergées que celles des deux autres groupes.
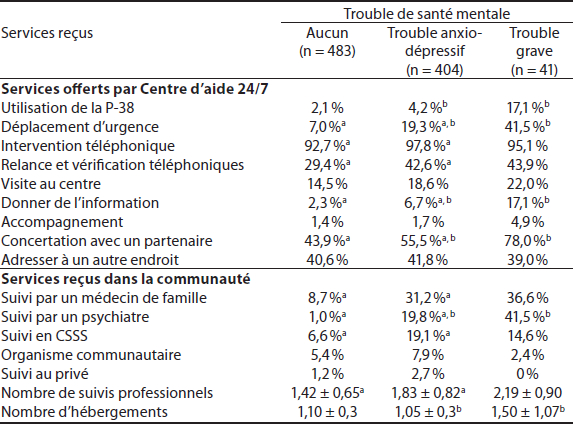
Par la suite, des tests du khi carré ont été effectués afin de comparer les participants des différents types de crise entre eux quant aux différents services offerts au Centre d’aide 24/7 (déplacement d’urgence, intervention téléphonique, relance et vérification téléphonique, visite, information, accompagnement, concertation, référence), à l’utilisation de la loi pour la protection des personnes dont l’état mental présente un danger pour elles-mêmes ou pour autrui (P-38) et aux différents suivis possibles dans le réseau de la santé (médical, psychiatrique, en CSSS, dans un organisme communautaire ou au privé). Le Tableau 3 présente la fréquence selon laquelle les participants des trois groupes ont reçu différents types de services.
Tableau 3
Services cliniques reçus en fonction de la présence et de la gravité d’un trouble de santé mentale
a. Différence significative entre les personnes sans trouble de santé mentale et celles ayant un trouble anxio-dépressif ; b. Différence significative entre les personnes ayant un trouble anxio-dépressif et un trouble grave de santé mentale.
Services offerts par le Centre d’aide 24/7. Les tests du khi carré réalisés à partir des différents services offerts au Centre d’aide 24/7 témoignent de différences significatives entre les personnes sans trouble de santé mentale et celles ayant un trouble anxio-dépressif sur les plans de l’intervention téléphonique (χ²[1, N = 887] = 11,75, p = 0,001), de la relance et vérification téléphonique (χ²[1, N = 887] = 16,70, p < 0,001), de la remise d’information (χ²[1, N = 887] = 10,41, p = 0,001), de la concertation avec des partenaires (χ²[1, N = 887] = 10,77, p = 0,001) et des déplacements d’urgence (χ²[1, N = 887] = 30,01, p < 0,001). Ces services sont offerts plus fréquemment aux personnes du groupe anxio-dépressif.
Des différences significatives ont aussi été trouvées entre les personnes qui présentent un trouble anxio-dépressif et celles ayant un trouble grave de santé mentale quant à l’utilisation de la P-38 (χ²[1, N = 445] = 12,07, p = 0,01), aux déplacements d’urgence (χ²[1, N = 445] = 10,88, p = 0,001), à la remise d’information (χ²[1, N = 445] = 5,69, p < 0,05) et à la concertation avec des partenaires (χ²[1, N = 445] = 8,11, p < 0,01). Les personnes aux prises avec des troubles graves de santé mentale ressortent comme étant plus susceptibles d’avoir besoin de services de cet ordre.
Services reçus dans la communauté. Les résultats aux tests du khi carré démontrent que des différences significatives existent entre les personnes sans trouble de santé mentale et avec un trouble anxio-dépressif quant aux suivis médical (χ²[1, N = 887] = 73,10, p < 0,001) et psychiatrique (χ²[1, N = 887] = 89,42, p < 0,001) et en CSSS (χ²[1, N = 887] = 65,01, p < 0,001). Les personnes ayant un trouble de santé mentale sont plus fréquemment bénéficiaires de services cliniques offerts dans la communauté. Les personnes dont le trouble de santé mentale est considéré grave sont quant à elles suivies significativement plus souvent en psychiatrie que celles ayant un trouble anxio-dépressif (χ²[1, N = 445] = 10,25, p = 0,001).
Discussion
La présente étude s’intéresse à la proportion selon laquelle les personnes desservies par un centre de crise québécois présentent ou non un trouble de santé mentale au moment de leur appel. Elle vise à examiner de quelle façon les difficultés éprouvées, l’intensité de la crise, la dangerosité et les types de services offerts par les intervenants varient en fonction de la présence et de la gravité du trouble de santé mentale. Les résultats confirment que les clients du Centre d’aide 24/7 présentent un profil clinique hétérogène et qu’ils nécessitent des services distincts. Ils indiquent également que le Centre d’aide 24/7 reçoit de nombreuses demandes d’aide de personnes qui arborent des profils cliniques plus complexes que ce que laisse entendre la définition initiale de la crise.
Bien que considérable, le pourcentage de personnes ayant un trouble de santé mentale semble moins élevé (47 % vs 71 %) que celui rapporté dans des études québécoises antérieures (Clément et Fortin, 1994 ; Péladeau et al., 1991). Cet écart s’explique principalement par des différences quant au type de participants recrutés. Par exemple, alors que Péladeau et ses collègues ont sélectionné des centres de crise liés à un centre hospitalier à vocation psychiatrique qui accueille une clientèle à la fois plus homogène et plus à risque d’être atteinte d’un trouble de santé mentale affectant son fonctionnement, l’étude actuelle cible plutôt des personnes en crise avec ou sans trouble de santé mentale, issues des communautés rurale et urbaine de la région de l’Outaouais.
Les comparaisons entre le groupe de personnes en crise avec trouble de santé mentale et le groupe sans trouble de santé mentale indiquent que celles atteintes d’un tel trouble rapportent un nombre significativement plus élevé de difficultés au moment de leur appel. Elles sont aussi plus susceptibles d’exprimer certains problèmes d’ordre interpersonnel. Ces résultats vont dans le même sens que ceux obtenus par d’autres auteurs, à savoir que les personnes souffrant de troubles dépressifs, anxieux ou de personnalité présentent un cumul de difficultés liées à leurs conditions de vie et relations interpersonnelles pouvant compromettre leurs stratégies de résolution de problèmes (Bifulco et al., 2002 ; Rutter, 2002 ; Sameroff et Seifer, 1983). Notons également que les problèmes à caractère interpersonnel sont moins fréquemment rapportés par les personnes qui souffrent d’un trouble de santé mentale de type psychotique ou bipolaire que par celles ayant un trouble anxieux, dépressif ou de personnalité. Ceci s’explique fort probablement par le fait qu’elles sont plus isolées, moins souvent en couple et que peu d’entre elles ont des enfants. À l’inverse, ces personnes mentionnent des difficultés plus notables sur le plan de la consommation de drogues dures et douces, possiblement dans une optique d’automédication (Saddichha, Sur, Sinha et Khess, 2010). En effet, il est reconnu que l’observance à la médication constitue un enjeu majeur pour les personnes souffrant de troubles psychotiques (Joy, Adams et Rice, 2006).
La présence d’un trouble de santé mentale semble avoir des conséquences sur l’intensité de la crise et la dangerosité de celle-ci. Cette accentuation de la crise et de la dangerosité peut être comprise par le fait que, comparativement aux personnes sans trouble de santé mentale, celles atteintes d’un trouble dépressif, anxieux ou de personnalité sont déjà porteuses d’une détresse psychologique et de certaines limites fonctionnelles liées à leur trouble (Myer et Conte, 2006). De plus, le type de trouble de santé mentale semble influencer l’expression de la souffrance et la forme de passage à l’acte, tel que le suggère le fait que les personnes qui présentent un trouble grave de santé mentale rapportent plus d’actes de délinquance et moins de comportements auto-agressifs que celles du groupe anxio-dépressif.
La variété des services que les personnes ayant des troubles de santé mentale reçoivent, tant du Centre d’aide 24/7 que d’autres professionnels ou organismes dans la communauté, témoigne d’un grand besoin d’aide de leur part et, possiblement, d’un plus grand manque de ressources personnelles pour faire face à leurs difficultés. Il est donc probable qu’elles recherchent de l’aide extérieure, auprès de différents professionnels, plutôt que de puiser dans leurs ressources internes pour faire face à la crise. Ainsi, un enjeu clinique important en intervention de crise auprès des personnes ayant un trouble de santé mentale consiste à travailler de concert avec les autres professionnels offrant des suivis de psychothérapie (Lauer et Brownstein, 2008 ; Renaud, 2004).
Une analyse plus spécifique de la réponse à la crise des personnes ayant des troubles graves de santé mentale suggère que ces dernières requièrent des services cliniques intensifs et encadrés (Ruchlewska et al., 2009). Tel qu’observé dans l’étude actuelle, la présence d’un trouble grave de santé mentale implique plus fréquemment un hébergement temporaire, des déplacements d’urgence et l’utilisation de la « loi P-38 ». Ces services diffèrent sensiblement de ceux typiquement associés au modèle classique d’intervention de crise. En effet, l’état psychiatrique instable, la dangerosité imminente et la prévention des rechutes sont des enjeux de services à évaluer et à considérer dans l’intervention de crise auprès de ce type de clientèle (Brennaman, 2012 ; Callahan, 1994). Il semble donc nécessaire d’adapter la théorie et les modèles d’intervention de crise en fonction de la gravité des troubles de santé mentale (Ball, Links, Strike et Boydell, 2005).
La prise en compte de la spécificité clinique du trouble de santé mentale des demandeurs d’aide représente un défi, et ce, même pour des intervenants expérimentés puisque l’intensité émotive et les enjeux de dangerosité rendent souvent difficiles le recueil de données permettant de déterminer s’il y a présence ou absence d’un trouble de santé mentale et sa gravité s’il y a lieu. Notons de plus que la formulation d’un diagnostic ne fait pas partie du mandat des centres de crise québécois. Quoi qu’il en soit, il est possible pour les intervenants d’utiliser des formulaires de collecte d’informations comportant des indicateurs suffisamment précis et élaborés pour permettre de savoir si un demandeur d’aide souffre d’un problème de santé mentale, comme c’est le cas au Centre d’aide 24/7. Une bonne connaissance de ces indicateurs est requise pour que les intervenants soient par la suite en mesure d’intervenir le plus adéquatement et efficacement possible. En ce sens, la qualification et la formation du personnel travaillant dans les centres de crise représentent une considération importante puisqu’il s’agit d’une condition permettant de bien répondre à la diversité et à la complexité clinique de la clientèle desservie (Joiner et al., 2007). Plus précisément, il faut donner les moyens aux centres de crise de mettre en place une équipe clinique stable composée d’intervenants ayant les connaissances, les habiletés et les outils nécessaires pour à la fois évaluer la situation de crise, reconnaître les différents troubles de santé mentale et appliquer une intervention différentielle en fonction de ceux-ci.
Les différents types de profil clinique de la clientèle des centres de crise québécois et les spécificités liées à une intervention différentielle soulèvent la question de l’utilisation du modèle classique de la crise lorsque la clientèle desservie peut souffrir ou non d’un trouble de santé mentale. Cette diversité implique nécessairement une organisation régionale de services qui permet de soutenir les personnes avant et après la crise. La théorie de la crise de Caplan ne correspond pas à la réalité clinique des centres de crise québécois et ne rend pas bien compte de la complexité de leur tâche. Ces derniers doivent donc offrir des services de qualité à une clientèle hétérogène, et ce, en ne disposant pas tout à fait des ressources nécessaires tant sur le plan des ressources humaines que des appuis théoriques. À cet égard, la typologie développée par Séguin, Brunet et LeBlanc (2012) pourrait constituer une alternative théorique appropriée, pouvant servir de base à une approche d’intervention adaptée aux différents types de crise. Cette typologie regroupe trois types de crise : psychosociale, psychotraumatique et psychopathologique. Chacun de ces types de crise implique un événement adverse dont la nature peut différer, un processus de crise qui est influencé par l’état de vulnérabilité dans lequel la personne se trouve au moment où cet événement survient et une résolution de la crise qui dépend de l’adéquation des services reçus. Le sous-groupe de personnes ayant un trouble grave de santé mentale est aussi considéré dans cette typologie.
L’étude actuelle comporte certaines limites qui doivent être mentionnées pour saisir la portée des résultats. Tout d’abord, il s’agit d’une étude rétrospective qui s’appuie sur un recueil de données effectué lors d’une intervention de crise à partir d’un formulaire développé au Centre d’aide 24/7. Ce formulaire n’est donc pas nécessairement utilisé dans tous les centres de crise. Une harmonisation entre les différents centres de crise des formulaires de recueil de données pourrait faciliter la mise en place d’une démarche de recherche systématique menée à grande échelle.
Même au Centre d’aide 24/7, l’utilisation du formulaire pouvait varier en fonction des clients et des intervenants. Ceci a fait en sorte que, pour certains demandeurs d’aide, aucune précision quant à l’état mental ou à l’histoire d’un trouble de santé mentale ne pouvait être retrouvée au dossier. Il devenait ainsi impossible de se positionner quant à la présence ou non d’un trouble de santé mentale, et par conséquent, il fallait les mettre de côté. Cette difficulté à documenter systématiquement le diagnostic et les antécédents psychiatriques est possiblement explicable en fonction du contexte d’intervention de crise, soit une intervention rapide et le plus souvent réalisée uniquement au téléphone. Malgré les questions des intervenants, certains clients peuvent refuser de répondre ou encore vivre une crise si intense que la priorité doit être accordée non pas à remplir toutes les sections du formulaire mais bien à sauver la vie du client. Malgré cette possible difficulté à documenter toutes les sections du formulaire, notons que la présence ou l’absence d’un trouble de santé mentale a pu être déterminée pour plus de 91 % des demandeurs d’aide du centre. Notons également que la classification au sein des trois groupes de l’étude actuelle a été réalisée à l’aide d’indicateurs crédibles, le plus souvent objectifs (ex. prendre une médication, voir un psychiatre) et conservateurs, se retrouvant sur une grille de codification validée par deux spécialistes en santé mentale (A. A. et C. B.), ce qui suggère une classification adéquate menant à des différences fiables et valides entre les groupes à l’étude.
Enfin, la multiplicité des tests statistiques réalisés implique une augmentation du risque d’obtenir des tests significatifs ou qu’une erreur de type I ait été commise. Toutefois, considérant qu’un nombre élevé de participants a été utilisé aux fins des présentes analyses et que, dans plusieurs cas le seuil de signification était en deçà de ,001, les différences entre les groupes obtenues semblent justifiées.
Malgré ces limites, d’importantes considérations découlent de l’étude actuelle. Le fait que près d’une personne sur deux présente un trouble de santé mentale au moment de l’appel révèle que les centres de crise québécois répondent à la politique gouvernementale mais s’éloignent du modèle classique ayant mené au développement des centres de crise dans d’autres pays. La diversité de la clientèle desservie vient justifier l’utilisation de cadres théoriques distincts selon les principaux types de crise, plutôt que le recours au modèle classique d’intervention de crise qui s’applique davantage à la crise de type psychosocial. La description de différents profils cliniques de personnes en crise et leurs distinctions quant aux besoins de services imposent de revoir non seulement les connaissances et habiletés requises pour intervenir dans les centres de crise québécois mais aussi les ressources budgétaires leur permettant de mener à bien leur mandat.
Parties annexes
Bibliographie
- Ball, J. S., Links, P. S., Strike, C. et Boydell, K. M. (2005). « It’s overwhelming… everything seems to be too much » : a theory of crisis for individuals with severe persistent mental illness. Psychiatric Rehabilitation Journal, 29(1), 10-17.
- Barber, J. G., Blackman, E. K., Talbot, C. et Saebel, J. (2004). The themes expressed in suicide calls to a telephone help line. Social Psychiatry and Psychiatric Epidemiology, 39(2), 121-125.
- Bifulco, A. et Brown, G. W. (1996). Cognitive coping response to crises and onset of depression. Social Psychiatry and Psychiatric Epidemiology, 31(3), 163-172.
- Brennaman, L. (2012). Crisis emergencies for individuals with severe, persistent mental illnesses : a situation-specific theory. Archives of Psychiatric Nursing, 26(4), 251-260.
- Burgess, N., Christensen, H., Leach, L., Farrer, L. et Griffiths, K. (2008). Mental health profile of callers to a telephone counselling service. Journal of Telemedicine and Telecare, 14(1), 42-47.
- Callahan, J. (1994). Defining crisis and emergency. Crisis : The Journal of Crisis Intervention and Suicide Prevention, 15(4), 164-171.
- Caplan, G. (1964). Principles of Preventive Psychiatry. New York : Basic Books.
- Caplan, G. (1989). Recent developments in crisis intervention and the promotion of support service. The Journal of Primary Prevention, 10(1), 3-25.
- Clément, M. et Fortin, D. (1994). Crise et services d’intervention de crise en santé mentale : quelques urgences psychiatriques de la région de Québec. Québec : Centre de recherche sur les services communautaires.
- Commonwealth Department of Health and Aged Care (2000). Promotion, prevention and early intervention for mental health – A monograph. Mental Health and Special Programs Branch, Commonwealth Department of Health and Aged Care, Canberra, Australia : Mental Health and Special Programs Branch, Commonwealth Department of Health and Aged Care.
- Hatfield, B., Spurrell, M. et Perry, A. (2000). Emergency referrals to an acute psychiatric service : demographic, social and clinical characteristics and comparisons with those receiving continuing services. Journal of Mental Health, 9(3), 305-317.
- Ingram, S., Ringle, J. L., Hallstrom, K., Schill, D. E., Gohr, V. M. et Thompson, R. W. (2008). Coping with crisis across the lifespan : The role of a telephone hotline. Journal of Child and Family Studies, 17(5), 663-667.
- Fakhoury, W. K. H. (2002). Suicidal callers to a national helpline in the UK : A comparison of depressive and psychotic sufferers. Archives of Suicide Research, 6(4), 363-371.
- Farberow, N. L. et al. (1966). Suicide prevention around the clock. American Journal of Orthopsychiatry, 36(3), 551-558.
- Gouvernement du Canada. (2006). The Human Face of Mental Health and Mental Illness in Canada. Ottawa, Canada : Government of Canada.
- Joiner, T., Kalafat, J., Draper, J., Stokes, H., Knudson, M., Berman, A. L. et McKeon, R. (2007). Establishing standards for the assessment of suicide risk among callers to the National Suicide Prevention Lifeline. Suicide and Life-Threatening Behavior, 37(3), 353-365.
- Joy, C. B., Adams, C. E. et Rice, K. (2006). Crisis intervention for people with severe mental illnesses (review). Cochrane Database of Systematic Reviews (4). Oxford : Wiley & Sons.
- Lauer, M. et Brownstein, R. (2008). Replacing revolving door : a collaborative approach to treating individuals in crisis. Journal of Psychosocial Nursing and Mental Health Services, 46(6), 24-32.
- Lecomte, Y. et Lefebvre, Y. (1986). L’intervention en situation de crise. Santé mentale au Québec, 11(2), 122-142.
- Links, P. S., Eynan, R., Ball, J. S., Barr, A. et Rourke, S. (2005). Crisis occurrence and resolution in patients with severe and persistent mental illness : The contribution of suicidality. Crisis :The Journal of Crisis Intervention and Suicide Prevention, 26(4), 160-169.
- Ministère de la Santé et des Services sociaux (2005). Plan d’action en santé mentale 2005-2010. La force des liens. Québec : Direction des communications du MSSS.
- Mokhovikov, A. et Keir, N. (1999). Befriending mental patients : Experience in the Ukraine. Crisis : The Journal of CrisisIntervention and Suicide Prevention, 20(4), 150-154.
- Myer, R. et Conte, C. (2006). Assessment for crisis intervention. Journal of Clinical Psychology, 62(8), 959-970.
- Péladeau, N., Mercier, C. et Couture, L. (1991). Les centres de crise et les services en santé mentale : l’expérience du sud-ouest de Montréal. Santé mentale au Québec, 16(2), 267-288.
- Regroupement des Services Communautaires d’Intervention de Crise du Québec. (2010). En 1961, les fous crient au secours. En 2010, les services de crise crient au secours. Montréal : RESCICQ.
- Renaud, S. (2004). Interventions de crise auprès des patients souffrant d’un trouble de personnalité limite. Santé mentale au Québec, 29(2), 241-252.
- Ruchlewska, A., Mulder, C. L., Smulders, R., Roosenschoon, B. J., Koopmans, G. et Wierdsma, A. (2009). The effects of crisis plans for patients with psychotic and bipolar disorders : A randomised controlled trial. BMC Psychiatry, 9, 41-49.
- Rudnick, A. (1998). Modified crisis intervention for personality disorder. Crisis : TheJournal of Crisis Intervention and Suicide Prevention, 19(4), 177-184.
- Rutter, M. (2002). The interplay of nature, nurture and developmental influences : The challenge ahead for mental health. Archives of General Psychiatry, 59, 996-1000.
- Séguin, M., Brunet, A. et LeBlanc, L. (2012). Intervention en situation de crise et en contexte traumatique (2e éd). Montréal : Gaëtan Morin.
- Saddichha, S., Sur, S., Sinha, B. N. P. et Khess, C. R. J. (2010). How is substance use linked to psychosis ? A study of the course and patterns of substance dependence in psychosis. Substance Abuse, 31(1), 58-67.
- Sameroff, A. J. et Seifer, R. (1983). Familial risk and child competence. Child Development, 54, 1254-1268.
Liste des tableaux
Tableau 1
Types et nombre de difficultés rapportées par les personnes en crise en fonction de la présence et de la gravité d’un trouble de santé mentale
Tableau 2
Dangerosité des personnes en crise en fonction de la présence et de la gravité d’un trouble de santé mentale
Tableau 3
Services cliniques reçus en fonction de la présence et de la gravité d’un trouble de santé mentale




 10.7202/010839ar
10.7202/010839ar