Résumés
Résumé
Introduction Malgré les constats des milieux de pratique qu’il existe un problème d’accessibilité aux services en santé mentale pour la population sourde locutrice de la LSQ, très peu d’études québécoises se sont intéressées aux besoins de services en santé mentale pour ces personnes.
Objectif Cette étude visait à explorer les besoins de services des personnes sourdes locutrices de la LSQ présentant des problèmes de santé mentale.
Méthodes Une étude de cas unique qualitative avec pour cas la région desservie par un centre de réadaptation spécialisé en surdité et communication fut réalisée. L’échantillon était composé d’intervenants et de gestionnaires de ce centre et d’organismes communautaires (n = 12) de personnes sourdes locutrices de la LSQ présentant des problèmes de santé mentale (n = 4) et de proches (n = 1). Chaque acteur-clé a participé à une entrevue individuelle suivie d’un entretien de validation. Une analyse de contenu thématique fut effectuée selon la méthode de Miles et Huberman (2003).
Résultats Certains services souhaités étaient inexistants pour les personnes sourdes avec des troubles de santé mentale, tels que des réseaux d’entraide et des activités de loisirs. Certains services étaient disponibles, mais plusieurs obstacles affectaient leur utilisation, dont la méconnaissance de la surdité et de la culture sourde dans le réseau qui engendre diverses conséquences comme des diagnostics erronés.
Conclusion Ce qui semble faire consensus pour ces participants est l’importance d’avoir des cliniciens dans les divers établissements avec une très bonne connaissance de la santé mentale, de la surdité et des aspects linguistiques et culturels caractérisant la clientèle sourde.
Mots-clés :
- personnes sourdes locutrices LSQ,
- analyse de besoins,
- services de santé mentale
Abstract
Introduction Lack of access to mental health services for persons who are deaf and communicate in LSQ and who present mental health issues has been noted by service providers. However, very few studies have examined the needs of this population in Quebec.
Objective The purpose of this study was to explore the needs with regards to services of persons who are deaf and communicate in LSQ and who have mental health issues.
Methods A qualitative single case study design was used. The case was the territory affiliated to a specialized rehabilitation center in deafness and communication in Montreal. The sample was composed of clinicians and administrators of this center and community organizations (n = 12), persons who are deaf and communicate in LSQ and had mental health issues (n = 4), as well as family members (n = 1). Each participant took part in a semi-structured individual interview. A verification of the information provided was done in person or by phone one month later. A thematic content analysis was done for all the transcriptions, following the recommendations of Miles and Huberman (2003). Results Certain services that were seen as needed did not exist, such as support groups and networks for the deaf who have mental health issues or leisure activities in community services. Certain services were available but several obstacles limited their use. For example, a lack of knowledge about deafness and the deaf culture in the health care system that lead to consequences such as incorrect diagnoses or difficulty in establishing a therapeutic alliance.
Conclusion What seemed to be consensual among these participants was the importance to have access to clinicians in the various health care establishments with a very good knowledge of mental illness, deafness as well as linguistic and cultural aspects that characterize the deaf population.
Keywords:
- deaf and LSQ,
- needs assessment,
- mental health services
Corps de l’article
Problématique
Les problèmes de santé mentale affectent des individus de tous âges, de tranches économiques et scolaires variées, de cultures différentes, et touchent encore plus fortement les groupes humains victimes de discrimination et d’exclusion, groupes pour qui le recours aux services de santé n’est pas toujours accessible. Pour les personnes sourdes s’impose un défi supplémentaire dans la mesure où leur langue diffère de celle de leur famille et de celle de la société dans laquelle ils vivent (Dalle-Nazébi et Lachance, 2008a ; Lachance, 2007). Dans le cadre de cet article, nous donnons au terme Sourd, employé comme nom propre ou comme adjectif, le sens que ce groupe sociolinguistique utilise lui-même pour se désigner et qui fait référence à un groupe d’individus partageant une histoire, une langue et une culture communes (Lachance, 2007 ; Poirier, 2012).
De plus, si dans le cas de la surdité, la marginalisation découle bien souvent du fait que les services sont limités en raison de l’absence d’une langue commune, d’un accès limité aux informations et d’une méconnaissance du système de santé dans sa globalité, les problématiques qui découlent de cette situation se doublent de la complexité amenée par des réalités culturelles différentes qui font qu’au-delà de la langue, les incompréhensions sont multiples (Dalle-Nazébi et Lachance, 2008b ; Karacostas, 2004). Il y aurait entre 2 200 et 9 500 personnes sourdes au Québec qui utilisent la langue des signes québécoise (LSQ) comme mode de communication principal (Johnston, 2004 ; Statistique Canada, 2001). Malgré les constats des milieux de pratique qu’il existe un problème d’accessibilité des services en santé mentale pour la population sourde locutrice LSQ présentant des problèmes de santé mentale en raison de la barrière de communication, de l’absence de services spécialisés appropriés et des nombreuses résistances dans le réseau pour recevoir cette clientèle (Burtin et coll., 2005 ; Vallières et Lemay, 2005), très peu d’études québécoises se sont intéressées aux questions en lien avec les besoins et l’accès aux services en santé mentale pour ces personnes. Pour trouver des études scientifiques qui s’intéressent spécifiquement aux besoins et aux services en santé mentale pour les personnes sourdes, il faut regarder principalement du côté de chercheurs américains et européens.
Selon plusieurs chercheurs, les personnes sourdes manqueraient d’accès aux services médicaux et en santé mentale (Cabral et coll., 2013 : Cornes et Napier, 2005 ; Gournaris et coll., 2010 ; Gutman, 2005 ; Mathos et coll., 2009 ; O’Hearn et Pollard, 2008). Face aux services sociosanitaires, il est rapporté que certains Sourds voient la prise d’un rendez-vous comme source de stress ou la salle d’attente comme une épreuve (Powell et Dean, 2009). Cette réalité est de surcroît illustrée par le fait que l’accès des Sourds aux services en santé mentale se fait souvent par le biais du système judiciaire (Gournaris et coll., 2010 ; Tuohy et Cooper, 2007). L’accès aux soins en santé mentale est également restreint par le fait que plusieurs agences gouvernementales pour les Sourds n’ont pas développé de forts liens fonctionnels avec les ressources en santé mentale (Mathos et coll., 2009).
La littérature scientifique démontre aussi que les Sourds font face à une pénurie de services adaptés à leurs besoins spécifiques (Cabral et coll., 2013 ; Gournaris et coll., 2010), et que dans les pays où existent des services pour les Sourds, la qualité des soins en santé mentale se situe sous les standards (Scheier, 2009). Cette réalité se reflète dans les commentaires d’insatisfaction des personnes sourdes (Reeves et Kokoruwe, 2005). La recherche de Lieu et coll. (2007) a démontré que l’amélioration des services de santé nécessiterait une meilleure connaissance de la part des professionnels des aspects socioculturels et linguistiques de la surdité. Ce constat est partagé par plusieurs auteurs dont Fusick (2008), Gournaris et coll. (2010) et Kendall et coll. (2008). D’autres études se sont intéressées plus particulièrement aux risques de poser des diagnostics erronés si le professionnel de la santé ne connaît pas la réalité linguistique et culturelle sourde (Tuohy et Cooper, 2007 ; Reeves et Kokoruwe, 2005 ; Ferguson-Coleman et coll., 2014 ; Glickman, 2007 ; Levine, 2014). Les services affichant un haut taux de satisfaction offrent des programmes prenant en compte la culture sourde et la langue des signes des clients par l’entremise d’employés parlant une langue des signes et formés pour travailler avec des Sourds présentant des maladies mentales (Gournaris et coll., 2010 ; Kendall et coll., 2008). Pour répondre aux besoins spécifiques des personnes sourdes, ces services ont intégré des particularités et des adaptations. L’utilisation de textos et de télécopies pour prendre des rendez-vous (Sheppard, 2011), une attention au cadre dans lequel se déroulent les thérapies individuelles ou de groupe, le contenu proposé et la prise en compte des besoins particuliers sur le plan de la communication.
Les Sourds font face à un haut risque de mauvaise communication (Meador et Zazove, 2005) lorsqu’ils consultent un professionnel de la santé. Souvent sans interprète, les Sourds doivent composer avec les conflits interculturels tout en tentant de se faire comprendre et de saisir les questions du professionnel de la santé ainsi que leurs directives (Cabral et coll., 2013 ; Ferguson-Coleman et coll., 2014 ; Levine, 2014). De plus, les campagnes de sensibilisation et de prévention les rejoignent difficilement. Les lignes d’écoute et d’entraide, qui sont bien souvent la porte d’entrée des services médicaux, leur sont inaccessibles. L’établissement d’un diagnostic tardif porte préjudice à ces clients et complique les soins (Chovas McKinnon, 2004). Il est par ailleurs courant que l’information nécessaire pour prendre des décisions libres et éclairées ne soit pas intégralement comprise et que les traitements soient mal suivis par des patients sourds. L’accès aux thérapies de groupe est lui aussi limité ; ces échanges collectifs en langue orale constituant ici un agent stressant beaucoup plus qu’un moyen de résolution de problèmes. On a alors affaire à une population qui demande peu de services et est invisible aux yeux des milieux médicaux qui tiennent peu compte de leurs besoins, qui sont étrangers à leurs difficultés particulières et qui ignorent la réalité culturelle sourde (Cabral et coll., 2013).
À notre connaissance, aucune étude québécoise portant sur les besoins en termes de services de santé mentale pour les personnes sourdes locutrices LSQ n’a été publiée à ce jour. Les initiatives visant à une réflexion sur les questions liées à l’accès aux services en santé mentale pour les personnes sourdes proviennent presque exclusivement des milieux de pratique et de certains intervenants confrontés aux difficultés que ce manque d’accès et de ressources engendre. Un article paru en 2011 dans le Bulletin de l’Ordre des travailleurs sociaux et des thérapeutes conjugaux et familiaux du Québec (Lamarche et coll., 2011) présente les principaux défis liés à la pratique auprès de cette clientèle spécifique. La question y est aussi abordée dans un document interne de la programmation du programme de réadaptation et de services psychosociaux de première ligne pour les personnes sourdes de l’Institut Raymond Dewar (2015).
L’objectif général de l’étude était d’effectuer une exploration des besoins en termes de services en santé mentale pour des personnes sourdes locutrices de la LSQ présentant des problèmes de santé mentale et plus spécifiquement de : 1) décrire les besoins comblés et non comblés par rapport aux services de santé mentale, en incluant le point de vue de personnes sourdes locutrices de la LSQ qui présentent des problèmes de santé mentale, des proches, des intervenants et des gestionnaires ; 2) décrire l’appréciation de ces personnes envers les services en santé mentale, incluant les aspects appréciés et à améliorer.
Dans cette étude, la définition des besoins dans un contexte de services de santé proposée par Kovess et coll. (2001) a été retenue. Selon ces auteurs, on parle de besoins si une personne souffrant d’une maladie physique ou mentale présente un problème significatif dans les sphères cliniques ou sociales, si une intervention thérapeutique ou sociale peut réduire ou contenir le problème, et si cette intervention est acceptée par la personne.
Méthodes
Pour répondre aux objectifs, le devis retenu fut une étude de cas qualitative unique (Yin, 2009). L’étude de cas permet une description exhaustive du contexte, des opérations internes, des ressources, de la clientèle cible, des besoins de cette clientèle et des interventions pour y répondre. L’intégration de plusieurs acteurs-clés permet la triangulation d’une pluralité de sources d’informations et d’assurer la validité de la démarche (Massé, 2009).
Dans la présente étude, le cas est la région desservie par un centre de réadaptation spécialisé en surdité et communication montréalais (soit Montréal et Laval). La raison de ce choix est qu’en 2004, pour répondre aux besoins de sa clientèle sourde locutrice de la LSQ présentant des problèmes de santé mentale, ce centre a mis sur pied un service appelé le Continuum de services en santé mentale. À la connaissance des auteurs, il n’y avait pas d’autres services de ce genre au Québec. Ce service avait pour mission de permettre l’accessibilité aux services en santé mentale pour les personnes sourdes et sourdaveugles. Le défi a été de mettre en place un modèle de services basé sur l’expertise en surdité qui se déploie en continuité avec le réseau de services en santé mentale. Le respect de la culture sourde et l’utilisation de la langue des signes ont été adoptés dès le départ comme conditions essentielles à une qualité de services. Ainsi, ce service a pour objectif l’accès des Sourds aux mêmes services que la population en générale dans des conditions de communication, d’information et de respect similaires (Vallières et Lemay, 2005). L’initiative développée montre la particularité des services à créer puisqu’il faut ici un lieu spécifiquement ouvert à des Sourds et des relations de confiance permises par la pratique de la LSQ par les professionnels. Après plusieurs années de fonctionnement, ce programme souhaitait examiner quels besoins étaient comblés, ceux qui étaient non comblés, si des ajustements étaient nécessaires dans ce service et chez les partenaires. Pour la présente étude, il y avait donc un bassin d’acteurs clés touchés par la question de recherche.
Les acteurs-clés ciblés incluaient diverses personnes dont : des personnes sourdes locutrices de la LSQ desservies par le Continuum de services en santé mentale adulte de ce centre, suivies dans la dernière année avant le recrutement ; des personnes sourdes locutrices de la LSQ, qui présentent des problèmes de santé mentale ou ont présenté des problèmes de santé mentale dans la dernière année et qui n’étaient pas suivies dans l’équipe de ce centre ; des proches de personnes sourdes locutrices avec des problèmes de santé mentale ; des intervenants et des gestionnaires de ce centre et d’organismes communautaires.
Pour l’ensemble des personnes sourdes locutrices les critères d’inclusion étaient : 1) être une personne sourde locutrice de la LSQ ; 2) être âgé de 18 ans et plus ; 3) présenter un problème de santé mentale ou avoir présenté un problème de santé mentale dans la dernière année (autodéclaré ou diagnostiqué). Le critère d’exclusion était de présenter une déficience intellectuelle ou une démence diagnostiquée. Pour les proches, ils devaient être âgés de 18 ans et plus et pouvaient être Sourds. Les proches liés aux participants du groupe de personnes sourdes-locutrices LSQ suivies au Continuum de services en santé mentale étaient exclus, principalement pour des raisons de confidentialité, car certains proches étant potentiellement de la communauté sourde, les auteures souhaitaient protéger la confidentialité des participants sourds-locuteurs LSQ avec des problèmes de santé mentale. Les critères d’inclusion pour l’ensemble des gestionnaires et des intervenants étaient de posséder plus de deux ans d’expérience dans le milieu de la surdité auprès d’adultes sourds gestuels et être entendant ou sourd.
Pour les personnes sourdes locutrices de la LSQ suivies dans le Continuum de service en santé mentale, le recrutement s’est fait en collaboration avec ce programme par le biais d’une lettre-annonce. Pour le recrutement des gestionnaires et des intervenants du centre de réadaptation, celui-ci fut fait par le biais de présentations dans une réunion d’équipe ou en communiquant avec le chef de programme. Le recrutement des personnes sourdes-locutrices LSQ qui n’étaient pas suivies au centre de réadaptation, les proches, ainsi que les gestionnaires et les intervenants d’organismes communautaires s’est fait par le biais de rencontres de présentation du projet dans les organismes et les associations et par la méthode d’échantillonnage boule de neige ou par réseaux (Fortin, 2010).
Avec tous les acteurs-clés, des entrevues individuelles semi-dirigées d’une durée de 60 à 90 minutes ont été réalisées à l’aide de guides d’entrevue. Ces guides ont été conçus par les auteures à partir d’une étude de besoins réalisée par une des auteures, ainsi que les recommandations de Kovess et coll. (2001) et Massé (2009) sur l’analyse des besoins concernant des services et des programmes d’intervention. Les guides d’entrevues ont été validés par un expert externe et deux interprètes participant aux entrevues par rapport à la clarté des questions, la séquence de celles-ci et les thèmes couverts. Les entrevues avec les personnes sourdes locutrices de la LSQ ont été effectuées entièrement en LSQ par un assistant de recherche ou une des auteures qui communique dans cette langue, au lieu de convenance des participants, avec la présence d’un interprète. Toutes les entrevues ont été enregistrées sur bande audionumérique. Une validation des entrevues fut effectuée avec les personnes sourdes par entrevue directe en LSQ ou téléphonique auprès de chaque participant entendant, environ un mois après l’entrevue. Les objectifs étaient de revoir les éléments principaux de l’entretien et des aspects à clarifier.
Les entrevues avaient pour thèmes : les problèmes de santé mentale des personnes, les services reçus face à ces difficultés, les perceptions sur les services reçus (aspects appréciés, insatisfaisants, à améliorer), l’aide souhaitée, mais non reçue, ainsi que les services offerts et non utilisés (Massé, 2009). Pour illustrer, les questions posées étaient par exemple : 1) Nous aimerions connaître votre appréciation ou expérience des services offerts ou reçus et ceux avec lesquels vous travaillez, collaborez ou référez ; 2) Dans quelle mesure diriez-vous que les besoins par rapport à la santé mentale des personnes sourdes LSQ sont comblés ou non comblés ? Qu’est-ce qui vous fait dire qu’ils sont comblés ou non comblés ? Par ailleurs, des questionnaires sur les caractéristiques sociodémographiques ont été complétés pour les différents participants (p. ex. âge, état civil, années d’expérience).
Des statistiques descriptives ont été utilisées pour présenter les caractéristiques des participants. Une analyse de contenu thématique selon la méthode décrite par Miles et Huberman (2003) fut effectuée à l’aide d’une grille de codage pour chaque entrevue et accompagnée par un journal de bord servant à noter des réflexions, des synthèses et des décisions prises. Toutes les entrevues ont été codées de façon indépendante par les deux premières auteures au fur et à mesure de la cueillette de données, et discutées. Ensuite, les thèmes et les catégories de chaque groupe furent examinés séparément et enfin, une analyse inter-groupe fut effectuée. Il y avait peu de différence entre les groupes et donc, les résultats ont été présentés pour l’ensemble de l’échantillon, avec une précision des groupes concernés, lorsqu’appropriée. L’ensemble des résultats ont été discutés en équipe (les quatre auteures). Cette étude a reçu l’approbation du comité d’éthique de la recherche du Centre de Recherche interdisciplinaire en Réadaptation du Montréal métropolitain.
Résultats
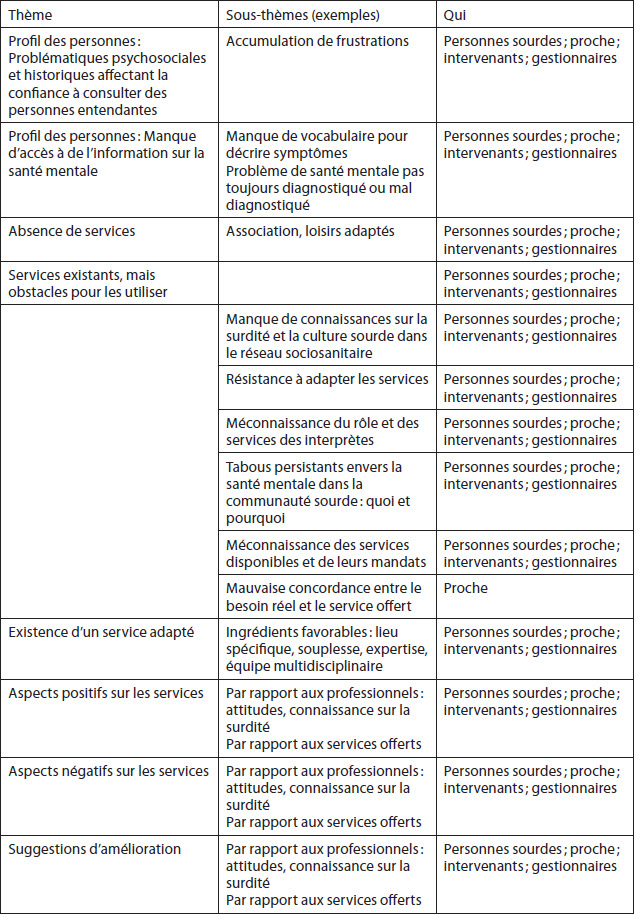
Le recrutement et la cueillette de données se sont déroulés entre mai 2012 et décembre 2014. L’échantillon comprend 17 participants, dont neuf intervenants ou gestionnaires du centre de réadaptation spécialisé, trois intervenants ou gestionnaires d’organismes communautaires, quatre personnes sourdes et un proche. Les intervenants et les gestionnaires avaient entre 2,5 et plus de 30 années d’expérience dans le milieu sourd (moyenne = 15 ans ; é. t. = 11,9), 15 étaient entendants, et tous communiquaient en LSQ. Les personnes sourdes étaient trois femmes et un homme âgés en moyenne de 40 ans (é.t. = 5,2). Trois étaient célibataires et deux étaient nés à l’extérieur du Québec. Ils ont rapporté vivre avec des problèmes de dépression (n = 2), de psychose (n = 1) ou de trouble de la personnalité limite (n = 1). Tous avaient utilisé des services du centre de réadaptation spécialisé et des services de santé mentale dans le réseau de la santé et des services sociaux (trois étaient en suivi au Continuum de services en santé mentale adulte au moment des entrevues tandis qu’un recevait des services dans un organisme communautaire). Le proche était un enfant d’âge adulte d’une personne sourde. Les thèmes découlant de l’analyse sont présentés dans le tableau 1.
Tableau 1
Résumé des thèmes
Particularités des personnes sourdes locutrices de la LSQ avec des problèmes de santé mentale
L’ensemble des participants a décrit les types de troubles de santé mentale et les caractéristiques psychosociales de la clientèle sourde. Tout d’abord, les personnes sourdes qui consultent des services sociosanitaires peuvent présenter divers troubles de santé mentale comme des troubles psychotiques, dépressifs ou anxieux. Cette clientèle a souvent un vécu d’abus, de négligence, de surprotection ou d’infantilisation, une accumulation de stresseurs, un taux d’analphabétisme élevé, de l’endettement, de la pauvreté ou de l’isolement social. Par exemple, une personne sourde décrit : « Le psychiatre m’a dit que c’était une légère émotion… il y aurait beaucoup de colère, de tristesse, de frustration… il y a beaucoup de rêves et puis je déconnecte au niveau du cerveau ; je reconnais que je déconnecte. » Par ailleurs, en raison d’un manque de confiance envers les personnes entendantes dans leur capacité à comprendre leur vécu, ils ont de la difficulté à consulter ou à faire des demandes. Par rapport à la santé mentale proprement dite, il est observé que cette clientèle peut avoir un vocabulaire restreint pour décrire les symptômes et une méconnaissance même de ce qu’est la santé mentale en raison du manque d’accès à l’information sur ces types de troubles de santé. Tel qu’exprimé par une personne intervenante :
« Des femmes qui ont eu peut-être des problèmes à s’exprimer avec un médecin parce que soit que l’interprète n’était pas compétent ou que le médecin n’était pas sensibilisé ou en-tout-cas, mais il y a tellement de raisons qui peuvent intervenir là-dedans ou que la personne sourde a pas pu bien s’exprimer, alors des fois je pense qu’il peut y avoir des erreurs là-dedans. »
Besoins non comblés
L’analyse montre que pour l’ensemble des participants, certains services souhaités sont actuellement absents ou certains services existent, mais plusieurs obstacles freinent une utilisation optimale. Les Sourds ont donc besoin d’avoir accès à des services sociosanitaires en santé mentale, mais ces derniers sont non comblés. Tout d’abord, ce qui manque, selon tous les répondants, c’est une association de personnes sourdes avec troubles de santé mentale pour pouvoir offrir des conférences, ainsi qu’un groupe d’entraide ou des loisirs adaptés. Le proche soulève aussi le besoin d’avoir des résidences adaptées pour les personnes avec des problèmes de santé mentale et sourdes.
Selon l’ensemble des participants (Sourds, gestionnaires, intervenants, proche), les obstacles principaux à l’utilisation des services sont les tabous envers la santé mentale dans la communauté sourde, et des expériences négatives dans le réseau en raison du manque de connaissance sur la surdité. Plus précisément, ce qui explique ces tabous c’est qu’ils sont liés au signe « mental » qui est utilisé pour signifier les problèmes de santé mentale, mais qui est aussi un signe pour insulter quelqu’un. L’historique d’hospitalisation en milieu psychiatrique à cause de la surdité, l’association entre déficience auditive et déficience intellectuelle ou entre problème de santé mentale et folie seraient aussi d’autres facteurs contributifs à cette culture de préjugés. La communauté étant petite, il y a des craintes qu’on le sache et d’avoir une étiquette. Ainsi, les personnes ressentent de la honte, peuvent faire du déni ou de la minimisation et donc, refusent de consulter ou le font tardivement.
Dans le réseau de la santé et plus particulièrement les services de première et deuxième ligne en santé mentale, plusieurs éléments ont été identifiés. Le trouble de santé mentale n’est pas toujours diagnostiqué ou est mal diagnostiqué. Tel que rapporté par une personne intervenante :
« L’évaluation ne tient pas compte de l’aspect culturel… donc d’aller vraiment vérifier, est-ce que c’est de l’ordre du délire ou bien… culturel ? Parfois ça peut donner des diagnostics sévères avec une médication qui n’a pas de bon sens, qui n’est pas appropriée à la personne, qui peut vivre… juste un trouble d’adaptation. »
Aussi, des interventions en situation de crise sont offertes, mais il y a peu ou pas de suivis. Il fut rapporté par l’ensemble des participants qu’il y a souvent peu d’adaptation dans la communication avec les personnes sourdes, et un malaise pour établir une relation d’aide. Il est méconnu par plusieurs qu’il y a une obligation à fournir un interprète, quelles sont les procédures pour y avoir accès, quels sont leur rôle et leurs services et comment juger de leur compétence. Il est aussi méconnu que les personnes sourdes accordent beaucoup d’importance aux expressions faciales et au langage non verbal. Tel que dit par une personne intervenante :
« Même, j’ai déjà vu des intervenants [dans le réseau] qui n’osaient même pas s’adresser à la personne sourde s’il n’y a pas d’interprète ou s’il n’y a personne autour qui peut moindrement signer, qui n’ont même pas l’aisance de tenter de faire des mimes ou des gestes ou de trouver des stratégies de communication, qui sont complètement bloqués physiquement face au client. »
Dans une région comme Montréal qui a un centre de réadaptation spécialisé en surdité, il est rapporté que pour beaucoup de personnes sourdes ou d’acteurs dans le réseau de la santé, les mandats spécifiques de ce centre sont méconnus et que celui-ci doit répondre à tous les besoins de santé et sociaux des personnes sourdes. La réalité étant différente, les personnes sourdes peuvent se retrouver sans service pour des raisons administratives. Tel que décrit par cette participante gestionnaire :
« On a beaucoup de gens qui vont nous dire : “Bien nous on n’a pas les moyens, on n’a pas les moyens financiers d’utiliser un interprète, donc on ne peut rien faire ou venez interprétez pour eux”. Nous on dit : “non, non, ce n’est pas notre job”…. Alors des fois il y a des lancements de balles, moi comme coordonnatrice je dois m’interposer même. Pour remettre le mandat de chacun à leur place, de qui doit faire quoi. Les responsabilités de chacun et aussi l’obligation d’utilisation d’un interprète par exemple. »
Les intervenants et les gestionnaires de ce centre de réadaptation font de la sensibilisation dans le réseau de la santé et des services sociaux sur le fait que la surdité est plus qu’une perte auditive, mais en raison de fréquents changements parmi les employés, celle-ci demeure à refaire. Enfin, il fut rapporté par le proche et des personnes sourdes qu’il y avait parfois une mauvaise concordance entre le besoin réel et l’offre de services. Par exemple, ne pouvoir offrir que de l’accompagnement à l’épicerie pour une personne en perte d’autonomie, mais ce n’était pas un besoin pour elle ; ou ne proposer qu’un nombre restreint d’activités de loisirs non liées à des intérêts de la personne.
Besoin comblé
Selon tous les répondants, l’existence d’une équipe multidisciplinaire de professionnels avec une expertise en surdité (et une connaissance des aspects sociolinguistiques de la communauté sourde) et en santé mentale, dans un lieu spécifique, travaillant avec des interprètes formés et qui font à la fois de l’évaluation, du traitement et de la réadaptation, comble un besoin d’avoir des services adaptés. Une participante gestionnaire explique :
« Pour moi c’était clair que c’est une population qui a besoin d’avoir accès aux services… a besoin d’intervenants, d’une équipe qui comprenne c’est pas 1 + 1 = 2. C’est toute la complexité que ça engendre parce que la comorbidité, même si pour les utilisateurs de la LSQ on n’est pas dans une déficience, on est dans une langue, dans une culture, mais quand tu mets ces deux caractéristiques-là ensemble pour moi ça devient une situation qui est très complexe et qui nécessite qu’on mette en place des services très spécialisés avec des gens… une équipe qui contribue, qui apporte leur expertise pour répondre aux besoins à ces clients-là. »
Appréciation des services
Aspects positifs
Parmi les aspects positifs des services en santé mentale, le service offert au Continuum comprend plusieurs ingrédients favorables qui ont été exprimés par les Sourds, les intervenants et les gestionnaires du centre de réadaptation : 1) un lieu spécifique dans un emplacement facile d’accès ; 2) la réputation favorable du lieu pour plusieurs (ceci était toutefois questionné par les intervenants de ce centre à cause de l’historique négatif. En effet, celui-ci est situé dans les mêmes bâtiments où les enfants sourds ont reçu pendant plusieurs décennies une éducation principalement orale) ; 3) la souplesse dans l’offre de services par rapport aux heures de disponibilités et aux rendez-vous ; 4) l’accompagnement dans les environnements à l’extérieur du centre de réadaptation qui va au-delà des pratiques habituelles dans un centre de deuxième ligne ; 5) la non-obligation d’avoir un diagnostic pour recevoir des services ; 6) un ajustement du mode de communication pour s’assurer de rejoindre leur clientèle ; 7) la stabilité des intervenants et des interprètes ; 8) même si incomplet, il y a une variété de professionnels (psychiatre, psychologue et travailleur social). Les personnes sourdes qui ont utilisé ce service ont exprimé qu’elles ont senti qu’on les appuyait, les soutenait et les accompagnait, car on prenait le temps d’expliquer et de chercher des solutions. Depuis 2015, il est à noter que l’équipe spécifique et son mandat ont été partagés entre l’équipe des services psychosociaux de première ligne et l’équipe de deuxième ligne en réadaptation dans ce même centre de réadaptation.
En plus, pour les Sourds et le proche, lorsque cette question fut posée, il ressort qu’ils sont très sensibles aux qualités humaines et aux attitudes des intervenants ainsi que leur connaissance sur la surdité et la culture sourde. Voici une citation d’un Sourd pour illustrer :
« Parce qu’elle est bonne dans ses explications. Elle est très disciplinée. Non c’est ça moi je trouve qu’elle est très bonne au niveau de son attitude. Mettons une journée où ça va pas bien, elle est capable de me le dire, puis elle me dit : “Hey avoue donc, ça pas l’air de bien aller ? Ça pas l’air d’être une bonne journée pour toi, est-ce que je me trompe ?”… Elle me dit : “C’est pas le fun pour toi aujourd’hui d’être avec moi hein ?”… Elle me dit ces mots-là par exemple. Puis des fois aussi, quand je dis que je ne suis pas prête à parler de ça, bien là elle me parle de d’autres choses. »
Aspects négatifs et suggestions d’amélioration
Les participants ont offert plusieurs pistes d’amélioration en lien avec des insatisfactions envers les services. En premier lieu, il fut exprimé par les divers répondants de mettre en place des stratégies de sensibilisation sur la culture sourde auprès des décideurs, des gestionnaires et des intervenants du réseau de la santé et des services sociaux et de prioriser : 1) l’intégration et l’amélioration des modes de communication (p. ex. ATS, images, poser des questions concrètes) ; 2) le respect de l’obligation de présence d’interprètes ; 3) davantage d’informations écrites et visuelles sur le web. Ensuite, il apparaît clairement de cette étude que les mandats d’un centre de réadaptation spécialisé en surdité sont méconnus. Le centre de réadaptation montréalais a mis sur pied des services en santé mentale fort appréciés (accueil psychosocial et programme plus spécialisé). Toutefois, il fut soulevé que la pérennité de ce dernier est fragile étant donné que l’équipe est petite et partielle. Cette équipe fait office de leader auprès de cette clientèle, mais a des effectifs limités pour pouvoir effectuer du transfert de connaissances de son expertise et élargir son offre de services (par exemple, ergothérapie, soins infirmiers, thérapies de groupe). Par ailleurs, cette méconnaissance des responsabilités d’un centre de réadaptation engendre des problèmes d’accès à des services en santé mentale. Selon des intervenants participant à cette étude, il semble que la collaboration est plus facile et harmonieuse pour les services offerts aux enfants que pour les adultes à la fois dans le réseau de la santé que dans les services sociaux.
Enfin, sur le plan organisationnel, il fut suggéré de recréer une table de services en santé mentale qui regroupe quelques régions, quelques établissements, et d’augmenter le réseautage. Pour améliorer l’offre de services actuelle, outre les services publics, il fut nommé par les participants que les organismes communautaires contribuent et peuvent jouer un rôle important pour, par exemple, démystifier la santé mentale dans la communauté sourde, offrir des groupes d’entraide, préparer des bénévoles pour les personnes qui ont des besoins particuliers comme ce qui existe au programme surdi-cécité du centre de réadaptation spécialisé (p. ex. pour briser l’isolement ou accompagner dans des activités dans la communauté). La présence de pairs aidants ou d’intervenants sourds fut rapportée par une gestionnaire comme une possibilité, qui a toutefois des défis particuliers. Des ajustements et une formation sont à faire pour bien préparer aux questions de confidentialité, à la mince frontière entre la vie professionnelle et la vie privée, à la fragile ligne entre l’empathie et la sympathie en raison de vécus potentiellement similaires et enfin, à devoir porter une double allégeance lors de revendications ou de défense de droits (être perçu comme redevable à la communauté sourde, mais en même temps travailler pour des entendants).
Discussion
Cette étude visait à décrire les besoins en termes de services de santé mentale pour des personnes sourdes qui ont des problèmes de santé mentale, une clientèle vulnérable et marginalisée sur laquelle il y a peu d’écrits au Québec. En résumé, lorsque l’on regroupe les points de vue des différents participants, les besoins principaux des Sourds sont : 1) améliorer l’accès à l’information sur les troubles de santé mentale aux personnes sourdes pour les aider à mieux communiquer leurs symptômes et leur vécu, ainsi que pour réduire les préjugés dans leur communauté ; 2) sensibiliser les professionnels de la santé et des services sociaux sur la surdité et surtout la culture sourde pour contrer les préjugés, les diagnostics erronés et offrir des services adaptés ; 3) s’assurer de l’accès à un interprète ; 4) avoir des professionnels de la santé de différentes disciplines avec la double expertise (idéalement une équipe dans un lieu spécifique) ; 5) mettre sur pied une association pour personnes sourdes vivant avec des troubles de santé mentale ; 6) avoir une table de services en santé mentale au niveau organisationnel ; 7) vérifier que les organismes communautaires continuent à jouer un rôle et bonifient leur offre de services pour les Sourds avec des troubles de santé mentale. Les résultats ont montré que la plupart de ces besoins ne sont pas comblés actuellement.
Les résultats de la présente étude rejoignent ceux des recherches américaines et européennes qui se sont attardées aux questions liées à l’accès aux services en santé mentale pour les personnes sourdes (Cabralet coll., 2013 ; Cornes et Napier, 2005 ; Gournaris et coll., 2010 ; Gutman, 2005 ; Mathos et coll., 2009 ; O’Hearn et Pollard, 2008). Effectivement, le manque de confiance dans les intervenants entendants, les tabous importants sur la santé mentale parmi la population sourde et le manque de connaissance de la population sourde sur les caractéristiques et les ressources existantes en santé mentale abordés dans nos résultats, sont des thématiques très présentes dans les recherches sur les questions de l’accès aux services en santé mentale pour les populations sourdes. Considérant qu’il s’agit d’une population qui a peu accès aux campagnes de sensibilisation dans les médias télévisuels, radiophoniques et écrits, ces derniers se retrouvent doublement marginalisés. De plus, nos résultats permettent de mettre en lumière le fait que l’incompréhension des milieux de pratique en santé mentale face aux particularités sociales, culturelles et linguistiques de la population sourde creuse encore plus l’écart entre l’offre de service en santé mentale et les besoins spécifiques de cette population. Par contre, les questions en lien avec l’importance de la présence de professionnels sourds (psychologue, intermédiateur, interprète) que l’on retrouve abondamment dans la littérature scientifique en Europe et aux États-Unis prennent une résonnance différente au Québec. Effectivement le thème a surtout été abordé par une intervenante, à travers les défis que cela représente en termes de formation à faire pour bien préparer, entre autres, à la mince frontière entre la vie professionnelle et la vie privée. Les participants sourds y voyant aussi un défi pour garantir leur confidentialité. Nous devons aussi mentionner que les résultats de notre étude ont très peu fait ressortir deux thématiques très présentes et développées dans la littérature, soit la difficulté à mettre en place un contexte favorisant la construction du lien de confiance et son maintien (Cabral et coll., 2013 ; Lieu et coll., 2007 ; Fusick, 2008 ; Kendall et coll., 2008 ; Ferguson-Coleman et coll., 2014 ; Glickman, 2007 ; Sheppard, 2011 ; Landsberger et Diaz, 2010 ; Sheppard et Badger, 2010 ; Peters, 2007 ; Ross et Feller, 2005), et les variables liées à l’interprétation (Cabral et coll., 2013 ; Cornes et Napier, 2005 ; O’Hearn et Pollard, 2008 ; Fusick, 2008 ; Ferguson-Coleman et coll., 2014 ; Glickman, 2007 ; Sheppard, 2011 ; Peters, 2007 ; de Bruin et Brugmans, 2006).
Le manque de confiance a été évoqué, mais principalement en lien avec les expériences négatives vécues par des personnes sourdes et la fréquence de mauvais diagnostics et de traitements inadéquats (Cabral et coll., 2013 ; Peters, 2007 ; Ross et Feller, 2005). L’absence dans nos résultats des thématiques qu’on retrouve dans la littérature comme le manque d’adaptation des outils diagnostiques et des entrevues aux particularités culturelles et communicationnelles des personnes sourdes (Lieu et coll., 2007 ; Fusick, 2008 ; Kendall et coll., 2008 ; Glickman, 2007 ; Sheppard, 2011 ; Landsberger et Diaz, 2010 ; Sheppard et Badger, 2010 ; Peters, 2007 ; Ross et Feller, 2005) démontrent l’importance d’élargir les recherches pour pouvoir déterminer s’il s’agit de particularités du contexte montréalais ou en lien avec les limites spécifiques du cadre de notre recherche.
En ce qui concerne l’interprétation, les participants de la présente recherche ont principalement nommé l’absence d’interprètes dans plusieurs contextes d’évaluation psychologiques, psychiatriques et thérapeutiques. Ils ont donc très peu abordé les difficultés décrites dans les écrits comme la difficulté à trouver des équivalents entre les deux langages (Cornes et Napier, 2005 ; Fusick, 2008 ; Glickman, 2007), et le défi de maintenir la neutralité d’une question posée par un clinicien lorsque l’interprète doit expliquer un concept (Cabral et coll., 2013 ; Cornes et Napier, 2005), ou d’autres enjeux comme l’importance de ne pas altérer la qualité de l’interprétation malgré les difficultés de traiter l’impact émotionnel du contenu du matériel thérapeutique (Cornes et Napier, 2005), de comprendre la syntaxe particulière et la structure du langage des signes, de lire les expressions faciales et le langage corporel des Sourds, et d’incorporer ces communications tacites dans le contexte d’ensemble du dialogue (Sheppard, 2011). On peut déduire que devant l’absence d’expérience thérapeutique avec la présence d’un interprète, il est difficile pour nos participants de pouvoir nommer les difficultés liées à l’interprétation.
En lien avec les principaux obstacles qui sont la méconnaissance des particularités liées à la surdité, l’existence d’une équipe multidisciplinaire de professionnels qui détient à la fois une expertise en surdité (incluant une connaissance des aspects sociolinguistiques de la communauté sourde) et en santé mentale permet d’offrir des services plus adaptés. Ces derniers ne comblent pas tous les besoins, mais l’existence de cette double expertise ressort dans nos résultats comme une avenue permettant une meilleure accessibilité. Il faut par contre regarder ces résultats à la lumière des forces et des limites de la présente étude.
Forces et limites de l’étude
Cette étude respecte les standards de la recherche qualitative (Fortin, 2010). La cueillette de données et l’analyse ont été effectuées de façon rigoureuse. Malgré le fait qu’une diversité de points de vue est assurée par la présence de différents acteurs préoccupés par cette question de recherche, le nombre de personnes sourdes et de proches dans cet échantillon est petit. Aussi, les personnes sourdes ont toutes été suivies au centre de réadaptation spécialisé et malgré plusieurs tentatives et relances, il n’y a pas de personnes sourdes non suivies à ce centre qui ont été recrutées. De plus, cette étude a été réalisée dans un seul contexte géographique précis. Ainsi, les résultats offrent des pistes de réflexion pour une première étude formelle à ce sujet au Québec selon notre connaissance, mais elle doit être reproduite, dans d’autres régions urbaines, semi-urbaines et rurales avec plus de participants pour avoir un portrait complet.
Conclusion
Les personnes sourdes locutrices de la LSQ avec des problèmes de santé mentale sont un groupe avec des besoins particuliers qui ont été peu documentés jusqu’à maintenant au Québec. Cette étude a montré que souvent, dans l’histoire de ces personnes, il y a eu peu d’expositions à de l’information juste sur ce qu’est la santé mentale, et des difficultés à décrire les symptômes avec un vocabulaire précis, ainsi que des expériences négatives avec des personnes entendantes. Ajuster ses moyens de communication en intégrant l’écrit concret et l’image, porter une attention particulière à son langage non verbal, ainsi que bien comprendre le contexte culturel de ces personnes est fondamental pour établir une alliance thérapeutique. Assurer la présence d’un interprète qui connaît le vocabulaire associé à la santé mentale est également essentiel. Avoir accès à plus d’intervenants qui possèdent la double expertise est un enjeu actuel dans le réseau des services de santé, des services sociaux et des organismes communautaires pour bien accompagner ces personnes dans leur rétablissement. Au niveau de la recherche, de nouvelles enquêtes sur le terrain seraient nécessaires pour mieux comprendre les différentes facettes liées aux problématiques en lien avec la santé mentale et la surdité, et ces enquêtes devraient intégrer de manière plus large la population sourde, incluant les proches, pour mieux comprendre, entre autres, les représentations de la santé mentale parmi cette population et les besoins des personnes qui sont desservies dans d’autres réseaux et dans d’autres centres. Elles devraient aussi s’attarder aux représentations de la surdité parmi les différents professionnels du milieu de la santé pour mieux comprendre les besoins d’information et de sensibilisation.
Parties annexes
Bibliographie
- Vallières, M. et Lemay, I. (2005). Bilan annuel Projet IRD-CLSC clientèle sourde/sourde-aveugle présentant des problèmes de santé mentale. Montréal, Canada : Institut Raymond Dewar, document inédit.
- Lachance, N. (2007). Territoire, transmission et culture sourde. Perspectives historiques et réalités contemporaines. Sainte-Foy, Canada : Presses de l’Université Laval.
- de Bruin, E. et P. Brugmans. (2006). The psychotherapist and the sign language interpreter. Journal of Deaf Studies and Deaf Education, 11(3), 360-368.
- Burtin, M., Comtois, L., Desrosiers, J. Korner-Bitensky, N., Parenteau, P. et Vaillancourt, M. (2005). Étude exploratoire des besoins de la clientèle sourde gestuelle en difficulté d’adaptation. Rapport final. Institut Raymond-Dewar.
- Cabral, L., Muhr, K. et Savageau, J. (2013). Perspective of people who are deaf and hard of hearing on mental health, recovery, and peer support. Community Mental Health Journal, 49, 649-657.
- Chovas McKinnon, C. (2004). Les troubles psychotiques et la surdité, Première conférence canadienne sur la santé mentale et la surdité. Récupéré le 28 février 2008 du site : http://www.reach.ca/_uploads/_media/shared_future_fr.pdf
- Cornes, A. et Napier, J. (2005). Challenges of mental health interpreting when working with deaf patients. Australasian Psychiatry : Bulletin of Royal Australian and New Zealand College of Psychiatrists,13(4), 403-407.
- Dalle-Nazébi, S. et Lachance, N. (2008a). Sourds et médecine : impact des représentations sur les conditions d’accès aux soins. Regards croisés France-Québec. Interrogations/Revue pluridisciplinaire en sciences de l’homme et de la société, 6, 78-94.
- Dalle-Nazébi, S. et Lachance, N. (2008b). Rupture et réorganisation d’une transmission culturelle entre sourds. Espaces, acteurs et processus. Figures contemporaines de la transmission, Belgique : Presses universitaires de Namur — collection « Transhumances ».
- Ferguson-Coleman, E., Keady, J. et Young, A. (2014). Dementia and the Deaf community knowledge and service access. Aging and Mental Health, 18(6), 674-682.
- Fortin, M.-F. (2010). Fondements et étapes du processus de recherche (2e éd.). Montréal, Québec : Chenelière Éducation.
- Fusick, L. (2008). Serving clients with hearing loss : Best practices in mental health counseling. Journal of Counseling & Development, 86(1), 02-110.
- Glickman, N. (2007). Do you hear voices ? Problems in assessment of mental status in deaf persons with severe language deprivation. Journal of Deaf Studies and Deaf Education, 12(2), 127-147.
- Gournaris, M. J., Hamerdinger, S. et Williams, R.C. (2010). Promising practices of statewide mental health models serving consumers who are deaf : How to advocate for your model in your home state. Journal of the American Deafness and Rehabilitation Association, 43(3), 152-182.
- Gutman, V. (2005). Ethical reasoning and mental health services with deaf clients. Journal of Deaf Studies & Deaf Education, 10(2), 171-183.
- Institut Raymond-Dewar (2015). Dans le respect de la langue et de la culture. Programme de réadaptation et de services psychosociaux de 1re ligne pour les personnes sourdes âgées de 4 ans à 100 ans. 45 pages. Document interne non publié.
- Johnston, T. (2004). W(h)ither the deaf community ? Population, genetics, and the future of Australian sign language. American Annals of the Deaf, 148, 358-375.
- Karacostas, A. (2004). Services en santé mentale pour personnes sourdes et malentendantes en Europe, Première conférence canadienne sur la santé mentale et la surdité. Récupéré le 28 février 2008 du site : http://www.reach.ca/_uploads/_media/shared_future_fr.pdf
- Kendall, C. J., Gutman, V. et Rosenheck, R. (2008). Mental health programs serving deaf and hard of hearing adults. Journal of the American Deafness and Rehabilitation Association, 41(2), 73-94.
- Kovess, V., Lesage, A., Boisguérin, B., Fournier, L., Lopez, A. et Ouellet, A. (2001). Planification et évaluation des besoins en santé mentale. Paris, France : Médecine-Sciences Flammarion.
- Lamarche, A., Lefebvre, J., Ouellette, M. et Vallières, M. (2011). Intervenir auprès des Sourds en santé mentale. Bulletin de l’Ordre des travailleurs sociaux et des thérapeutes conjugaux et familiaux du Québec, 115(automne), 6.
- Landsberger, S. A. et Diaz., D. R. (2010). Inpatient psychiatric treatment of deaf adults : demographic and diagnostic comparisons with hearing inpatients. Psychiatric Services, 61(2), 196-199.
- Levine, J. (2014). Primary care for deaf People with mental health problems. British Journal of Nursing, 23(9), 459-463.
- Lieu, C. C., Sadler, G. R., Fullerton, J. T., et Stohlmann, P. D. (2007). Communication strategies for nurses interacting with deaf patients. Medsurg Nursing : Official Journal of the Academy of Medical-Surgical Nurses, 16(4), 239-245.
- Massé, L. 2009. L’évaluation des besoins. Un outil pour la planification. Dans A. Alain et D. Dessureault (Eds.). Élaborer et évaluer des programmes d’intervention psychosociale. Québec : Presses de l’Université du Québec.
- Mathos, K. K., Kilbourne, A. M., Myers, R. R., et Post, E. P. (2009). Disparities in mental health services for persons who are deaf : Advancing research toward action. Journal of the American Deafness and Rehabilitation Association, 42(3), 152-166.
- Meador, H. E. et Zazove, P. 2005. Health care interactions with deaf culture. The Journal of the American Board of Family Practice/American Board of Family Practice, 18(3), 218-222.
- Miles, M. B. et Huberman, M. A. 2003. Analyse des données qualitatives (2e éd.). Paris, France : De Boeck.
- O’Hearn, A. et Pollard, R. Q. Jr. (2008). Modifying Dialectical Behavior Therapy for deaf individuals. Cognitive and Behavioral Practice, 15(4), 400-414.
- Peters, S. W. (2007). Cultural awareness : Enhancing counselor understanding, sensitivity, and effectiveness with clients who are deaf. Journal of Multicultural Counseling & Development, 35(3), 182-190.
- Poirier, D. (2012). J’ai senti que c’était mon monde : expression des dimensions identitaires et normatives des langues des signes. Anthropologie et sociétés, 36(3), 171-188.
- Powell, S. et Dean, R. (2009). Being deaf can be bad for your health. Practice Nursing,20(10), 486-488.
- Reeves, D. et Kokoruwe, B. (2005). Communication and communication support in primary care : A survey of deaf patient. Audiological Medicine, 3(2), 95-107.
- Ross, T. et Feller, E. R. (2005). Communication : Deaf patients and their physicians. Medicine and Health, Rhode Island, 88(8), 262-264.
- Scheier, D. B. (2009). Barriers to health care for people with hearing loss : A review of the literature. The Journal of the New York State Nurses’ Association, 40(1), 4-10.
- Sheppard, K. et Badger, T. (2010). The lived experience of depression among culturally Deaf adults. Journal of Psychiatric and Mental Health Nursing, 17(9), 783-789.
- Sheppard, K. (2011). Using American sign language interpreters to facilitate research among deaf adults : lessons learned. Journal of Transcultural Nursing : Official Journal of the Transcultural Nursing Society/Transcultural Nursing Society, 22(2), 29-134.
- Statistique Canada. 2001. Recensement du Canada, dans Population selon le groupe d’âge, régions administratives du Québec. 2001. http://www.stat.gouv.qc.ca/regions/lequebec/population_que/poptot20.htm
- Tuohy, B. et Cooper, G. (2007). Listening to deaf people. Mental Health Today, Brighton, R.-U., 27-29.
- Yin, R. K. (2009). Case study research : design and methods (4th ed., Vol. 5). Thousand Oaks, CA : Sage Publications.
Liste des tableaux
Tableau 1
Résumé des thèmes


 10.7202/1014171ar
10.7202/1014171ar