Résumés
Résumé
Il est fréquent de voir émerger des symptômes avant que le diagnostic de schizophrénie (SCZ) soit posé. Ceux-ci sont cependant peu spécifiques (p. ex. anxiété, symptômes dépressifs). Malgré plusieurs études sur le sujet, il n’y a toujours pas de consensus sur les symptômes qui précèdent la psychose. Cette étude vise à évaluer les présentations cliniques survenant avant le diagnostic de SCZ en fonction de l’âge et du sexe au Québec à l’aide de données administratives (RAMQ, MED-ÉCHO). 24 883 hommes et femmes âgés de plus de 18 ans ayant reçu un diagnostic de premier épisode de schizophrénie entre 2004 et 2007 ont été analysés. Les différents diagnostics antérieurs, par sexe et âge, sont rapportés en fréquence cumulée. L’analyse montre que la majorité de l’échantillon était composé d’hommes (53 %) et de patients âgés de 30 à 54 ans (45 %). En ajustant selon la distribution de l’âge dans la population, l’incidence est plus élevée entre 18 et 29 ans chez les hommes et au-delà de 55 ans chez les femmes. Dans la moitié des cas, la schizophrénie est diagnostiquée après l’âge de 29 ans. Les patients n’ayant aucun antécédent prémorbide de troubles mentaux représentaient 65 % de l’échantillon. 35 % des personnes avaient un antécédent, soit, plus fréquemment (en ordre décroissant), la psychose maniaque dépressive, le trouble dépressif, les troubles liés à l’usage de substances et les troubles anxieux. Les observations de cette étude, démontrant des différences entre les caractéristiques sociodémographiques et les antécédents psychiatriques, offrent des avenues pour le dépistage de nouveaux cas pour les programmes d’intervention précoce, notamment de ne pas limiter ces programmes aux personnes de moins de 30 ans.
Mots-clés :
- schizophrénie,
- base de données administrative,
- premiers épisodes psychotiques,
- syndrome prodromal,
- taux d’incidence,
- âge de survenue,
- différences dans le sexe,
- différences dans l’âge
Abstract
Schizophrenia (SCZ) is a severe chronic disease associated with significant functional impairments. Prior to a diagnosis of SCZ, some nonspecific symptoms may occur (i.e., anxiety, insomnia, depressive symptoms) and may progress into psychosis. While these may be attenuated or not of sufficient severity for psychosis, many will seek help for these symptoms. Understanding the predictors of SCZ remains a considerable challenge for clinicians. Thus, several studies have been conducted to explain the different premorbid trajectories of psychosis. Though, no consensus has been established on the prediagnostic characteristics of patients with SCZ and remains a matter of debate, especially for women and older patients. Hence, our study aims to clarify the psychiatric characteristics of patients from Quebec preceding their first episode of SCZ and address the influence of age and sex. To do so, we used administrative databases from the RAMQ (Physician billings) and MED-ÉCHO (hospital registry in Quebec) between January 1996 and December 2006; 98% of about 7.5 millions of inhabitants are registered with the universal health plan. It recorded 24,883 men and women over the age of 18 diagnosed with a first episode of SCZ between the years 2004 and 2007. Different psychiatric antecedents by groups of age and sex are reported by cumulative frequency. The sample comprised of 53% men. Approximately, 50% and 36% were diagnosed with SCZ by psychiatrists and family physicians respectively. Patients aged from 30 to 54 represented most of the sample; over half of men and women were first diagnosed after 30 years old. Those with no antecedents accounted for 65% of the sample, while overall 35% had at least one ICD-9 diagnosis, specifically and in descending order manic depressive psychosis, depressive disorder, and drug use disorder. In women under 30, anxiety, depressive disorder and adjustment disorder were more frequent. Whereas amongst men under 30, substance use disorder was the most common antecedent, followed by anxiety. Considering the total population coverage, these findings are interesting as they draw a representative global portrait of the population with SCZ before their diagnosis according to their age group and sex. This project recalls the importance of examining the first psychotic episodes to possibly intervene early in the course of the disease by addressing depressive disorders, anxiety disorders and substance use.
Keywords:
- schizophrenia,
- administrative database,
- first-episode psychosis,
- prodromal syndrome,
- incidence rate,
- age of onset,
- sex differences,
- age differences
Corps de l’article
Introduction
La schizophrénie (SCZ) est un trouble mental grave caractérisé par une altération de la perception, des délires, des troubles de la pensée et une régulation anormale des émotions. Selon une notion généralement acceptée, cette maladie survient vers la fin de l’adolescence ou au début de la vingtaine et affecte la personne dans son fonctionnement au quotidien, soit à l’école, au travail ou dans ses relations sociales. La prévalence à vie au niveau de la population mondiale se situe autour de 0,3-0,7 %1.
Depuis les deux dernières décennies, il y a un intérêt grandissant parmi les cliniciens et les chercheurs afin de détecter et caractériser les psychoses durant la période qui précède le développement de l’état psychotique2-3. Celle-ci inclut notamment des symptômes positifs atténués, un retrait social, des troubles de l’humeur, des troubles cognitifs ainsi que des comportements obsessionnels. Cependant, ces symptômes étant peu spécifiques aux patients développant des psychoses, ils ne peuvent être considérés comme étant des prédicteurs de la schizophrénie2, 4. Également, l’influence de l’âge et du sexe sur les débuts de la maladie mériterait d’être davantage étudiée puisque la majorité des études se concentrent sur les jeunes hommes. Malgré cela, il est connu que la maladie se manifeste différemment chez les hommes que chez les femmes, notamment au niveau de l’âge de survenue de la schizophrénie et de la symptomatologie5-8.
Bien que des questionnaires puissent être utilisés dans les études épidémiologiques pour estimer l’incidence de la schizophrénie ainsi que des symptômes précédant le diagnostic de la maladie, il est possible que celle-ci soit sous-estimée en raison des biais de mémoire, de désirabilité sociale et de sélection. Une méthode alternative intéressante est l’utilisation de bases de données administratives9. Cette méthode confère de nombreux avantages : un accès facile à l’information, un faible coût, des données disponibles pour une longue période de temps, et surtout, un accès à de larges échantillons de la population générale. Notre groupe de recherche a déjà montré la capacité d’étudier différentes questions de prévalence, incidence, étiologie et de surveillance des antipsychotiques avec la même base de données que la présente étude10-15. Ces deux bases de données ont également été utilisées pour étudier les débuts de la schizophrénie en passant par les premiers épisodes de psychose ; cependant, les données ne concernaient que les jeunes adultes16.
Notre étude utilise deux grandes bases de données médico-administratives de la population générale du Québec afin d’évaluer les différentes présentations cliniques en fonction de l’âge et du sexe au moment de l’apparition de symptômes précurseurs et du diagnostic de la schizophrénie.
L’objectif est de décrire l’influence longitudinale de l’âge et du sexe dans les signes et symptômes inférés à partir des différents diagnostics qui précèdent le premier diagnostic de schizophrénie.
Méthodes
Design de l’étude et source de données
Les données administratives ayant été utilisées pour cette étude rétrospective proviennent de la base de données de la rémunération des médecins (Régie de l’assurance maladie du Québec [RAMQ]) et la base de données ministérielle sur les séjours hospitaliers (MED-ÉCHO). Elles ont été obtenues dans le cadre du programme de recherche Atlas Santé mentale dirigé par Alain Vanasse, suite à l’accord de la Commission d’accès à l’information15.
La RAMQ offre une assurance maladie universelle aux Québécois, incluant une couverture des soins médicaux ambulatoires et hospitaliers. Cette institution opère des bases de données administratives de maladies pour tous les résidents du Québec admissibles à l’assurance maladie, soit près de 98 % de la population québécoise, de près de 8 millions d’habitants en 2018. Le système de santé et de services sociaux du Québec est financé publiquement et offre aux citoyens un accès universel aux soins médicaux, aux services hospitaliers d’urgence, à l’hospitalisation, aux soins ambulatoires généraux et spécialisés et aux cliniques des omnipraticiens. Cela signifie, en principe, que la majorité des contacts des résidents de la province possédant une carte d’assurance maladie avec les médecins et les hôpitaux sont enregistrés dans les bases de données15, 17.
Les données sont collectées de façon routinière dans un but de facturation par les médecins et les hôpitaux. Même si cela n’a pas été conçu pour étudier des conditions de santé, chaque demande de paiement contient un code indiquant la raison principale de la visite. Cette base de données fournit par exemple des informations sur les caractéristiques démographiques du patient (date de naissance et sexe), l’emplacement de sa résidence au niveau de l’aire de diffusion (AD) et du territoire de santé par année civile, mais aussi des informations utiles à notre étude comme la date du service, le diagnostic et le code de service. La base de données MED-ÉCHO, quant à elle, contient des informations détaillées lors de chaque sortie de l’hôpital, notamment la raison principale de l’admission et jusqu’à 19 diagnostics. Un numéro d’identification crypté est utilisé pour relier les données d’un individu, d’une base de données à l’autre.
Les diagnostics psychiatriques sont présentés dans le présent article selon la nomenclature utilisée dans les bases de données (Classification internationale des maladies, version 9). Voici néanmoins les « équivalents » Diagnostic and Statistical Manuel of Mental Disorder (DSM-5) pour chaque diagnostic afin de faciliter la lecture :

Il est à noter que c’est l’incidence de traitement qui est mesurée, et non l’incidence réelle de la maladie, puisque l’évaluation de celle-ci dépend du diagnostic de schizophrénie d’un patient recevant un service de santé payé par l’assurance maladie ou l’assurance hospitalisation publique du Québec.
Cohorte à l’étude
La cohorte est constituée de 24 883 patients âgés de 18 ans et plus, ayant reçu « pour la première fois » un diagnostic de schizophrénie entre 2004 et 2007 et résidant dans la province de Québec. Les patients ont tous reçu un diagnostic du spectre de la schizophrénie, enregistré soit dans le registre de sorties de l’hôpital (MED-ÉCHO) ou dans la base de données de la RAMQ (codes internationaux de classification des diagnostics de maladies : CIM-9 : 295, CIM-10 : F20, F21, F23, F25 et F232)18.
Pour s’assurer que les cas représentaient bel et bien un premier diagnostic à vie, une période d’exclusion (washout period) de 7 ans a été appliquée. Cela signifie que les individus ayant reçu un diagnostic de schizophrénie au cours des 7 années précédant (1996 à 2003) la période de référence de notre étude (2004 à 2007) ont été exclus. Avec la même base de données, notre groupe avait montré qu’une période d’exclusion de 7 ans est suffisante pour obtenir des valeurs d’incidence prédictives positives à 90 %15.
Analyses statistiques
Les données ont été regroupées par type de diagnostic, par groupe d’âge et par sexe. Les fréquences cumulées des diagnostics psychiatriques les plus pertinents ont été affichées graphiquement. Les diagnostics prémorbides ayant été analysés sont les états anxieux, les troubles dépressifs, la psychose maniaque dépressive (PMD), l’abus de drogues, les troubles de la personnalité, les troubles de l’adaptation, les troubles des conduites, la paranoïa, les états psychotiques organiques et le retard mental. Pour comparer l’évolution des différents diagnostics selon les différents groupes de sexe et d’âge, la procédure GENMOD a été utilisée avec un seuil de signification statistique fixé à 0,05. Les analyses statistiques ont été complétées en utilisant SAS 9.2® pour Windows (SAS Institute, Inc., Cary, N.C.).
Résultats
Prévalence de la schizophrénie
Les caractéristiques descriptives de notre échantillon sont décrites dans le tableau 1. Parmi les 24 883 personnes ayant reçu pour la première fois un diagnostic de schizophrénie entre 2004 et 2007, il y avait 13 195 (53,03 %) hommes. Près de 50 % des cas de schizophrénie ont été diagnostiqués par un psychiatre et 36 % par un médecin de famille. Par rapport au lieu du diagnostic, 30 % des cas ont été diagnostiqués dans la salle d’urgence et 20 % dans des cliniques privées.
Concernant l’âge de survenue de la maladie, la répartition se fait ainsi :
Les patients âgés de 29 ans et moins représentaient 23,67 % de l’échantillon ;
Les patients âgés de de 30 à 54 ans constituaient 44,65 % de celui-ci ;
Les patients âgés de 55 ans ou plus correspondaient à 31,68 %.
Afin de voir si ce résultat est influencé par la distribution de l’âge à travers la population, l’incidence de la schizophrénie entre 2004 et 2007 a été estimée à partir des données de la présente étude ainsi que de la distribution de la population du Québec en 2004 et en 200719. Ces résultats sont présentés dans le tableau 2.
Près de 65 % de l’échantillon n’avait aucun antécédent de trouble mental diagnostiqué dans les 7 années précédant le diagnostic de schizophrénie et 20 % n’en avaient qu’un seul. Moins de 1 % de l’échantillon avait sept comorbidités ou plus. Les résultats du tableau 3 indiquent que, pour les patients n’ayant qu’une comorbidité, les plus prévalentes étaient :
La psychose maniaque dépressive (3,99 %) ;
Le trouble dépressif (3,51 %) ;
L’abus de drogues (3,19 %) ;
Les troubles anxieux (2,69 %).
La proportion de patients sans comorbidité ne diffère pas entre les sexes et les groupes d’âge, comme illustré dans la figure 2. Cependant, les hommes de 18-29 ans ont moins de multicomorbidités que les patients des autres groupes.
Diagnostics prémorbides en fonction de l’âge et du sexe
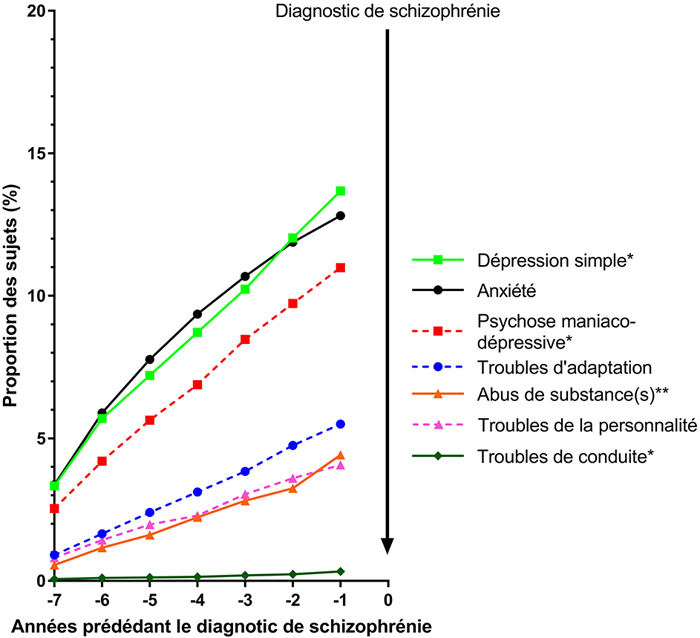
La figure 1 présente une comparaison des proportions selon les groupes d’âge des différents diagnostics prémorbides par sexe et par groupe d’âge afin de voir s’il y a une différence significative entre les tendances de différents diagnostics précédant le diagnostic de la schizophrénie.
Parmi les femmes âgées de moins de 30 ans, les états anxieux, le trouble dépressif, les troubles de l’adaptation et la psychose maniaque dépressive étaient les diagnostics les plus fréquents. Pour les hommes du même groupe d’âge, les quatre diagnostics les plus fréquents étaient l’abus de drogue, les états anxieux, la psychose maniaque dépressive et le trouble dépressif. L’abus de drogues évoluait plus fréquemment vers la schizophrénie chez les hommes de 18 à 29 ans comparativement aux femmes du même groupe d’âge (p <0,05). Toutefois, les femmes de ce groupe d’âge présentaient plus souvent des troubles anxieux (p <0,000 1), des troubles de l’adaptation (p <0,000 1), des troubles de la personnalité (p <0,000 1), du trouble dépressif (p <0,000 1) et de la psychose maniaque dépressive (p <0,000 1).
Des résultats très similaires sont observés chez les patients de 30 à 54 ans. Chez les femmes, les diagnostics les plus fréquents demeurent les mêmes (trouble dépressif, états anxieux, psychose maniaque dépressive et troubles de l’adaptation). Chez les hommes, les quatre diagnostics les plus fréquents qui peuvent précéder la schizophrénie, sont les états anxieux, l’abus de drogues, le trouble dépressif et la psychose maniaque dépressive. L’évolution de l’abus de drogues vers la schizophrénie est plus grande chez les hommes (p <0,000 1). Chez les femmes, il y a encore une fois, évolution plus fréquente vers la schizophrénie, du trouble dépressif (p <0,000 1), de la psychose maniaque dépressive (p <0,000 1), des états anxieux (p <0,000 1), des troubles de l’adaptation (p <0,000 1) et des troubles de la personnalité (p <0,05).
Pour le groupe âgé de plus de 55 ans, les différences entre les hommes et les femmes sont moindres. La progression vers la schizophrénie de l’abus de drogues (p <0,000 1) et du trouble de la conduite (p <0,05) est supérieure chez les hommes, alors que l’évolution vers la schizophrénie du trouble dépressif (p <0,05) et de la psychose maniaque dépressive (p <0,05) est toujours supérieure chez les femmes.
Chez les femmes, les diagnostics d’états anxieux, de troubles dépressifs et de psychose maniaque dépressive sont élevés avant l’apparition de la schizophrénie, peu importe le groupe d’âge, alors que les troubles de l’adaptation, les troubles de la personnalité et l’abus de drogues semblent diminuer avec l’âge. Les différents diagnostics psychiatriques semblent également apparaître plus tôt chez les groupes d’âge de 30-55 ans et de 55 ans et plus que chez les 18-29 ans. Chez les hommes, les états anxieux, la psychose maniaque dépressive, les troubles de l’adaptation et les troubles de la personnalité sont plutôt stables, peu importe le groupe d’âge, alors que l’abus de drogues semble être moins prévalent et le trouble dépressif semble être plus présent chez les sujets plus âgés que chez les plus jeunes.
Tableau 1
Caractéristiques des professionnels et lieu de diagnostic de la schizophrénie au Québec entre 2004 et 2007 par sexe et groupes d’âge (N = 24 883)
Tableau 2
Estimation de l’âge et du sexe où le diagnostic de schizophrénie est porté pour la 1re fois entre 2004 et 2007 au Québec
Tableau 3
Diagnostics des comorbidités (N = 24 883)
Org : États psychotiques organiques ;
Depr : Trouble dépressif ;
PMD : Psychose maniaque dépressive ;
AD : Abus de drogues ;
Anx : États anxieux ;
Adap : Troubles de l’adaptation ;
Par : Paranoïa ;
TP : Trouble de la personnalité ;
Enf : Enfant. Les troubles de l’Enfant regroupent le trouble de l’humeur chez l’enfant, le trouble déficit de l’attention avec ou sans hyperactivité (TDA/H), le retard du développement et les troubles envahissants du développement.
Figure 1
Diagnostic par année, par groupe d’âge et par sexe précédant la schizophrénie (N = 24 883)
Femmes 18 - 29 ans
Hommes 18 - 29 ans
Femmes 30 – 54 ans
Hommes 30 – 54 ans
Femmes 55 ans et +
Hommes 55 ans et +
Figure 2
Comorbidités par sexe et par groupes d’âge précédant la schizophrénie (N = 24 883)
Femmes 18 - 29 ans
Hommes 18 - 29 ans
Femmes 30 – 54 ans
Hommes 30 – 54 ans
Femmes 55 ans et +
Hommes 55 ans et +
Discussion
L’objectif de cette étude était de caractériser les premiers épisodes de schizophrénie. Pour ce faire, les présentations cliniques survenant avant le diagnostic de schizophrénie ont été analysées selon l’âge et le sexe. L’analyse a montré que la majorité de l’échantillon recevant un diagnostic de schizophrénie était composée d’hommes (53 %) et que l’incidence de schizophrénie diminuait avec l’âge chez les hommes, alors que c’est l’inverse qui se produisait chez les femmes ; plus de la moitié des cas survenaient après l’âge de 30 ans. Les patients n’ayant reçu aucun diagnostic psychiatrique avant leur diagnostic de schizophrénie représentaient 65 % de l’échantillon. Une proportion de 19 % des sujets avait reçu un seul autre diagnostic psychiatrique préschizophrénie, soit plus fréquemment la psychose maniaque dépressive, le trouble dépressif, l’abus de drogues et les états anxieux. Les diagnostics d’états anxieux, de trouble dépressif et de psychose maniaque dépressive étaient plus présents en général chez les femmes, alors que l’abus de drogues était plus présent chez les hommes, tout groupe d’âge confondu.
Présentations cliniques avant le diagnostic de schizophrénie selon l’âge et le sexe
Tout d’abord, il a été observé que la majorité des patients (65 %) ne présentait aucun antécédent psychiatrique répertorié dans les bases de données administratives avant le diagnostic de schizophrénie. Seule une minorité (9,17 %) présentait trois comorbidités ou plus. Une étude de Choi et coll.20 a comparé de façon similaire l’influence du sexe sur les diagnostics psychiatriques qui précèdent la survenue de la schizophrénie. L’échantillon était composé de 63 patients (38 hommes et 25 femmes) hospitalisés pour un premier épisode de schizophrénie ; ils obtenaient un résultat similaire, c’est-à-dire que la majorité de l’échantillon (54 %) n’avait reçu aucun diagnostic psychiatrique antérieur au premier épisode psychotique. Toutefois, des résultats différents ont été obtenus dans une étude récente parue dans l’American Journal of Psychiatry21 portant sur 624 patients de 15 à 29 ans avec un nouveau diagnostic de trouble psychotique. En effet, 60 % des patients avaient reçu un autre diagnostic psychiatrique dans l’année précédant le diagnostic de trouble psychotique et 70 % en avaient reçu un dans les 36 mois précédant ce diagnostic ; les troubles les plus fréquents étaient, en ordre décroissant, le trouble dépressif, les troubles anxieux et le trouble lié aux substances. Cette étude, dont les données provenaient d’une analyse minutieuse des dossiers médicaux, montre des prévalences de troubles mentaux préschizophrénie différentes des nôtres. Toutefois, de manière intéressante, ce sont les mêmes diagnostics qui ressortent. Ceci nous indique que, bien qu’il soit possible que notre méthode ait sous-estimé le nombre de diagnostics précédant un premier épisode de schizophrénie, les présentations cliniques que nous faisons ressortir avec nos données correspondent à celles de Simon et coll.21, mais nos données montrent que ces présentations peuvent se produire également à un âge plus avancé. Aussi, dans l’étude détaillée d’une cohorte de 270 patients de Häfner et coll.22, dans laquelle étaient évalués 13 symptômes négatifs (p. ex. mauvaise concentration, retrait social, etc.) et 17 symptômes positifs (p. ex. hallucinations, délires, etc.) plutôt que des diagnostics psychiatriques, ces symptômes étaient beaucoup plus prévalents avant l’apparition de la schizophrénie. En effet, dans 70 % des cas, il y avait des symptômes positifs et négatifs, mais davantage négatifs, apparaissant dans les 2 à 6 ans précédant la première admission pour schizophrénie. Cette divergence des résultats pourrait s’expliquer par le fait que les symptômes prodromiques n’ont pas attiré suffisamment l’attention des services de santé universels pouvant mener à un diagnostic psychiatrique. Ils ont pu être sous-estimés dans notre étude, étant donné qu’ils sont détectés uniquement si un diagnostic apparaît dans la base de données. Nos résultats sont cohérents également avec les études épidémiologiques récentes au Canada et rapportés au Québec, indiquant que la majorité des personnes avec un trouble anxio-dépressif ne consultent pas, et encore moins pour les troubles liés aux substances23-24, surtout si elles présentent seulement quelques symptômes et non un trouble caractérisé.
Quant aux autres diagnostics psychiatriques précédant le diagnostic de schizophrénie, les plus fréquents chez les femmes sont (en ordre décroissant) les troubles dépressifs, les troubles anxieux, la psychose maniaque dépressive, les troubles de la personnalité et les troubles de l’adaptation. Chez les hommes, ce sont plutôt l’abus de drogues, les états anxieux, les troubles dépressifs et la psychose maniaque dépressive. L’étude de Choi et coll.20 montrait de façon similaire qu’il y avait eu davantage de dépressions chez les femmes que chez les hommes, antérieurement au diagnostic de schizophrénie. Également, pour ce qui est des troubles liés aux substances, il y aurait davantage d’addictions comorbides avec l’alcool ou les drogues chez les hommes que chez les femmes25 avant l’apparition de la schizophrénie. Il est d’ailleurs connu que la consommation de drogues, par exemple le cannabis, est un facteur de risque du développement de la psychose26. Pour ce qui est de la détection d’un trouble bipolaire (psychose maniaque dépressive) avant un diagnostic de schizophrénie, ceci pourrait possiblement être la manifestation préliminaire d’une même maladie psychotique plutôt qu’un symptôme prodromique de schizophrénie, selon l’hypothèse de continuum psychotique abordé dans un article de Van Os27.
Incidence de la schizophrénie
Le fait que c’est dans le groupe d’âge 30-54 ans qu’un diagnostic de schizophrénie a été posé le plus souvent pour la première fois est surprenant étant donné qu’il est largement accepté que la schizophrénie survient généralement à la fin de l’adolescence ou au début de la vingtaine28. Par ailleurs, en considérant la variation selon l’âge dans la population, on constate, dans le tableau 2, que l’incidence de la schizophrénie diminue avec l’âge chez les hommes et augmente avec l’âge chez les femmes. La littérature rapporte en effet que les femmes sont généralement diagnostiquées plus tard que les hommes29-31 et que la distribution de l’âge de survenue de la schizophrénie est différente entre les deux sexes. Chez les hommes, il y aurait un pic marqué de diagnostic entre 15 et 25 ans. Chez les femmes, le pic serait plus bas et plus large entre 20 et 29 ans, puis il y aurait un deuxième pic au moment de la ménopause (45-49 ans)22. L’incidence élevée de schizophrénie chez les femmes, dans notre groupe 30-54 ans, peut être expliquée par le fait que le diagnostic peut arriver plus tard que la survenue réelle de la maladie32. Ce groupe d’âge (30-54 ans) engloberait donc des cas du premier pic ainsi que du deuxième pic de schizophrénie lors de la ménopause. Également, l’incidence élevée au-delà de 55 ans chez les femmes pourrait en partie être expliquée par le fait que le risque relatif d’apparition tardive de la schizophrénie serait de deux à trois fois plus élevé chez les femmes que chez les hommes33-35. Aujourd’hui, on suspecte d’ailleurs qu’il pourrait bien s’agir de maladies différentes, car ce sont uniquement des critères (signes et symptômes) descriptifs, et non étiologiques, qui fondent le diagnostic de schizophrénie. On observe également que la distribution hommes-femmes, avec une incidence de la schizophrénie similaire pour les deux sexes, est très inattendue par rapport à ce qui se retrouve dans la littérature. En effet, une revue systématique de McGrath et coll.1 a reporté un taux d’incidence plus élevé chez les hommes, avec un rapport moyen de 1,4 : 1. Cependant, il est à noter que la prévalence de la maladie n’était pas différente entre les hommes et les femmes, ce qui a été confirmé par une étude récente36. La différence entre l’incidence et la prévalence demeure à élucider. Il serait possible que l’incidence chez les femmes ait été sous-estimée par le passé, ou encore que la maladie dure plus longtemps chez celle-ci. De plus, nos taux d’incidences sont considérablement plus élevés que ceux retrouvés dans la littérature ; il est tout à fait possible que ceux-ci soient surestimés par rapport à l’incidence réelle. En effet, la période d’exclusion de 7 ans pourrait ne pas avoir été suffisante chez les patients plus âgés, qui n’auraient pas été traités pour leur schizophrénie pendant plusieurs années. Pour cette population, l’incidence que nous avons mesurée ne représente possiblement pas un premier diagnostic à vie, mais plutôt une première visite depuis une certaine période de temps, qui pourrait suivre une période de latence de plus de 7 ans entre les épisodes. Toutefois, rien ne nous laisse croire que cette surestimation affecterait le ratio homme-femme.
Limites de l’étude
Tout d’abord, il est à noter que le paysage des premiers épisodes psychiatriques au Québec a bien changé depuis 2007. En effet, depuis la création de l’Association québécoise des programmes pour premiers épisodes psychotiques (AQPPEP) en 2004, le nombre de cliniques et de programmes pour les jeunes adultes s’est multiplié au Québec. Comme les jeunes sont mieux pris en charge aujourd’hui, il est possible que le diagnostic de schizophrénie survienne plus tôt dans le continuum qu’autrefois. Toutefois, les adultes plus âgés rencontrant ces symptômes pour la première fois, qui sont pourtant nombreux, demeurent négligés dans ces mesures.
Ensuite, les diagnostics de diverses maladies psychiatriques ont été utilisés pour spécifier les indices prédicteurs évoluant possiblement vers un diagnostic de schizophrénie. Cette méthode peut donc sous-estimer l’importance des signes et symptômes précurseurs de schizophrénie. Il est en effet important de ne pas confondre les signes et symptômes et les diagnostics ; il est probable qu’une partie des patients sans diagnostics de troubles psychiatriques préalables à la schizophrénie présentaient en réalité des symptômes comme l’anxiété ou la dépression.
Comme discuté plus haut, la période d’exclusion de 7 ans pourrait aussi avoir été insuffisante. Il demeure que, selon un article de Vanasse et coll. paru en 201215, portant sur la même base de données, une période d’exclusion de 7 ans serait suffisante pour obtenir des valeurs de prédiction positive de l’incidence de la schizophrénie à 90 %. Cependant, il est possible que cette prédiction soit considérablement meilleure chez les sujets plus jeunes que chez les plus âgés. Un suivi plus prolongé, maintenant autorisé en 2018 avec une nouvelle banque de données administratives, le système intégré de surveillance des maladies chroniques du Québec (SISMACQ)17,37, permettrait d’établir l’ampleur de ce phénomène avec un recul de 15 ans plutôt que de 7 ans.
L’utilisation des bases de données administratives a pour avantage de permettre d’obtenir des données sur la population du Québec en entier, donc un nombre de sujets beaucoup plus important que dans les études avec des questionnaires. Il y a toutefois plusieurs limites liées à l’usage de ce type de banque. Premièrement, l’utilisation des codes diagnostiques n’a pas été validée comme méthode d’identification d’une maladie16. Deuxièmement, l’exactitude des résultats dépend de la qualité des bases, c’est-à-dire de la proportion de données manquantes ou encore des erreurs de codages. Toutefois, l’exactitude de la base de données des réclamations d’ordonnance du Québec a été démontrée comme bonne pour plusieurs variables touchant la schizophrénie, notamment la prise d’antipsychotique38-39. Troisièmement, il n’est pas possible de juger de la validité des données diagnostiques. Par exemple, il pourrait y avoir une hétérogénéité dans l’application des critères de diagnostic selon divers médecins et même selon les divers psychiatres, et aussi selon la « culture » locale d’un hôpital à l’autre. Dans une revue systématique investiguant la validité des bases de données administratives pour la recherche psychiatrique40, 14 études ont été analysées, parmi lesquelles la validité des diagnostics variait énormément. Parmi elles, cinq portaient sur les diagnostics de schizophrénie et leurs valeurs de vrais positifs variaient entre 66 % et 100 %. Pendant les travaux d’élaboration du DSM-5, le Kappa (κ) (la fiabilité test/retest) pour la schizophrénie fut de 0,4 à 0,59 ; c’est donc dire que, dans 50 % des cas, deux psychiatres étaient discordants pour un diagnostic de schizophrénie concernant un même patient. Il est donc possible d’avoir une bonne évaluation du nombre de fois où un diagnostic de schizophrénie a été posé en utilisant des bases de données administratives, mais il demeure que les résultats obtenus peuvent manquer de validité. Ainsi, les données utilisées dans cette étude indiquent simplement le nombre de fois où le diagnostic de schizophrénie a été inscrit au dossier en fin d’hospitalisation (codé par des archivistes médicales dans la base de données MED-ÉCHO) ou encore a été inscrit sur la demande de facturation à la RAMQ par un médecin lors d’un acte médical.
Enfin, bien que cette base de données soit un bon indicateur du nombre réel de diagnostics médicaux posés en milieu hospitalier, elle ne regroupe pas tous les diagnostics posés au Québec, car une partie des visites en clinique externe, facturées à la RAMQ, tant par des omnipraticiens que par des psychiatres, ne mentionne pas de diagnostic17. De plus, elle ne prend pas en compte les diagnostics posés au privé ou par les médecins à salaire, puisque ces visites ne sont pas facturées à la RAMQ. Cependant, nous considérons que ce dernier nombre est négligeable au Québec, puisque la majorité des actes psychiatriques est effectuée dans le cadre du régime public et que plus de 95 % des médecins facturent à l’acte17.
Conclusion et perspectives
En conclusion, mieux définir les présentations cliniques avant un premier épisode psychotique pourrait permettre d’intervenir plus tôt dans le cours de la schizophrénie. Cependant, cela ne signifie pas de détecter uniquement les cas de schizophrénie chez les individus de moins 30 ans, puisque plus de la moitié des nouveaux diagnostics de schizophrénie semblent apparaître après cet âge. Dans cette étude, utilisant les bases de données de la RAMQ et MED-ECHO, les diagnostics posés dans les 7 années précédant le diagnostic de schizophrénie ont été analysés pour 24 883 patients et ont montré que certains profils diagnostiques émergent avant le diagnostic de schizophrénie. Ces découvertes montrent qu’il faut offrir un meilleur engagement en traitement des troubles courants d’anxiété, de dépression et d’usage de substances. Parmi ceux-ci, une minorité se révélera, en cours de traitement, comme évoluant vers la schizophrénie. Cependant, en raison des nombreuses limites énumérées plus haut, une étude de plus grande envergure avec des données portant sur une plus longue période pourrait compléter et valider ces résultats. Notre équipe réalisera donc prochainement une étude à partir de la base de données du SISMACQ qui comportera une plus grande cohorte s’échelonnant sur la période de 1996 à 2016. Cette base de données regroupe de l’information provenant de cinq différentes bases de données administratives du Québec, dont celle du médicament qui permettra d’inclure l’utilisation des antipsychotiques comme un des indicateurs prémorbides de la psychose schizophrénique.
Parties annexes
Bibliographie
- 1. McGrath, J., Saha, S., Chant, D. et Welham, J. (2008). Schizophrenia : A Concise Overview of Incidence, Prevalence, and Mortality. Epidemiologic Reviews, 30(1), 67-76. https://academic.oup.com/epirev/article/30/1/67/621138
- 2. Iyer, S. N., Boekestyn, L., Cassidy, C. M., King, S., Joober, R. et Malla, A. K. (2008). Signs and symptoms in the pre-psychotic phase : description and implications for diagnostic trajectories. Psychological Medicine, 38(08), 1147-1156. https://www.cambridge.org/core/journals/psychological-medicine/article/signs-and-symptoms-in-the-prepsychotic-phase-description-and-implications-for-diagnostic-trajectories/E39BF8C85580E196DD3EAAFA40E75A5C
- 3. Fusar-Poli, P., Borgwardt, S., Bechdolf, A., Addington, J., Riecher-Rössler, A., Schultze-Lutter, F., … Yung, A. (2013). The psychosis high-risk state : A comprehensive state-of-the-art review. JAMA Psychiatry, 70(1), 107-120. https://jamanetwork.com/journals/jamapsychiatry/fullarticle/1392281
- 4. Lieberman, J. A. et Fenton, W. S. (2000). Delayed Detection of Psychosis : Causes, Consequences, and Effect on Public Health. American Journal of Psychiatry, 157(11), 1727-1730. https://ajp.psychiatryonline.org/doi/abs/10.1176/appi.ajp.157.11.1727?url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org&rfr_dat=cr_pub%3Dpubmed
- 5. Abel, K. M., Drake, R. et Golstein, J. M. (2010). Sex differences in schizophrenia. International Review of Psychiatry, 22(5), 417-428. https://www.tandfonline.com/doi/abs/10.3109/09540261.2010.515205
- 6. Eranti, S. V., MacCabe, J. H., Bundy, H. et Murray, R. M. (2013). Gender difference in age at onset of schizophrenia : a meta analysis. Psychological Medicine, 43(1), 155-167. https://www.cambridge.org/core/journals/psychological-medicine/article/gender-difference-in-age-at-onset-of-schizophrenia-a-metaanalysis/A078443BB1FB0B06F638F43B89AADD6D
- 7. Drake, R. J., Addington, J., Viswanathan, A. C., Lewis, S. W., Cotter, J., Yung, A. R. et Abel, K. M. (2016). How age and gender predict illness course in a first-episode nonaffective psychosis cohort. The Journal of clinical psychiatry.77(3), 283-289. https://www.psychiatrist.com/JCP/article/_layouts/ppp.psych.controls/BinaryViewer.ashx?Article=/jcp/article/Pages/2016/v77n03/v77n0302.aspx&Type=Article
- 8. Miettunen, J., Immonen, J., McGrath, J., Isohanni, M. et Jääskeläinen, E. (2018). F128. The Age of onset of schizophrenia spectrum disorders. Schizophrenia Bulletin, 44(Suppl 1), S270. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5888271/
- 9. Brocco, S., Visentin, C., Fedeli, U., Schievano, E., Avogaro, A., Andretta, M., … Spolaore, P. (2007). Monitoring the occurrence of diabetes mellitus and its major complications : the combined use of different administrative databases. Cardiovascuar Diabetology, 6(Feb), 5. https://cardiab.biomedcentral.com/articles/10.1186/1475-2840-6-5
- 10. Vanasse, A., Blais, L., Courteau, J., Cohen, A. A., Roberge, P., Larouche, A., … Delorme, A. (2016). Comparative effectiveness and safety of antipsychotic drugs in schizophrenia treatment : a real-world observational study. Acta Psychiatrica Scandinavica, 134(5), 374-384. https://onlinelibrary.wiley.com/doi/abs/10.1111/acps.12621
- 11. Ngamini-Ngui, A., Fleury, M. J., Moisan, J., Gregoire, J. P., Lesage, A. D. et Vanasse, A. (2014). High Users of Emergency Departments in Quebec Among Patients With Both Schizophrenia and a Substance Use Disorder. Psychiatric Services, 65(11), 1389-1391. https://ps.psychiatryonline.org/doi/abs/10.1176/appi.ps.201300474?url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org&rfr_dat=cr_pub%3Dpubmed
- 12. Ngamini-Ngui, A., Apparicio, P., Fleury, M. J., Gregoire, J. P., Moisan, J., Lesage, A. D. et Vanasse, A. (2014). Disentangling the influence of neighborhood and individual characteristics on early residential mobility among newly diagnosed patients with schizophrenia : a multilevel analysis. Social Psychiatry and Psychiatric Epidemiology, 49(10), 1569-1578. https://link.springer.com/article/10.1007%2Fs00127-014-0883-3
- 13. Ngamini-Ngui, A., Cohen, A. A., Courteau, J., Lesage, A. D., Fleury, M. J., Gregoire, J. P., … Vanasse, A. (2013). Does elapsed time between first diagnosis of schizophrenia and migration between health territories vary by place of residence ? A survival analysis approach. Health & Place, 20, 66-74. https://www.sciencedirect.com/science/article/pii/S1353829212002092?via%3Dihub
- 14. Ngamini-Ngui, A., Apparicio, P., Fleury, M. J., Lesage, A. D., Gregoire, J. P., Moisan, J. et Vanasse, A. (2013). Spatio-temporal clustering of the incidence of schizophrenia in Quebec, Canada from 2004 to 2007. Spatial and Spatio-temporal Epidemiology, 6, 37-47. https://www.sciencedirect.com/science/article/pii/S1877584513000300?via%3Dihub
- 15. Vanasse, A., Courteau, J., Fleury, M. J., Grégoire, J. P., Lesage, A. et Moisan, J. (2012). Treatment prevalence and incidence of schizophrenia in Quebec using a population health services perspective : different algorithms, different estimates. Social Psychiatry and Psychiatric Epidemiology, 47(4), 533-543. https://www.academia.edu/13547513/Treatment_prevalence_and_incidence_of_schizophrenia_in_Quebec_using_a_population_health_services_perspective_different_algorithms_different_estimates
- 16. Anderson, K. K., Fuhrer, R., Abrahamowicz, M. et Malla, A.K. (2012). The incidence of first-episode schizophrenia-spectrum psychosis in adolescents and young adults in montreal : an estimate from an administrative claims database. Canadian Journal of Psychiatry, 57(10), 626-633. http://journals.sagepub.com/doi/abs/10.1177/070674371205701007?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
- 17. Blais, C., Jean, S., Sirois, C., Rochette, L., Plante, C., Larocque, I., … Emond, V. (2014). Quebec Integrated Chronic Disease Surveillance System (QICDSS), an innovative approach. Chronic Diseases and Injuries in Canada, 34(4), 226-235. https://www.canada.ca/en/public-health/services/reports-publications/health-promotion-chronic-disease-prevention-canada-research-policy-practice/vol-34-no-4-2014/quebec-integrated-chronic-disease-surveillance-system-qicdss-innovative-approach.html
- 18. Organisation mondiale de la santé (2008). Classification statistique internationale des maladies et des problèmes de santé connexes : CIM-10. Genève, Suisse ; auteur. http://apps.who.int/classifications/icd10/browse/Content/statichtml/ICD10Volume2_fr_2008.pdf
- 19. Institut de la statistique du Québec (2017). Population du Québec par groupe d’âge et sexe, 2001 à 2017. http://www.stat.gouv.qc.ca/statistiques/populationdemographie/structure/QC_groupe_age_et_sexe.xlsx
- 20. Choi, J. S., Chon, M. W., Kang, D. H., Jung, M. H. et Kwon, J. S. (2009). Gender difference in the prodromal symptoms of first-episode schizophrenia. Journal of Korean Medical Science, 24(6), 1083-1088. https://synapse.koreamed.org/DOIx.php?id=10.3346/jkms.2009.24.6.1083
- 21. Simon, G. E., Stewart, C., Hunkeler, E. M., Yarborough, B. J., Lynch, F., Coleman, K. J., … Carell, D.S. (2018). Care Pathways Before First Diagnosis of a Psychotic Disorder in Adolescents and Young Adults. American Journal of Psychiatry, 175(5), 434-442. https://ajp.psychiatryonline.org/doi/10.1176/appi.ajp.2017.17080844
- 22. Häfner, H., Maurer, K., Löffler, W. et Riecher-Rössler, A. (1993). The influence of age and sex on the onset and early course of schizophrenia. The British Journal of Psychiatry, 162(Jan), 80-86. https://www.cambridge.org/core/journals/the-british-journal-of-psychiatry/article/influence-of-age-and-sex-on-the-onset-and-early-course-of-schizophrenia/A4DD9558255045FCBAF0009F260AF959
- 23. Joubert, K. et Baraldi, R. (2016). La santé des Québécois : 25 indicateurs pour en suivre l’évolution de 2007 à 2014. Résultats de l’Enquête sur la santé dans les collectivités canadiennes, Québec : Institut de la statistique du Québec. http://www.bdso.gouv.qc.ca/docs-ken/multimedia/PB01600FR_SanteQuebecois2016H00F00.pdf
- 24. Owen, M.J. (2011). Is there a schizophrenia to diagnose ? World Psychiatry, 10(1), 34-35. https://onlinelibrary.wiley.com/doi/abs/10.1002/j.2051-5545.2011.tb00007.x
- 25. Liu, J. J., Norman, R. M., Manchanda, R. et De Luca, V. (2013). Admixture analysis of age at onset in schizophrenia : evidence of three subgroups in a first-episode sample. General Hospital Psychiatry, 35(6), 664-667. https://www.sciencedirect.com/science/article/pii/S0163834313001989?via%3Dihub
- 26. Marconi, A., Di Forti, M., Lewis, C. M., Murray, R. M. et Vassos, E. (2016). Meta-analysis of the Association Between the Level of Cannabis Use and Risk of Psychosis. Schizophrenia Bulletin, 42(5), 1262-1269. https://academic.oup.com/schizophreniabulletin/article/42/5/1262/2413827
- 27. Van Os, J., Linscott, R. J., Myin-Germeys, I., Delespaul, P. et Krabbendam, L. (2009). A systematic review and meta-analysis of the psychosis continuum : evidence for a psychosis proneness-persistence-impairment model of psychotic disorder. Psychological Medicine, 39(2), 179-195. https://www.cambridge.org/core/journals/psychological-medicine/article/systematic-review-and-metaanalysis-of-the-psychosis-continuum-evidence-for-a-psychosis-pronenesspersistenceimpairment-model-of-psychotic-disorder/D3FFFE31668A576374437A88762B3DE2
- 28. Rajji, T. K., Ismail, Z. et Mulsant, B. H. (2009). Age at onset and cognition in schizophrenia : meta-analysis. British Journal of Psychiatry, 195(4), 286-293. https://www.cambridge.org/core/journals/the-british-journal-of-psychiatry/article/age-at-onset-and-cognition-in-schizophrenia-metaanalysis/E253423C1550CEAB7B91690B78148E5C
- 29. Sànchez, R., Téllez, R. et Jaramillo, L. E. (2012). Age of onset symptoms and gender in schizophrenic spectrum disorders (Article en espagnol). Biomedica, 32(2), 206-213. http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0120-41572012000200008
- 30. Riecher-Rössler, A., Löffler, W. et Munk-Jørgensen, P. (1997). What do we really know about late-onset schizophrenia ? European Archives of Psychiatry and Clinical Neuroscience, 247(4), 195-208. https://link.springer.com/article/10.1007/BF02900216
- 31. Nowrouzi, B., Kamhi, R., Hu, J., Kennedy, J. L., Matmari, M. et De Luca, V. (2015). Age at onset mixture analysis and systematic comparison in schizophrenia spectrum disorders : Is the onset heterogeneity dependent on heterogeneous diagnosis ? Schizophrenia Research, 164(1-3), 83-91. https://www.sciencedirect.com/science/article/pii/S0920996415001334?via%3Dihub
- 32. McGlashan, T. H. (1999). Duration of untreated psychosis in first episode schizophrenia : marker or determinant of course. Biological Psychiatry, 46(7), 899-907. https://www.sciencedirect.com/science/article/pii/S0006322399000840?via%3Dihub
- 33. Häfner, H., Hambrecht, M., Löffler, W., Munk-Jørgensen, P. et Riecher-Rossler, A. (1998). Is schizophrenia a disorder of all ages ? A comparison of first episodes and early course across the life-cycle. Psychological Medicine, 28(2), 351-365. https://www.cambridge.org/core/journals/psychological-medicine/article/is-schizophrenia-a-disorder-of-all-ages-a-comparison-of-first-episodes-and-early-course-across-the-lifecycle/05D569EE4E336264A86AA032DA506F35
- 34. Häfner, H., an der Heiden, W., Behrens, S., Gattaz, W. F., Hambrecht, M., Löffler, W., … Stein, A. (1998). Causes and consequences of the gender difference in age at onset of schizophrenia. Schizophrenia Bulletin, 24(1), 99-113. https://academic.oup.com/schizophreniabulletin/search-results?page=1&q=Causes%20and%20consequences%20of%20the%20gender%20difference%20in%20age%20at%20onset%20of%20schizophrenia&fl_SiteID=5240&allJournals=1&SearchSourceType=1
- 35. Leung, A. et Chue, P. (2000). Sex differences in schizophrenia, a review of the literature. Acta Psychiatrica Scandinavica, 101, 3-38. https://onlinelibrary.wiley.com/doi/abs/10.1111/j.0065-1591.2000.0ap25.x
- 36. Perälä, J., Suvisaari, J., Saarni, S. I., Kuoppasalmi, K., Isometsä, E., Pirkola, S., … Lönnqvist, J. (2007). Lifetime prevalence of psychotic and bipolar I disorders in a general population. Arch Gen Psychiatry, 64(1), 19-28. https://jamanetwork.com/journals/jamapsychiatry/fullarticle/209973
- 37. Cailhol, L., Pelletier, É., Rochette, L., Laporte, L., David, P., Villeneuve, É., … Lesage, A. (2017). Prevalence, Mortality, and Health Care Use among Patients with Cluster B Personality Disorders Clinically Diagnosed in Quebec : A Provincial Cohort Study, 2001-2012. The Canadian Journal of Psychiatry, 62(5), 336-342. http://journals.sagepub.com/doi/abs/10.1177/0706743717700818?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
- 38. Brouwers, F. M., Courteau, J., Grégoire, J. P., Moisan, J., Lauzier, S., Lesage, A., … Vanasse, A. (2013). The Adequacy of Pharmaceutical Treatment of Schizophrenia in Quebec Varies With Age, But Is Not Influenced by Sex or Neighbourhood Deprivation. Canadian Journal of Psychiatry, 58(8) : 456-465. http://journals.sagepub.com/doi/pdf/10.1177/070674371305800804
- 39. Grymonpre, R. E., Didur, C. D., Montgomery, P. R. et Sitar, D. S. (1998). Pill count, self-report, and pharmacy claims data to measure medication adherence in the elderly. The Annals of pharmacotherapy, 32(7-8), 749-754. http://journals.sagepub.com/doi/abs/10.1345/aph.17423?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
- 40. Byrne, N., Regan, C. et Howard, L. (2005). Administrative registers in psychiatric research : a systematic review of validity studies. Acta Psychiatrica Scandinavica, 112(6), 409-414. https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-0447.2005.00663.x
Liste des figures
Femmes 18 - 29 ans
Hommes 18 - 29 ans
Femmes 30 – 54 ans
Hommes 30 – 54 ans
Femmes 55 ans et +
Hommes 55 ans et +
Liste des tableaux
Tableau 1
Caractéristiques des professionnels et lieu de diagnostic de la schizophrénie au Québec entre 2004 et 2007 par sexe et groupes d’âge (N = 24 883)
Tableau 2
Estimation de l’âge et du sexe où le diagnostic de schizophrénie est porté pour la 1re fois entre 2004 et 2007 au Québec
Tableau 3
Diagnostics des comorbidités (N = 24 883)
Org : États psychotiques organiques ;
Depr : Trouble dépressif ;
PMD : Psychose maniaque dépressive ;
AD : Abus de drogues ;
Anx : États anxieux ;
Adap : Troubles de l’adaptation ;
Par : Paranoïa ;
TP : Trouble de la personnalité ;
Enf : Enfant. Les troubles de l’Enfant regroupent le trouble de l’humeur chez l’enfant, le trouble déficit de l’attention avec ou sans hyperactivité (TDA/H), le retard du développement et les troubles envahissants du développement.