Résumés
Résumé
Bien que l’efficacité de la thérapie d’activation comportementale (AC) pour le traitement de la dépression ait été établie à travers de nombreux essais aléatoires et contrôlés, les études ayant évalué l’efficacité de l’AC, lorsqu’implantée dans les établissements du réseau de la santé, sont rares et les données la supportant sont insuffisantes. Cette étude s’intéresse à l’AC appliquée de manière à tenir compte de la réalité clinique des milieux et des patients. Elle évalue les effets de l’AC de groupe pour le traitement de la dépression sévère en milieu clinique auprès d’une population hétérogène en termes de diagnostic (dépression unipolaire et bipolaire) et de comorbidité (Axes I et II). Les 45 participants souffrant de dépression sévère ont été recrutés en milieu hospitalier et ont reçu une intervention de groupe d’AC de 10 séances. Des questionnaires ont été administrés afin d’obtenir des données prétraitement, posttraitement et 4 semaines suivant la fin du traitement. Les résultats soutiennent les effets de l’AC de groupe pour le traitement de la dépression sévère en milieu clinique auprès d’une population hétérogène, de même que pour le maintien des acquis à court terme. Les effets de l’AC ont également été observés sur l’ensemble des mesures d’activation comportementale, de renforcement, d’anxiété, d’adaptation sociale et de qualité de vie ainsi que sur les symptômes de dépression bipolaire.
Mots-clés :
- dépression sévère,
- activation comportementale,
- thérapie de groupe,
- comorbidité,
- trouble bipolaire
Abstract
Objectives Among interventions that have been shown to be efficacious in the treatment of depression, behavioural activation (AC) is receiving increasing attention as the evidence supporting its effectiveness continues to accumulate. Although the efficacy of AC for the treatment of depression has been established through numerous randomized controlled trials, studies evaluating the effectiveness of AC when implemented in mental health settings are rare and there is insufficient supportive data. This step is, however, essential to the validity and the generalization of the treatment to the reality of clinical settings. This study focuses on AC applied to take into account the reality of clinical settings and patients seeking treatment. It evaluates the effectiveness of group-based AC for the treatment of severe depression in a clinical setting in a heterogeneous population in terms of diagnosis (unipolar and bipolar depression) and comorbidity (Axis I and II).
Methods A sample of 45 participants with severe depression was recruited in a psychiatric hospital. Participants received a 10 sessions group intervention of AC. Questionnaires were administered to obtain pretreatment, post-treatment and four-week post-treatment data. The impact of the intervention was observed on measures of depression, behavioural activation, reinforcement, anxiety, social adjustment and quality of life. Various moderation effects associated with the heterogeneity of the sample were tested on the evolution of depressive symptoms. The integrity of the treatment administered by the therapists and the acceptability of the intervention by participants were also documented.
Results Mixed model analyses of variance were performed to assess whether (a) AC caused a significant change at the end of treatment on depressive symptoms, behavioural activation, reinforcement, anxiety, social adjustment and quality of life and whether (b) gains were maintained after four weeks. A significant change was obtained between the pre-post measures on the average score of all these variables, with the exception of a subscale of the quality of life measure. Analyses were also performed to verify various moderating effects on the evolution of depressive symptoms, level of activation and reinforcement. No interaction effects are observed on depression, activation and reinforcement measures. There is no significant difference according to pretreatment severity category, diagnosis (unipolar vs bipolar), presence of comorbidity (other Axis I and/or Axis II disorder) or co-morbidity of Axis II disorder. As for the activation measure in people with bipolar depression versus unipolar depression, it should be noted that the result is at the threshold of statistical significance.
Conclusion The results support the effectiveness of group-based AC for the treatment of severe depression in clinical settings in a heterogeneous population, as well as for the maintenance of gains after four weeks. The effectiveness of AC was also observed across all associated psychosocial measures.
Keywords:
- severe depression,
- behavioural activation,
- group therapy,
- comorbidity,
- bipolar disorder
Corps de l’article
INTRODUCTION
La dépression compte parmi les troubles psychologiques ayant les plus hauts taux de prévalence, affectant près de 121 millions de personnes dans le monde1. Chaque année, 1 Canadien sur 20 vit 1 épisode dépressif majeur et 1 sur 10 vit au moins 1 épisode dépressif majeur au cours de sa vie2. Parmi les interventions ayant démontré leur efficacité, l’étude et la diffusion de l’activation comportementale (AC) pour le traitement de la dépression se développent de plus en plus alors que les données probantes qui appuient son efficacité continuent de s’accumuler.
Le traitement d’AC pour la dépression, tel qu’il est conçu aujourd’hui, a d’abord été élaboré d’après le modèle théorique de la dépression proposé par Lewinsohn3. Il suggère que la diminution ou un niveau constamment bas de renforcements entraînent les comportements et les affects associés à la dépression. Au départ centré sur la planification d’activités plaisantes, le traitement a par la suite progressé à travers différentes interventions développées dans les années 1970. La contribution de Ferster4, à cette époque, a été d’inclure à l’AC des stratégies visant la modification de l’environnement dans le but d’augmenter la capacité de la personne à accéder à des situations de renforcement. L’AC a ensuite été incluse comme composante de la thérapie comportementale (TC) de Beck5. Finalement, le traitement a évolué vers des approches plus contemporaines, principalement de Martell, Addis et Jacobson6 de même que Lejuez, Hopko et Hopko7.
L’AC est une psychothérapie brève qui vise à ce que les patients deviennent actifs et engagés dans leurs activités, plutôt qu’inactifs et désengagés. Elle a pour but l’augmentation d’activités adaptatives (liées au sentiment de plaisir, par exemple un loisir, ou d’accomplissement, par exemple préparer un curriculum vitae), la réduction des activités qui maintiennent les symptômes dépressifs (p. ex. évitement) et le développement de la capacité à résoudre les problèmes qui limitent l’accès aux renforcements (p. ex. développement d’habiletés sociales, résolution de problèmes)8.
L’AC est une avenue thérapeutique pertinente et efficace pour les patients souffrant de dépression sévère9, 10, 11, 12. À la différence d’autres traitements psychologiques, l’AC est une intervention qui nécessite des habiletés moins complexes de la part du patient, alors que le traitement de la dépression sévère implique de nombreux défis thérapeutiques. L’AC représente une alternative intéressante à la thérapie cognitivo-comportementale pour les patients en dépression sévère, considérant la complexité du portrait clinique (p. ex. troubles comorbides, réfractaires), les déficits cognitifs et les difficultés d’introspection que présente souvent cette population13. De plus, les premières données disponibles14 indiquent que l’AC pourrait être tout autant efficace lorsqu’administrée par des intervenants moins expérimentés et qu’elle faciliterait ainsi l’implantation et l’accessibilité d’une intervention psychologique efficace en milieu clinique.
Depuis les années 1990, l’intérêt pour les approches fondées sur les données probantes, une pratique qui repose principalement sur les résultats issus d’essais aléatoires et contrôlés, a permis d’améliorer significativement l’étude de l’efficacité des psychothérapies et de mieux orienter les services offerts à la population. Par ailleurs, les échantillons « contrôlés » sélectionnés pour ces études regroupent généralement des patients présentant des portraits cliniques moins complexes et moins sévères que ce que l’on retrouve dans le réseau de la santé, limitant la généralisation des résultats à la réalité clinique des patients. On ne peut en effet assumer d’emblée qu’une intervention dont l’efficacité a été établie, par exemple en milieu de recherche universitaire, peut être transposée simplement dans le réseau de la santé. C’est en complémentarité, lorsque l’efficacité d’un traitement a été démontrée et répliquée dans des essais aléatoires et contrôlés, que la recherche doit ensuite en évaluer l’efficacité réelle sur le terrain15, 16.
Bien que l’efficacité de l’AC ait été démontrée à travers de nombreux essais aléatoires et contrôlés et méta-analyses17, 18, 19, rares sont les études qui ont évalué l’efficacité réelle et l’acceptabilité du traitement sur le terrain6, 7, 20, et dans les véritables conditions des milieux cliniques : moins de critères d’exclusion, sévérité plus élevée, dépression bipolaire, comorbidité Axe I et II (DSM-IV-TR)21, médication, etc. Par ailleurs, ces quelques données préliminaires tendent à supporter l’efficacité de l’AC dans les établissements de soins de santé : auprès de patients hospitalisés, en clinique externe, en présence de certaines comorbidités, en complément à la pharmacothérapie 6, 7, 15, 22, 23. Étendre le traitement d’AC pour rejoindre les personnes présentant un portrait clinique plus complexe permettrait une diffusion plus large d’une intervention pragmatique et efficiente auprès d’une population davantage représentative de celle rencontrée dans le réseau de la santé.
Parmi les différents moyens visant à optimiser l’accès à une intervention psychologique, l’administration de traitements de groupe suscite l’intérêt. Une intervention de groupe permet de rejoindre un plus grand nombre de patients et la littérature suggère que la thérapie de groupe est une alternative offrant des résultats similaires à ceux obtenus en individuel13, 24. Par ailleurs, peu de données sont disponibles à ce jour quant à l’AC de groupe7, 15, mais ces dernières tendent à appuyer l’efficacité de l’AC de groupe pour le traitement de la dépression. L’intérêt et la pertinence de la présente étude reposent donc sur l’évaluation de l’AC de groupe appliquée de manière à tenir compte de la réalité clinique des milieux et des patients.
OBJECTIFS ET HYPOTHÈSES
L’étude a pour objectif l’évaluation des effets de l’AC de groupe pour le traitement de la dépression sévère en milieu clinique auprès d’une population hétérogène en termes de diagnostic (dépression unipolaire et bipolaire) et de comorbidité sur les Axes I et II, ainsi que l’évaluation du maintien des acquis après 4 semaines. Différents effets de modération associés à l’hétérogénéité de l’échantillon ont été testés, l’intégrité de l’administration du traitement par les thérapeutes ainsi que l’acceptabilité de l’intervention par les participants ont également été documentées. Il était attendu que l’intervention d’AC de groupe pour le traitement de la dépression sévère entraîne une amélioration significative sur les mesures de symptômes dépressifs ainsi qu’une amélioration significative sur les mesures psychosociales associées.
MÉTHODE
Participants. Les participants ont été recrutés de 2012 à 2014 en milieu hospitalier (Institut universitaire en santé mentale de Montréal – CIUSSS de l’Est-de-l’île-de-Montréal), où des interventions de groupe d’AC pour le traitement de la dépression sont offertes régulièrement. Le recrutement se fait par le module d’évaluation liaison, l’urgence et l’hospitalisation qui réfèrent les participants à la clinique externe des troubles de l’humeur. Les participants sont diagnostiqués et référés par un psychiatre pour une dépression majeure, une dépression bipolaire ou une dysthymie. Dans un souci de généralisation des résultats aux réalités cliniques, très peu de critères d’exclusion ont été retenus dans la présente étude. Seuls les patients présentant une structure psychotique, des traits de personnalité antisociale ou toute autre caractéristique pouvant nuire à la cohésion de groupe ont été exclus. Aucun dosage minimal d’exposition à la thérapie n’a été fixé afin de tenir compte de l’intention de traitement, en incluant ainsi autant les données des participants ayant complété le traitement que celles de ceux qui ont abandonné en cours de route.
Procédure. L’intervention AC a été offerte à 6 groupes (6 à 9 participants) durant 10 rencontres hebdomadaires de 2 heures, par 2 intervenants (un psychologue et un cothérapeute). Trois psychologues ont offert les groupes, ayant 3, 14 et 25 années d’expérience. Les cothérapeutes étaient des stagiaires en psychologie de niveau doctoral ou des résidents en psychiatrie. Les participants ont complété une série de questionnaires pré et posttraitement, ainsi que 4 semaines suivant la fin de l’interventioni. Les intervenants ont complété après chaque séance une grille d’intégrité de traitement.
Intervention AC. L’intervention d’AC administrée a été développée par des psychologues du milieu à partir du manuel d’autotraitement Vaincre la dépression une étape à la fois d’Addis et Martell25 et se divise en 3 parties. La 1re vise une meilleure compréhension de la dépression. Les symptômes, les facteurs prédisposants, précipitants et de maintien ainsi que les traitements biologiques sont discutés. Les participants sont appelés à observer leurs comportements/activités, le lien entre certains de leurs comportements et leur humeur ainsi que leurs valeurs. La 2e partie de l’intervention se penche sur des stratégies pour mettre fin à la dépression. L’évitement adaptatif, l’évitement problématique et les comportements alternatifs sont abordés. Finalement, la 3e partie de l’intervention cible l’activation au quotidien. Les participants sont amenés à développer des stratégies sur le plan de la résolution de problèmes, des relations interpersonnelles et pour contrecarrer la rumination et la dépendance à l’humeur.
Mesures principales. Le Beck Depression Inventory – 2nd Edition (BDI-II)26 regroupe 21 items visant à détecter la présence d’une dépression chez un individu et d’en évaluer la sévérité. Le score total au BDI-II varie entre 0 et 63 selon la sévérité de la dépression.
Le Behavioral Activation for Depression Scale Short-Form (BADS-SF)27 contient 9 items et a été développé dans le but d’obtenir une mesure comportementale d’activation et d’évitement en lien avec la théorie de l’AC.
Le Reward Probability Index (RPI)28 regroupe 20 items qui permettent de mesurer l’accessibilité des renforçateurs dans l’environnement de la personne. Il est le premier instrument offrant une mesure proximale des 4 dimensions du response-contingent positive reinforcement (RCPR) proposé par le modèle de Lewinsohn : (1) diminution de la quantité de situations qui ont un potentiel renforçateur ; (2) diminution de la disponibilité de ces éventuels renforçateurs ; (3) manque d’habiletés connexes permettant de vivre les contingences de renforcement ; (4) augmentation de l’exposition à des situations désagréables.
Mesures secondaires. Le Beck Anxiety Inventory (BAI)29 inclut 21 items évaluant l’anxiété. Le répondant doit estimer l’intensité (échelle variant de 0 à 3) avec laquelle il a été incommodé par chaque symptôme au cours de la dernière semaine. Le score total au BAI varie de 0 à 63.
Le Social Adjustment Scale Self-Report Screener (SAS-SR-Screener)30 est composé de 14 items et évalue la capacité d’un individu à s’adapter à ses différents rôles sociaux et d’en retirer une certaine satisfaction. Différentes sphères sont évaluées : le travail/école, la vie sociale, les loisirs, la relation intime et la famille.
Le World Health Organization Quality of Life-Bref (WHOQOL-BREF)31 regroupe 26 items évaluant la qualité de vie en regard de la santé physique et psychologique, des relations sociales et de l’environnement.
Le Client Satisfaction Questionnaire-8 (CSQ-8)32 inclut 8 items mesurant la satisfaction envers des services de soins de santé.
La grille d’intégrité de traitement a été conçue dans le cadre de cette étude pour évaluer l’adhérence au protocole de traitement. Elle inclut 29 thèmes couvrant l’ensemble des interventions du manuel de traitement d’Addis et coll.19. Cinq thèmes de nature non comportementale (techniques spécifiques à la thérapie cognitive et 1 item « autre ») ont également été inclus dans le but de préserver la validité des conclusions tirées et afin de documenter tout écart dans l’intégrité de l’administration du traitement.
Analyses statistiques. Une série d’analyses de variance en modèle mixte selon un devis à mesures répétées a été réalisée afin d’évaluer l’effet du traitement sur l’évolution des symptômes dépressifs et des variables psychosociales associées, de même que pour vérifier différents effets de modération. Les analyses de variance en modèle mixte incluent toutes les données disponibles sans nécessiter l’imputation de données manquantes. Ainsi, les données de tous les participants ayant complété le questionnaire au temps pré (n = 45) ont été incluses dans les analyses, quel que soit le nombre de données manquantes de manière à inclure autant les données des participants ayant complété le traitement que celles de ceux qui ont abandonné en cours de route, et ce, afin de prendre en compte l’intention de traitement comme recommandé par les Standardized Reporting Guidelines33.
RÉSULTATS
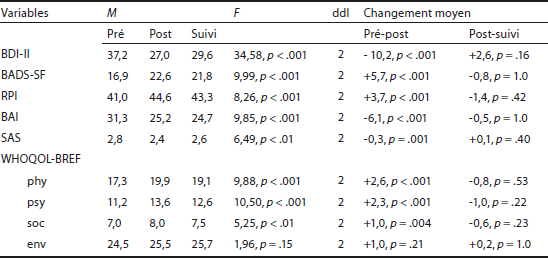
Caractéristiques de l’échantillon. L’échantillon regroupe 45 participants, dont plus de la moitié (66,7 %, n = 30) étaient en invalidité temporaire ou permanente et dont 42,2 % (n = 19) présentaient au moins un autre trouble comorbide sur l’Axe I et/ou II. Les participants rapportaient un score initial moyen de 37,2 au BDI-II, se situant dans la catégorie sévère (scores 29 à 40). Sur les 45 personnes, 9 % (n = 4) ne complètent pas le traitement, dont une personne qui est exclue après 2 séances en raison de comportements perturbateurs pour le groupe et 3 personnes abandonnent après en moyenne 2 séances (voir tableau 1).
Efficacité du traitement. Les analyses suggèrent que l’AC est associée à un changement statistiquement significatif au posttraitement sur l’ensemble des variables mesurées (symptômes dépressifs, activation comportementale, renforcement, anxiété, adaptation sociale, qualité de vie) à l’exception de la sous-échelle environnement du WHOQOL-BREF. L’absence de changement significatif sur l’ensemble des variables entre le posttraitement et le suivi 4 semaines plus tard suggère que les gains sont maintenus à court terme (voir tableau 2). De plus, sur les 39 participants ayant complété le questionnaire post, 62 % (n = 24) sont passés à une catégorie de moins grande sévérité au terme du traitement au BDI-II. Sur ces 39 participants, 44 % (n = 17) ont atteint au terme du traitement la catégorie minimale, légère ou modérée d’intensité des symptômes dépressifs (scores de 0 à 28) (9 participants se situaient déjà au départ dans ces catégories), alors que 56 % (n = 22) se situaient au terme de l’intervention dans la catégorie sévère ou extrême (scores de 29 à 63).
Modérateurs. Le traitement ayant été administré de manière à tenir compte de la présentation hétérogène et complexe des diagnostics, différents effets de modération ont été testés sur l’évolution des symptômes dépressifs, du niveau d’activation et de renforcement. L’analyse des effets d’interaction ne révèle aucune différence significative quant au changement dans le temps selon :
la catégorie de sévérité prétraitement (catégories minimale à modérée regroupées [n = 9], sévère [n = 19] et extrême [n = 17]) des scores moyens au BDI-II F(4, 68) = 1,15, p = .34 ; au BADS-SF F(4, 63) = 1,32, p = .27 ; et au RPI F(4, 60) = 1,37, p = .26 ;
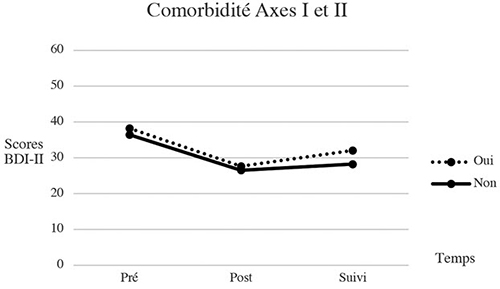
la présence de comorbidité (autre trouble Axe I et/ou Axe II) au BDI-II F(2, 65) = 0,37, p = .69 ; au BADS-SF F(2, 68) = 0,80, p = .46 ; et au RPI F(2, 64) = 1,37, p = .26 ;
la présence en comorbidité d’un trouble sur l’Axe II au BDI-II F(2, 65) = 0,39, p = .68 ; au BADS-SF F(2, 66) = 0,06, p = .94 ; et au RPI F(2, 63) = 2,83, p = .07 ;
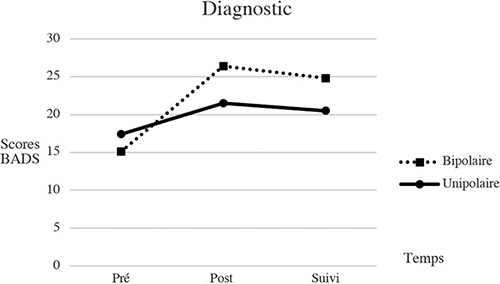
le diagnostic (dépression unipolaire, bipolaire) au BDI-II F(2, 64) = 0,71, p = .50 ; et au RPI F(2, 63) = 0,08, p = .93 ; alors qu’au BADS-SF le résultat se situe à la limite du seuil de signification F(2, 64) = 3,22, p = .05 (voir figures 1 à 3).
Pour chaque modérateur testé, les participants présentaient des scores moyens comparables sur ces mesures au moment d’entamer l’intervention.
Intégrité du traitement. Pour tous les groupes de traitement, les intervenants ont rapporté avoir couvert chacun des 29 thèmes et techniques. Pour ce qui est des interventions ne faisant pas partie de l’approche d’AC, des notions relatives à la Thérapie d’acceptation et d’engagement34 auraient été abordées lors d’une séance auprès de 2 groupes et des notions portant sur le rire et la respiration diaphragmatique auraient été présentées lors d’une séance auprès d’un des groupes. Il apparaît donc que les intervenants sont parvenus à administrer l’intervention avec un niveau d’intégrité élevé.
Faisabilité et acceptabilité du traitement. La rétroaction des participants au CSQ-8 a été encourageante. On note par exemple que, sur une échelle de type Likert (1 à 4) où un score total élevé indique une plus grande satisfaction, le score moyen obtenu est 3,28. Une proportion de 97 % indique que l’intervention les a aidés à faire face de façon plus efficace à leurs problèmes et 59 % considèrent qu’à peu près tous leurs besoins ou la plupart ont été satisfaits. L’intervention aurait toutefois été trop condensée pour plusieurs. Certains suggèrent d’allonger le traitement de manière à permettre d’appliquer les stratégies entre les séances, mais également en séances où les échanges entre les patients seraient plus fréquents. D’autres proposent plutôt d’ajouter un suivi en individuel parallèlement à l’intervention de groupe.
DISCUSSION
Les résultats appuient l’hypothèse de départ, suggérant qu’une intervention d’AC de groupe de 10 séances pour le traitement de la dépression sévère et complexe est efficace pour l’atténuation des symptômes dépressifs et pour l’amélioration sur des mesures d’activation comportementale, de renforcement, d’anxiété, d’adaptation sociale et de qualité de vie, de même que pour le maintien des acquis après 4 semaines. Ces résultats appuient notamment des conclusions antérieures quant à l’efficacité d’un traitement d’AC de groupe de 10 séances en milieu clinique auprès de personnes souffrant de dépression sévère7, 15.
Les résultats de cette étude vont au-delà de la démonstration de l’efficacité de l’AC des études précédentes en appuyant ses effets dans un échantillon sévère, hétérogène en termes de diagnostic (dépression unipolaire et bipolaire) et auprès de personnes avec un profil plus complexe de par la présence de troubles comorbides (Axes I et II). Il apparaît, en effet, que l’AC est tout autant efficace pour le traitement de la dépression sévère et même très sévère que pour le traitement de symptômes dépressifs de moins grande intensité. De plus, les personnes présentant une dépression majeure en plus d’un autre trouble comorbide sur l’Axe I et/ou II ont bénéficié tout autant de l’intervention d’AC que les personnes avec un diagnostic plus « pur » comme celles qui avaient été recrutées jusqu’ici dans la plupart des études4, 5, 7, 17, 35, 36. Finalement, tout comme pour le traitement de la dépression unipolaire, les personnes présentant une dépression bipolaire bénéficieraient d’une intervention reposant sur l’augmentation de l’exposition à des contingences de renforcement. Ce résultat est particulièrement intéressant lorsque l’on considère qu’il a été démontré que les stabilisateurs de l’humeur sont moins efficaces à traiter les symptômes dépressifs que les symptômes de manie37, et que l’administration d’antidépresseurs présente un risque de déclencher des épisodes de manie. Combiner une intervention d’AC au traitement pharmacologique chez les personnes présentant une dépression bipolaire pourrait donc permettre de mieux traiter dans sa globalité le trouble bipolaire, en ciblant plus efficacement chaque pôle du trouble.
Par ailleurs, les résultats suggèrent que les personnes en dépression bipolaire s’améliorent possiblement davantage sur leur niveau d’activation que les personnes en dépression unipolaire. Avec un résultat à la frontière du seuil de signification, il est possible que des analyses auprès d’un plus vaste échantillon révèlent un effet de modération sur le niveau d’activation (voir figure 3). Il importe de se questionner quant à la possibilité que ce résultat indique un risque que l’AC puisse déclencher un épisode de manie/hypomanie. Des adaptations au traitement d’AC devraient être apportées de manière à tenir compte des particularités associées au trouble bipolaire telles que suggérées par Weinstock, Melvin, Munroe et Miller38. Ces adaptations pourraient viser par exemple à sensibiliser les patients et les intervenants à la tendance marquée chez cette population à poursuivre des objectifs excessivement ambitieux et donc au risque de se fixer dans le cadre de l’intervention des objectifs trop stimulants ou irréalistes. Documenter régulièrement en cours de traitement les variations d’humeur pourrait faciliter l’identification de signes précurseurs de symptômes de manie/hypomanie.
L’évaluation de l’adhérence des thérapeutes au protocole de traitement indique que les intervenants sont parvenus à administrer l’intervention avec un niveau d’intégrité élevé. L’intervention a également été très bien accueillie par la grande majorité des participants, leur rétroaction au questionnaire évaluant la satisfaction étant très positive. De plus, l’acceptabilité du traitement se reflète par le faible taux d’abandon enregistré (13 %), un meilleur taux que ceux rapportés dans d’autres études d’efficacité se situant entre 40 et 60 %39.
Bien qu’une amélioration statistiquement significative ait été observée sur chacune des variables et que les deux tiers des participants aient passé à une catégorie de moins grande sévérité, un peu plus de la moitié des participants rapportaient au terme du traitement des symptômes dépressifs d’intensité sévère ou extrême. Ces résultats sont comparables à ceux obtenus par Porter et coll.7 qui ont administré, tout comme dans le cadre de cette étude, un traitement d’AC de groupe de 10 séances en milieu naturel auprès de patients rapportant un niveau de base moyen sévère au BDI-II.
La plupart des études sur l’AC ont évalué une intervention qui s’étendait sur un plus grand nombre de séances. En fait, l’étude la plus convaincante où l’AC a entraîné une diminution plus importante des symptômes dépressifs sévères (sévérité minimale en post) incluait un traitement offert en individuel, sur 28 rencontres et à une fréquence de 2 fois par semaine9, 10. En ce sens, nous estimons que la durée du traitement de groupe devrait être augmentée et que son effet sur la production de changements cliniquement significatifs devrait être examiné. Le choix d’une intervention de 10 séances a été fait en tenant compte de l’organisation des services offerts dans le milieu hospitalier au moment de la réalisation de l’étude. Le groupe d’AC fait partie du premier traitement offert dans une séquence de 3 psychothérapies de groupe : AC, thérapie cognitive et pleine conscience. Les travaux à venir devront examiner l’étendue minimale ou idéale d’une intervention d’AC. Il serait pertinent que la recherche future poursuive l’évaluation d’une intervention de groupe de manière à cerner sous quels formats/conditions elle parvient à entraîner des changements cliniquement significatifs et comparables à ceux obtenus lorsque le traitement est offert en individuel.
Le protocole de recherche a été élaboré en collaboration avec le milieu hospitalier où s’est déroulée cette étude. Les choix méthodologiques ont donc été faits en tenant compte de l’organisation des services au moment de la réalisation de l’étude, limitant la possibilité de tester certaines questions de recherche. C’est pourquoi certaines limites méthodologiques à la validité interne des résultats de cette étude peuvent être soulevées. Le protocole ne comprenait pas l’inclusion de groupe contrôle. Toutefois, l’efficacité de l’AC pour le traitement de la dépression a déjà été largement démontrée à travers de nombreux essais aléatoires et contrôlés, et l’objectif et la valeur de cette étude est plutôt de franchir l’étape suivante et essentielle, soit d’évaluer les effets de l’AC sur le terrain, dans la réalité des milieux cliniques et en tenant compte de la complexité du portrait clinique des patients. La prise de médication n’a pas été contrôlée. Il faut noter qu’il n’y a actuellement pas d’évidence dans la littérature d’une réponse différente à l’AC selon la prise conjointe ou non de médication17. De plus, cette étude visait à évaluer l’AC auprès d’un échantillon présentant des caractéristiques se rapprochant de celles rencontrées dans la réalité des milieux cliniques qui traitent la dépression sévère, et donc auprès d’une population qui est largement médicamentée. Il est également possible qu’un effet d’interaction sociale puisse avoir contribué aux résultats de par la modalité de groupe. Comme il a été suggéré par Houghton20, la composante d’interaction sociale est assurément un ingrédient actif de l’intervention de groupe, mais l’atténuation des symptômes dépressifs résulterait d’une combinaison des effets du groupe et des techniques d’AC. L’évolution de la sévérité des symptômes dépressifs a été évaluée à l’aide d’une mesure autorapportée, le BDI-II, sans évaluation diagnostique par le biais d’une entrevue structurée au cours de l’étude. Les diagnostics avaient toutefois été posés au départ à la suite d’une évaluation menée par les psychiatres traitants de l’hôpital. Finalement, les mesures de suivi ont été enregistrées après 4 semaines, ce qui signifie que les conclusions quant au maintien des acquis à plus long terme de l’AC de groupe pour le traitement de la dépression sévère et complexe restent à clarifier.
Beaucoup de travail reste à faire. L’AC devrait maintenant être systématiquement évaluée dans son application sur le terrain, car il est insuffisant d’établir l’efficacité d’une intervention pour ensuite tenter de simplement la transposer dans le réseau de la santé. C’est pourquoi les études à venir devront reposer sur des protocoles permettant de tester l’efficacité de différentes méthodes de dissémination et d’implantation de l’AC, de manière à clarifier comment favoriser la distribution des informations et du matériel aux cliniciens, ainsi que pour améliorer l’intégration des informations et l’adoption des pratiques dans les milieux cliniques40.
Tableau 1
Caractéristiques de l’échantillon
Tableau 2
Moyennes ajustées aux 3 temps de mesure sur les différentes variables
BDI-II = Beck Depression Inventory – 2nd Edition ; BADS-SF = Behavioral Activation for Depression Scale Short-Form ; RPI = Reward Probability Index ; BAI = Beck Anxiety Inventory ; SAS-SR-screener = Social Adjustment Scale Self-Report Screener ; WHOQOL-BREF = World Health Organization Quality of Life-Bref, sous-échelles phy = santé physique, psy = santé psychologique, soc = relations sociales, env = environnement.
Figure 1
Évolution sur la mesure de dépression aux 3 temps selon le type de dépression
Figure 2
Évolution sur la mesure de dépression aux 3 temps selon la présence ou non de comorbidité sur l’Axe I et/ou II
Figure 3
Évolution sur la mesure d’activation aux 3 temps selon le type de dépression
Parties annexes
Bibliographie
- 1. Organisation mondiale de la Santé (2011). Dépression. Récupéré le 15 janvier 2011 du site de l’organisme : http://www.who.int/mental_health/management/depression/definition/en/
- 2. Statistique Canada (2008). Un profil de la dépression clinique au Canada. Récupéré le 14 janvier 2017 du site de l’organisme : http://www.statcan.gc.ca/daily-quotidien/080409/dq080409d-eng.htm
- 3. Lewinsohn, P. M. (1974). A behavioral approach to depression. Dans R. J. Friedman et M. M. Katz (dir.), The psychology of depression : Contemporary theory and research (pp. 157-178). New York, NY : Wiley & Sons.
- 4. Ferster, C. (1973). A functional analysis of depression. American Psychologist, 28, 857-870
- 5. Beck, A. T., Rush, A. J., Shaw, B. F. et Emery, G. (1979). Cognitive therapy of depression. New York, NY : Guildford Press.
- 6. Martell, C. R., Addis, M. E. et Jacobson, N. S. (2001). Depression in context : Strategies for guided action. New York : Norton.
- 7. Lejuez, C. W., Hopko, D. R. et Hopko, S. D. (2001). A brief behavioral activation treatment for depression treatment manual. Behavior Modification, 25, 255-286.
- 8. Dimidjian, S., Barrera, M., Martell, C., Muñoz, R. F. et Lewinsohn, P. M. (2011). The origins and current status of behavioral activation treatments for depression. Annual Review of Clinical Psychology, 7, 1-38.
- 9. Dimidjian, S., Hollon, S. D., Dobson, K. S., Schmaling, K. B., Kohlenberg, R. J., Addis, M., …Jacobson, N. S. (2006). Randomized trial of behavioral activation, cognitive therapy, and antidepressant medication in the acute treatment of adults with major depression. Journal of Consulting and ClinicalPsychology, 74, 658-670.
- 10. Dobson, K. S., Hollon, S. D., Dimidjian, S., Schmaling, K. B., Kohlenberg, R. J., Gallop, R. J., … Jacobson, N. S. (2008). Randomized trial of behavioral activation, cognitive therapy, and antidepressant medication in the prevention of relapse and recurrence in major depression. Journal of Consulting and Clinical Psychology, 76(3), 468-477.
- 11. Hopko, D. R., Lejuez, C. W., LePage, J. P., Hopko, S. D. et McNeil, D. W. (2003). A brief behavioral activation treatment for depression. A randomized pilot trial within an inpatient psychiatric hospital. Behavior Modification, 27(4), 458-469.
- 12. Porter, J. F., Spates, C. R. et Smitham, S. (2004). Behavioral activation group therapy in public mental health settings : A pilot investigation. Professional Psychology : Research and Practice, 35(3), 297-301.
- 13. Curran, J., Lawson, P., Houghton, S. et Gournay, K. (2007). Implementing behavioural activation in inpatient psychiatric wards. Journal of Mental Health, 2(2), 28-35.
- 14. Ekers, D. M., Dawson, M. S. et Bailey, E. (2013). Dissemination of behavioural activation for depression to mental health nurses : Training evaluation and benchmarked clinical outcomes. Journal of Psychiatric and Mental Health Nursing, 20(2), 186-192.
- 15. Kazdin, A. (2011). Evidence-based treatment research : Advances, limitations, and next steps. American Psychologist, 66, 685-698.
- 16. Ollendick, T. H. (2014). Advances toward evidence-based practice : Where to from here ? Behavior Therapy, 45(1), 51-55.
- 17. Barth, J., Munder, T., Gerger, H., Nüesch, E., Trelle, S., Znoj, H., …Cuijpers, P. (2013). Comparative efficacy of seven psychotherapeutic interventions for patients with depression : A network meta-analysis. PLOS Medicine, 10(5), 1-17.
- 18. Cuijpers, P., van Straten, A., Warmerdam, L. et Andersson, G. (2008). Psychological treatment of depression : A meta-analytic database of randomized studies. BMC Psychiatry, 8(1), 36-41.
- 19. Mazzucchelli, T., Kane, R. et Rees, C. (2009). Behavioral activation treatments for depression in adults : A meta-analysis and review. Clinical Psychology : Science and Practice, 16(4), 383-411.
- 20. Houghton, S., Curran, J. et Saxon, D. (2008). An uncontrolled evaluation of group behavioural activation for depression. Behavioural and Cognitive Psychotherapy, 36(2), 235-239.
- 21. American Psychiatric Association. (2000). DSM-IV : Manuel diagnostique et statistique des troubles mentaux. 4e édition. Washington, DC : APA.
- 22. Hopko, D. R., Lejuez, C. W., et Hopko, S. D. (2004). Behavioral activation as an intervention for coexistent depressive and anxiety symptoms. Clinical Case Studies, 3(1), 37-48.
- 23. Cullen, J., Spates, C., Pagoto, S. et Doran, N. (2006). Behavioral activation treatment for major depressive disorder : A pilot investigation. The Behavior Analyst Today, 7(1), 151-166.
- 24. Piper, W. E. et Joyce, A. S. (1996). A consideration of factors influencing the utilization of time-limited, short-term group therapy. International Journal of Group Psychotherapy, 46, 311-328.
- 25. Addis, M. E. et Martell, C. R. (2010). Vaincre la dépression une étape à la fois. Montréal, Canada : Les éditions de l’Homme.
- 26. Beck, A. T., Steer, R. A. et Brown, G. K. (1996). Manual for the BDI-II. San Antonio, TX : The Psychological Corporation.
- 27. Manos, R. C., Kanter, J. W. et Luo, W. (2011). The Behavioral Activation for Depression Scale-short form : Development and validation. Behavior Therapy, 42(4), 726-739.
- 28. Carvalho, J. P., Gawrysiak, M. J., Hellmuth, J. C., McNulty, J. K., Magidson, J. F., Lejuez, C. W. et Hopko, R. D. (2011). The Reward Probability Index : Design and validation of a scale measuring access to environmental reward. Behavior Therapy, 42, 249-262.
- 29. Beck, A. T., Epstein, N., Brown, G. et Steer, R. A. (1988). An inventory for measuring clinical anxiety : Psychometric properties. Journal of Consulting and Clinical Psychology, 56, 893-897.
- 30. Weissman, M. M. (2007). Social Adjustment Scale-Self-Report : Short (SAS-SR : Short) and Social Adjustment Scale-Self-Report : Screener (SAS-SR : Screener) : Technical manual. Toronto, Canada : Multi-Health Systems Inc.
- 31. WHOQOL Group. (1998). Development of the World Health Organization Quality of Life assessment. Psychological Medicine, 28, 551-558.
- 32. Larsen, D. L., Attkisson, C. C., Hargreaves, W. A. et Nguyen, T. D. (1979). Assessment of client/patient satisfaction : Development of a general scale. Evaluation and Program Planning, 2, 197-207.
- 33. Altman, D. G., Schulz, K. F., Moher, D., Egger, M., Davidoff, F., Elbourne, D., … CONSORT Group. (2001). The revised CONSORT statement for reporting randomized trials : Explanation and elaboration. Annals of Internal Medicine, 134, 663-694.
- 34. Hayes, S. C., Luoma, J. B., Bond, F. W., Masuda, A. et Lillis, J. (2006). Acceptance and commitment therapy : Model, processes and outcomes. Behaviour Research and Therapy, 44(1), 1-25.
- 35. Gortner, E. T., Gollan, J. K., Dobson, K. S. et Jacobson, N. S. (1998). Cognitive-behavioral treatment for depression : relapse prevention. Journal of Consulting and Clinical Psychology, 66(2), 377-384.
- 36. Jacobson, N. S., Dobson, K. S., Truax, P. A., Addis, M. E., Koerner, K., Gollan, J. K., …Prince, S. E. (1996). A component analysis of cognitive behavioral treatment for depression. Journal of Consulting and ClinicalPsychology, 64, 295-304.
- 37. Suppes, T., Kelly, D. I. et Perla, J. M. (2005). Challenges in the management of bipolar depression. Journal of Clinical Psychiatry, 66(5), 11-16.
- 38. Weinstock, L. M., Melvin, C., Munroe, M. K. et Miller, I. W. (2016). Adjunctive Behavioral Activation for the Treatment of Bipolar Depression : A Proof of Concept Trial. Journal of Psychiatric Practice, 22(2), 149-158.
- 39. Chambless, D. L. et Ollendick, T. H. (2001). Empirically supported psychological interventions : Controversies and evidence. Annual Review of Psychology, 52, 685-716.
- 40. Beidas, R. S., Mehta, T., Atkins, M., Solomon, B. et Merz, J. (2012). Dissemination and implementation science : research models and methods. Dans J. S. Comer, & P. C. Kendall (dir.), The Oxford Handbook of Research Strategies for Clinical Psychology (pp. 62-86). New York, NY : Oxford University Press.
Liste des figures
Figure 1
Évolution sur la mesure de dépression aux 3 temps selon le type de dépression
Figure 2
Évolution sur la mesure de dépression aux 3 temps selon la présence ou non de comorbidité sur l’Axe I et/ou II
Figure 3
Évolution sur la mesure d’activation aux 3 temps selon le type de dépression
Liste des tableaux
Tableau 1
Caractéristiques de l’échantillon
Tableau 2
Moyennes ajustées aux 3 temps de mesure sur les différentes variables
BDI-II = Beck Depression Inventory – 2nd Edition ; BADS-SF = Behavioral Activation for Depression Scale Short-Form ; RPI = Reward Probability Index ; BAI = Beck Anxiety Inventory ; SAS-SR-screener = Social Adjustment Scale Self-Report Screener ; WHOQOL-BREF = World Health Organization Quality of Life-Bref, sous-échelles phy = santé physique, psy = santé psychologique, soc = relations sociales, env = environnement.