Abstracts
Résumé
Cette étude explore, à partir d’un cadre théorique foucaldien, le rapport à l’authenticité chez les individus ayant des problèmes de santé mentale « sévères et persistants », via l’analyse des actes de vérité qu’ils émettent sur leurs expériences d’autogestion. Les résultats indiquent que l’authenticité est conçue comme l’amas de six marqueurs ontologiques, dont la plupart sont perçus comme inatteignables. Nous postulons que cet écart à l’authenticité résulte 1) de l’hypernormalité de l’authenticité; et 2) de conflits entre les marqueurs d’authenticité. L’inauthenticité est réfléchie comme caractéristique potentielle de la folie contemporaine et des pistes de réflexion pour l’intervention sociale sont proposées.
Mots-clés :
- santé mentale,
- authenticité,
- autogestion,
- actes de vérité,
- normes sociales,
- autonomie
Abstract
This study explores, from a Foucauldian perspective, individuals with “severe and persistent” mental health problems’ relationship with authenticity, by analysing the truth practices they enounce on their experiences of self-management. Results indicate that authenticity is conceived as the heap of six ontological markers, most of which are perceived as unattainable. We postulate that this gap with authenticity is the product of 1) the hypernormality of authenticity; and 2) conflicts between markers of authenticity. Inauthenticity is analysed as a potential trait of contemporary madness, and reflections for social work practice are suggested.
Keywords:
- mental health,
- authenticity,
- self-management,
- truth practices,
- social norms,
- autonomy
Article body
Inroduction
L’autogestion de symptômes de problèmes de santé mentale se réclame d’une popularité de plus en plus prononcée. Telle que pratiquée actuellement, on peut la comprendre comme l’ensemble des actes par lesquels un individu surveille ses symptômes de problème de santé mentale et intervient, par ses propres moyens, pour les éliminer, les minimiser ou les contrôler dans le but de maintenir une qualité de vie satisfaisante (Newbould, Taylor et Bury, 2006; Omisakin et Ncama, 2011; Weiner, 2011). Il nous apparait qu’une telle pratique vit un certain « succès social » : ses aspects positifs semblent évidents et, sur un plan moral, elle est pratiquement intouchable. Normativement parlant, on peut difficilement être contre l’autogestion. De fait, elle est hautement valorisée dans les professions de relation d’aide, dont le travail social. Elle est souvent conçue comme une alternative aux interventions du dispositif psychiatrique traditionnel et perçue, contrairement à ces dernières, comme une pratique humaniste dont la philosophie est fondée sur le respect de la singularité des expériences associées aux problèmes de santé mentale et la valorisation de l’agentivité des individus : elle serait une forme d’« empowerment » permettant à une personne d’être actrice et de contribuer aux interventions plutôt que de les subir passivement (Kendall et Rogers, 2007; White, 2011). L’autogestion est ainsi conçue comme favorisant la libération des individus et l’affirmation de leur indépendance des interventions professionnelles (Rodriguez del Barrio, 2005; St-Amand, 2001). Dans cette optique, bon nombre de recherches en sciences sociales encouragent l’emploi de pratiques d’autogestion et recensent les pratiques efficaces pour gérer par soi-même des symptômes de trouble mental (Lucock et collab., 2011; Makdisi et collab., 2013; Smith, 2000).
Pour une critique de l’autogestion
Si de nombreux écrits publiés dans des disciplines de relation d’aide (psychiatrie, sciences infirmières, psychologie, travail social, ergothérapie, etc.) soulignent les bienfaits de l’autogestion de symptômes (Goldberg et collab., 2013; Maybery, Reupert et Goodyear, 2015; Shrank, Bird, Rudnick et Slade, 2012; White, 2011), plusieurs publications sociologiques en sont critiques. Celles-ci peuvent être opérationnalisées en trois angles, qui ne sont pas mutuellement exclusifs.
Le premier angle critique l’autogestion en la situant dans le contexte néolibéral contemporain qui, comme souligné par Rose (1999) promeut des mécanismes de régulation décentralisés, qui s’articulent moins par des pratiques institutionnelles autoritaires et plutôt par l’autogouvernement de sa vie. Selon certaines études (Brijnath et Antoniades, 2016; Deering, 2016; Morrow, 2013; Teghtsoonian, 2009), l’autogestion de symptômes, en responsabilisant l’individu, en l’incitant à s’autosurveiller et en lui demandant de se prendre en charge, favorise la décentralisation du pouvoir psychiatrique qui se déploie dès lors à partir de la personne elle-même. Selon cette critique, l’autogestion contribue à transformer l’individu en sa propre unité psychiatrique (Roy, 2019).
Une seconde critique de l’autogestion mise sur les enjeux vécus par des usagères et usagers de service. Selon certaines études (Harper et Speed, 2012; Kendall et Rogers, 2007), les intervenantes et intervenants abordent l’autogestion sous le vocable de « capacités » et de « forces » personnelles (relatives à l’autonomie et à l’autosuffisance), insinuant cependant que celles et ceux qui ne s’autogèrent pas de façon jugée adéquate sont « incapables » ou « manquent de motivation ». D’autres (Gattuso, Fullagar et Young, 2005; Peacock, Bissell et Owen, 2014) argumentent que l’autogestion individualise les problèmes de santé mentale. En promouvant le changement personnel, la philosophie inhérente à cette pratique localise le problème dans l’individu, omettant ainsi le rôle de problèmes sociaux (pauvreté, violences) dans l’avènement ou la persistance de symptômes. Ainsi, selon ce type de critique, la demande d’autogestion de symptômes peut créer un poids supplémentaire pour l’individu.
Un dernier angle critique de l’autogestion, dans lequel nous nous inscrivons davantage, s’intéresse aux modes de subjectivités contradictoires et aux paradoxes identitaires qui émergent de cette pratique. Par exemple, selon Scott et Wilson (2011), la tentative d’autosurveillance et d’autocontrôle de symptômes produit des subjectivités « à risque », par l’entremise desquelles les individus viennent à s’identifier comme étant perpétuellement à risque de perdre le contrôle. Parallèlement, Weiner (2011) et Wilson (2016) montrent que si des attentes normatives demandent aux personnes bipolaires d’être des actrices éclairées prenant des décisions responsables pour s’autogérer, les discours biomédicaux entourant la bipolarité (et les troubles mentaux de façon plus générale) les transforment en des sujets « potentiellement irrationnels » et entraînent des questionnements à l’égard de la rationalité de leurs propres pensées, ce qui est une embuche cognitive à l’autogestion.
Si on nous permet d’extrapoler les constats de ce dernier type d’études critiques, nous pourrions postuler que ces conflits identitaires associés à l’autogestion peuvent compromettre le rapport à l’authenticité puisque la perception d’être « irrationnel » ou « à risque » de perdre contrôle peut mener à l’impression de ne pas être soi-même (Browne, 2018). Dans cette optique, la présente étude analyse l’expérience de l’autogestion de symptômes pour explorer des tensions dans le rapport à l’authenticité vécues par des individus ayant des problèmes de santé mentale dits « sévères et persistants ».
Autogestion, rétablissement et authenticité
Dans le champ de la santé mentale, l’autogestion de symptômes tend à être conçue comme un moyen privilégié pour atteindre le rétablissement (Roy, 2019; White, 2011), ce dernier ayant d’ailleurs été défini par Deegan (2002) comme un processus autogéré de guérison et de transformation personnelle. En effet, si le rétablissement est généralement compris comme un processus singulier de retour à un état de bien-être, pouvant être atteint par une diversité de moyens (Hipolito, Carpenter-Song et Whitley, 2011; Mead et Copeland, 2000; Provencher 2002), plusieurs (Lucock et collab., 2011; Makdisi et collab., 2013; Shrank et collab., 2012) l’ont néanmoins opérationnalisé en mentionnant que des composantes de l’autogestion - la compréhension du trouble mental, son acceptation et la capacité de le gérer de façon autonome - lui sont intégrales.
S’il existe plusieurs définitions du rétablissement, nous pouvons, à l’instar de Quintin (2016), les regrouper en deux catégories : 1) les conceptions médicales qui visent la réduction des symptômes afin d’améliorer le fonctionnement dans des activités quotidiennes (Cook et collab., 2012; Druss et collab., 2010); et 2) les définitions plutôt existentielles, privilégiant la quête de sens et le travail identitaire (Davidson et Roe, 2007; Mead et Copeland, 2000). Cette deuxième catégorie de définitions, d’ailleurs de plus en plus popularisée en travail social (Roy, 2019) et habituellement adoptée par les personnes ayant des problèmes de santé mentale (Ridge et Ziebland, 2006), conçoit le rétablissement comme un processus de redécouverte et de réappropriation de soi. Par conséquent, cette dernière définition transforme l’autogestion de symptômes en une amalgame de pratiques permettant le rapprochement d’un « vrai », voire d’un « meilleur », soi. L’autogestion y est indissociable d’une quête d’authenticité, d’une façon telle que nous pouvons postuler que l’analyse de l’expérience de l’autogestion peut nous informer du rapport élaboré à l’authenticité.
L’authenticité comme pratique d’aveu de vérité sur soi
L’authenticité, comprise ici comme le sentiment d’être fidèle à soi-même (Loe et Cuttino, 2008) est conçue dans la présente recherche à partir d’une perspective poststructuraliste qui considère que le sujet n’est pas un noyau élémentaire, mais une pratique sociale (Deleuze, 1986; Foucault, 2001). En effet, plusieurs auteures et auteurs ont argumenté la fluidité de l’identité, qui est (re)produite au gré du contexte social, normatif et discursif (Astier et Duvoux, 2006; Butler, 2006; Ehrenberg, 1998; Foucault, 2001; Giddens, 1991; Moreau, 2009). En nous appuyant sur Deleuze (1986), Foucault (2001, 2008) et Otero (2006), nous considérerons que le sujet est le produit de luttes entre ce qui s’impose sur lui de l’« extérieur » et des pratiques de résistance : il est un dérivé du « dehors » (influencé par des impositions normatives) qui a néanmoins sa dimension propre (une agentivité, une capacité de résister à certaines impositions et de choisir de se conformer à certaines autres).
La présente étude s’intéresse à l’authenticité comme point de constitution identitaire. En effet, selon Taylor (2014), l’horizon social est façonné par une éthique de l’authenticité nous demandant d’être « nous-même », de « nous trouver » et de « libérer notre vrai moi ». Cette éthique du soi nous invite à nous analyser, améliorer et travailler, afin de vivre une congruence identitaire avec notre « vrai moi ». Plus précisément, nous conceptualisons l’authenticité comme une pratique discursive. Dans cette optique, Foucault (2012) parle d’« actes de vérités sur son identité » pour aborder les mises en récit de soi au travers desquelles l’individu formule un discours vrai sur lui-même. Ce concept d’actes de vérités sur son identité souligne que la tentative de connaître la vérité sur soi-même se traduit par une constitution de cette identité et une soumission à celle-ci (Landry, 2007). Somme toute, cette posture théorique nous permet de conceptualiser l’authenticité non pas comme un état révélé par des exercices introspectifs qui permettent d’aller à la découverte d’un soi réel temporairement caché ou inaccessible, mais comme le produit d’actes d’aveu de la vérité sur soi-même, qui est influencé à la fois par des prescriptions sociales et des aspirations personnelles.
But
L’objectif de la présente recherche est d’analyser le rapport à l’authenticité, tel que produit dans les discours des personnes ayant des problèmes de santé mentale dit « sévères et persistants » lorsqu’elles abordent l’expérience d’autogestion de symptômes. Plus précisément, notre étude veut : 1) analyser l’identité « authentique » des participantes et participants, telle que produite dans leur mise en vérité de soi; et 2) analyser le rapport élaboré à l’authenticité afin d’explorer les tensions identitaires produites au sein de l’expérience de l’autogestion. Notons que le diagnostic de « trouble sévère et persistant » renvoie à un trouble mental de durée prolongée, qui ne se résout pas de façon spontanée et duquel on peut rarement totalement guérir (Center for Disease Control and Prevention, 2012). Nous avons limité notre échantillon aux personnes ayant ce type de troubles parce que nous avions postulé que leur relative chronicité, en comparaison avec les troubles considérés « légers » ou « épisodiques », peut s’associer à des enjeux identitaires de plus grande ampleur, et donc faciliter l’analyse de tensions potentielles vécues dans le rapport à l’authenticité.
Méthodologie
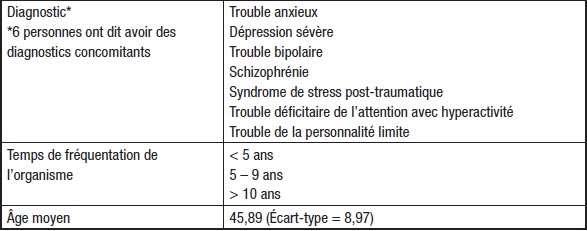
Cette recherche se veut une réinterprétation des résultats d’un mémoire de maîtrise en service social, pour lequel un certificat éthique fut obtenu, qui s’intéressait aux enjeux vécus par des personnes ayant des problèmes de santé mentale lors de leur autogestion de symptômes. Nous avons effectué des entretiens semi-dirigés d’environ une heure et 30 minutes avec neuf personnes (voir le tableau 1) qui furent recrutées dans un organisme communautaire dont l’approche d’intervention est axée sur l’accompagnement d’individus ayant un problème de santé mentale « sévère et persistant » dans leur accomplissement de « projets ». L’organisme fut choisi en raison de sa valorisation de l’autonomie des usagères et usagers de service, qui se traduit par une priorisation d’interventions où les professionnelles et professionnels adoptent un rôle périphérique afin de favoriser la prise en charge de soi. Il fut donc attendu que l’autogestion de symptômes y soit prônée, et pratiquée par les usagères et usagers. Les questions posées lors des entretiens encourageaient la mise en récit de soi, de son problème de santé mentale et de ses expériences d’autogestion.
Tableau 1
Caractéristiques sociodémographiques des participantes et participants
Les transcriptions d’entretiens furent soumises à une analyse thématique (Braun et Clarke, 2006), explorant ce que nous avons appelé des « marqueurs de l’authenticité », soit des composantes identitaires soulignées par les participantes et participants comme étant leur « vrai soi ». Plus précisément, nous nous sommes appuyés sur Butler (2002), qui indique que la réflexion sur soi s’associe à un processus de division du « vrai » soi — celui dit authentique — et du « faux » soi — celui inessentiel qui compromet le rapport à l’authenticité et qui doit être travaillé. Ce faisant, notre analyse explora des marqueurs positifs de l’authenticité et des marqueurs par défaut. Les premiers réfèrent à ce qui est avoué comme appartenant à l’identité authentique, habituellement articulé au travers des buts de l’autogestion de symptômes et les progrès vécus. Quant aux marqueurs par défaut de l’authenticité, ils renvoient à ce que les personnes considéraient comme n’étant pas constitutif de leur identité authentique, souvent abordé lors de la description du problème de santé mentale et de ce qu’elles veulent travailler en elles. Ces marqueurs par défaut nous permettent donc d’explorer l’authenticité à partir de son revers.
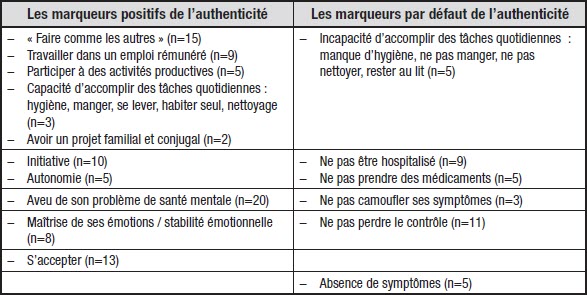
Dans une première étape d’analyse, un thème initial fut manuellement associé à des extraits d’entretien dans le logiciel Nvivo. Nous y avons codé les objectifs d’autogestion rapportés, satisfactions et insatisfactions exprimées, défis et enjeux soulignés, et segments descriptifs de soi. Pour nommer ces premières catégories, nous nous sommes appuyés sur les mots utilisés par les participantes et participants afin de demeurer fidèles à leurs expériences rapportées (Shepherd, Sanders, Doyle et Shaw, 2015). Ce faisant, 128 extraits thématiques furent identifiés. Deuxièmement, ces thèmes furent regroupés (Braun et Clarke, 2006; Nowell, Norris, White et Moules, 2017), en catégories qui exposèrent chacune une dimension de l’authenticité. Cette étape donna lieu à 16 marqueurs de l’authenticité, soit 10 marqueurs positifs et six marqueurs par défaut. Dans un troisième temps, ces catégories furent raffinées afin de clarifier les façons dont elles entrent en interrelation (Braun et Clarke, 2006), le tout donnant lieu à six marqueurs généraux de l’authenticité chez les personnes ayant des problèmes de santé mentale sévères et persistants : la productivité, l’autonomie, la transparence, le contrôle, l’harmonie avec soi-même et l’absence de symptômes (voir le tableau 2). Notons que notre analyse fut de nature qualitative, ne considérant le nombre de mentions uniquement pour évaluer la popularité des marqueurs de l’authenticité.
Tableau 2
Les marqueurs de l’authenticité identifiés dans l’analyse (n= nombre de mentions)
Résultats
L’expérience rapportée par les participantes et participants indique que le problème de santé mentale nuit à leur identité authentique : « J’me sentais pas moi-même. Je me regardais intérieurement et je disais : ‘Je suis rendue pas comme moi-même’. » (Anne[1]) En retour, l’autogestion de symptômes fut conçue comme une pratique visant l’élimination d’attributs qui compromettent le rapport à l’authenticité, permettant ainsi un rapprochement du vrai soi. Nous décrirons donc l’authenticité, telle que véhiculée dans les discours des participantes et participants, puis présenterons les tensions qui y sont vécues.
Les marqueurs de l’authenticité
L’authenticité mobilisée dans la mise en récit de l’expérience d’autogestion se caractérise par six marqueurs ontologiques : la productivité, l’autonomie, la transparence, le contrôle, l’harmonie avec soi-même et l’absence de symptômes.
Pour commencer, le marqueur de l’authenticité le plus fréquemment soulevé par les participantes et participants est la productivité sociale, caractérisée par l’action « comme les autres », notamment l’accomplissement de tâches quotidiennes — se lever, manger, entretenir son hygiène personnelle, vivre seul, nettoyer son logement, etc. —, le développement d’un projet familial ou conjugal et, surtout, le travail dans un poste rémunéré :
Je veux aller mieux pour aller travailler.
Pourquoi veux-tu aller travailler?
Je veux vraiment me sentir importante. Parce que là, c’est juste, quoi? Je traîne, puis je sors un peu ici et là. Je vais à mes rendez-vous. Puis, de temps en temps, je vais avec des amis boire un café.
Émilie
L’autonomie fut le deuxième marqueur d’authenticité le plus fréquemment abordé : « Je n’aime pas qu’on prenne soin de moi. J’aime prendre soin de moi-même. » (Lawrence) Les participantes et participants éprouvent un inconfort avec l’emploi de moyens de gestion de symptômes compris comme « externes » à soi, dont l’hospitalisation et les médicaments psychotropes :
Les médicaments ont aidé. Je ne crois pas que j’aurais pu survivre sans les médicaments. Je serais probablement devenu complètement fou, ou itinérant, ou quelque chose du genre. Donc je crois que mon rétablissement est dû à la profession psychiatrique. Mais, c’est difficile à accepter parce que je n’aime pas la psychiatrie, en théorie. Je crois que tu devrais pouvoir surmonter ça par toi-même et être auto-suffisant.
Edwin
Le troisième marqueur de l’authenticité relève de la transparence. Entre autres, Les participantes et participants dévalorisent les pratiques camouflant leurs symptômes devant autrui : « J’ai essayé de cacher n’importe quel genre de comportement bizarre pour ensuite essayer de me sentir comme si j’étais intégré. [Rire] Mais je ne fais plus ça autant qu’avant. Mais quand j’étais jeune, j’étais humilié. » (Edwin) Si de telles pratiques leur permettent de se normaliser devant autrui, elles ne satisfont pas leur propre regard autoréflexif. Toutes et tous soutinrent l’importance d’avouer leur trouble mental à autrui, concevant d’ailleurs l’aveu comme une « capacité » :
J’en ai perdu une couple de personnes. Si je leur avais dit ma condition, ça serait allé mieux. Mais, je ne disais pas à personne ce que j’avais parce que j’étais humiliée. Mais là, je suis capable de tout dire. C’est juste que j’ai fait un peu de mal dans ma vie. Je n’ai pas expliqué mes actions au monde. Des fois, ce n’était pas que je voulais faire ou dire des choses, c’était pas comme ça que je voulais réagir : c’est à cause de ma condition. Mais je ne disais rien.
Émilie
Le contrôle fut un autre marqueur d’authenticité, l’« être soi-même » étant synonyme de la maîtrise totale de ses symptômes. En effet, le problème de santé mentale est conçu comme ayant d’un certain pouvoir, influençant négativement leurs actions : « Ouais, ça te fait faire des choses stupides. » (Lawrence, nous soulignons)[2] Les participantes et participants évoquent une congruence identitaire lors de l’impression de contrôle de leurs symptômes : « Je peux m’assoir, pas me fâcher. Je peux être irritable parfois, mais pas comme avant. Avant, je me fâchais vite ou je devenais irritable et la réponse était immédiate et pas pensée. » (Émilie)
Selon les participantes et participants, l’authenticité est aussi caractérisée par l’harmonie avec soi-même, notamment l’acceptation de la chronicité de son problème de santé mentale : « Une maladie mentale, tu ne peux pas guérir de ça. Y’a pas de solution magique. Je pense qu’une personne anxieuse, elle a ces caractéristiques-là. Donc elle va toujours les avoir. C’est d’apprendre à vivre avec. » (Will)
Finalement, le dernier marqueur d’authenticité relève de l’absence de symptômes de problème de santé mentale. Certaines et certains soulignent que leurs pratiques d’autogestion visent l’élimination totale de leurs symptômes : « [Je veux] être normal, ne plus avoir ces pensées-là ou ces visions-là, ou entendre des voix, ne plus avoir peur, ne plus être anxieux, sur les nerfs, nerveux, inquiet. » (Charles)
L’inatteignable authenticité
De façon générale, les participantes et participants ont souligné des progrès dans leur capacité d’autogestion de symptômes et rapporté une amélioration de leur fonctionnalité dans la vie quotidienne. Cependant, en dépit de ces progrès, elles et ils exprimèrent ne pas être totalement « soi-même ». Cette difficulté dans l’atteinte de l’authenticité est le produit de relations entre plusieurs marqueurs puisque 1) certains marqueurs sont interreliés, d’une façon telle que des difficultés avec l’un suscitent des enjeux avec l’autre; et 2) d’autres sont conflictuels, c’est-à-dire que le rapprochement de l’un distancie simultanément de l’autre.
Pour commencer, les marqueurs de productivité et d’absence de symptômes s’enchevêtrent pour compliquer l’atteinte de l’authenticité. En effet, les participantes et participants doutent de la possibilité d’éliminer entièrement les symptômes : « Je ne suis pas guéri. Je ne sais pas s’il y en a qui guérissent. » (Charles) Cette perception est maintenue même si des professionnelles et professionnels proclament une guérison :
Mais, ils disent que je n’ai plus le syndrome de stress post-traumatique.
Que penses-tu de ça?
Je pense que je l’ai encore.
Anne
Selon les participantes et participants, cette difficulté d’éliminer les symptômes de problèmes de santé mentale nuit doublement à l’authenticité puisque, en plus de s’associer à une impression d’avoir des traits non idéaux, la persistance des symptômes nuit à l’appropriation d’un travail rémunéré :
Et tu ne peux pas battre la maladie. T’es pris avec, peu importe tes efforts. Moi, je prends mes médicaments, mais je deviens toujours malade. Quand t’es bipolaire, t’as un emploi, t’as un logement, tu t’organises, tu travailles, tu prends tes médicaments, tu tombes maladies, tu vas à l’hôpital. C’est toujours comme ça. Ça n’arrête jamais. […] Je suis malheureux d’avoir ma maladie parce que je sais que j’aurais pu faire mieux de ma vie.
Dans quel sens?
Professionnel. J’aurais pu être un électricien ou un charpentier. Je suis tombé malade, j’ai raté ma chance.
Lawrence
L’autonomie et le contrôle sont deux autres marqueurs qui entrent en relation pour complexifier la quête de l’authenticité. En effet, les participantes et participants soulignèrent des difficultés dans le contrôle autonome de leurs symptômes :
Je fais ce que mon intervenante me montre. J’essaye. Souvent, ça marche pas. Ma tête est pas réglée correcte pour le faire. Je comprends pas pourquoi. […] C’est juste engravé tellement creux, je ne peux pas l’effacer. Je peux le faire temporairement avec des [exercices de méditation guidée] sur l’ordinateur, mais c’est juste temporaire. Les voix reviennent. Mais des fois ça ne me tente pas, j’suis tanné. Je reste assis là puis j’éteins toutes les lumières puis je m’assis là avec une liqueur ou un verre d’eau ou un jus, et je fume mes cigarettes et je bois mon jus. Je suis tanné. Puis ça me tente plus. Puis j’abandonne.
Charles
Cette difficulté de contrôle autonome est expliquée par une dite incompréhension du problème de santé mentale : « La plupart du temps je ne suis pas capable de te dire l’émotion que je vis. C’est tough parce que je comprends, mais je ne comprends pas. (Émilie) » Les participantes et participants mentionnèrent aussi une imprévisibilité des symptômes :
Connais-tu des éléments déclencheurs de symptômes chez toi?
[Rire] Oh oui.
En t’appuyant sur ces éléments déclencheurs, es-tu en mesure de prédire l’arrivée de ces bouffées de colères?
Non, je ne peux pas. Je ne peux pas m’analyser aussi bien que ça, mais je suis quand même mieux que d’autres personnes.
Donc tu connais des éléments déclencheurs, mais tu ne peux pas prédire l’arrivée de symptômes. C’est bien ça?
Ça m’a surpris la semaine dernière! [Rire] […] [C]’est assez soudain. Ça arrive en quelques heures. Je ne dis pas que je n’ai pas de contrôle. Je n’ai juste pas le contrôle que j’aimerais avoir.
Edwin
Elles et ils ont donc souligné devoir s’appuyer sur des pratiques perçues comme « non-autonomes » afin de mieux contrôler leur problème de santé mentale, notamment la prise de médicaments et l’hospitalisation volontaire, celles-ci générant cependant d’importantes tensions parce qu’elles les écartent du marqueur d’authenticité relatif à l’autonomie :
Oui, les médicaments aident beaucoup. À part de ça, non, y’a pas grand-chose… Quand ça vient, ça vient. C’est plus fort que moi […]. Je sais pas, je suis juste tannée. On dirait que ça fait la plupart de ma vie que c’est ça que je prends des pilules puis d’autres pilules… Oui, je comprends, c’est la même chose pour une personne diabétique : il faut qu’ils prennent leurs pilules. Nous autre aussi, c’est comme une maladie, il faut prendre nos médicaments pour être mieux. Mais, je sais pas. Je suis tannée!
Puis si tu ne prenais pas tes médicaments?
La plupart de mes pensées vont dans le noir, et c’est pas trop beau.
Si tu ne prenais pas tes médicaments, que pourrais-tu faire pour éviter que tes pensées aillent dans le noir?
[Silence pendant 11 secondes]. Sans médicaments? J’aboutirais probablement à l’hôpital parce que ça va venir que je vais penser à : suicide. Je sais que j’en ai besoin, des médicaments. Mais j’aimerais ça ne plus en prendre, un jour.
Émilie
Un conflit semblable est vécu par rapport à l’hospitalisation puisque, comme souligné par Charles, si elle peut générer des inconforts en raison d’une perte d’autonomie, cette prise en charge totale sert aussi parfois de répit aux responsabilités quotidiennes :
J’me sens comme un prisonnier, vraiment un bon à rien dans la vie. Je suis un bon pour être enfermé, les portes verrouillées, les portes barrées : pas le droit d’aller nulle part, pas le droit de faire ci, pas le droit de faire ça. Je me sens pire quand je suis dans l’hôpital. La seule chose [avec laquelle] je me sens mieux, c’est que j’ai pas de téléphone puis j’ai pas de factures. J’ai pas de responsabilités. […] Pas de responsabilités : c’est la seule chose qu’il y a de bien. Donc, ça te relaxe les nerfs.
Ultimement, en raison de cette incapacité à atteindre l’identité authentique, la solution prônée relève de l’acceptation de soi et de son problème de santé mentale : « J’ai accepté ma maladie puis comment je suis faite. Je ne peux pas changer ça. Je suis moi-même puis il faut que je m’accepte. C’est tout accepter. Si t’acceptes ça, c’est là que ça va être plus facile pour toi. » (Anne) Si l’acceptation est une stratégie importante permettant de mitiger la stigmatisation et les conflits identitaires relatifs à la perpétuelle inauthenticité, cette pratique revient cependant, au final, à accepter le « non-soi » comme fragment constitutif du soi, à rapprocher l’inauthenticité de l’authenticité. Ainsi, cette acceptation n’est pas nécessairement harmonieuse. En effet, si les participantes et participants ont tous dit pratiquer l’acceptation de soi, des insatisfactions ou tensions identitaires persistent tout de même :
Si tu vas en psychose, ben là tu te sens bien. Mais y’a des conséquences, après, parce que tu te souviens de tout [ce] que t’as fait puis c’est dur à accepter après le fait. Tu regardes tes actions puis tu dis : ‘Oh my god, qu’est-ce que je pensais?’ C’est humiliant. C’est dur. Y’a beaucoup d’acceptation à faire. […] Des fois, tu veux l’éviter, tu veux pas y penser. Mais it is what it is. Y’a pas rien que tu peux faire pour le changer.
Will
Discussion
Nos résultats indiquent que les participantes et participants conçoivent l’authenticité comme l’amas de six marqueurs ontologiques auxquels elles et ils doivent se conformer. Cependant, la persistance du trouble mental qui ne peut pas être autogéré comme désiré menace cette identité, les situant à l’écart de l’authenticité. Cette inauthenticité est perpétuelle, à un point tel que la solution prônée relève de l’acceptation de l’écart à l’authenticité, qui devient une pratique clé permettant de minimiser des conflits identitaires vécus (Ridge et Ziebland, 2006).
Cette perpétuellement inauthenticité peut être partiellement expliquée par l’hypernormalité des marqueurs d’authenticité. Notre conceptualisation de l’authenticité comme le produit d’actes de vérités influencés par des prescriptions sociales et des aspirations personnelles, nous permet de considérer que le « vrai moi » conceptualisé par les participantes et participants est traversé par des attentes normatives. En effet, la productivité socioéconomique, l’autonomie, l’auto-contrôle, la transparence et l’acceptation de soi ne relèvent pas strictement du champ de la santé mentale et sont modelées par des attentes normatives (Roy, 2018). Par ailleurs, il apparait que l’authenticité se caractérise par une quête non seulement à la normalité, mais bien à l’hypernormalité (Lloyd et Moreau, 2011) puisque les participantes et participants aspirent à une normalité quasi-parfaite. Même lorsque confrontés à des difficultés de conformité à des attentes normatives qui caractérisent l’authenticité, les participantes et participants n’expriment guère une flexibilité dans leur rapport à ces normes : seule la plus normative des existences leur convient. Dans cette optique, elles et ils exprimèrent vouloir l’appropriation d’un poste rémunéré afin d’être productif, le bénévolat (plus flexible et parfois plus accessible) étant perçu comme une alternative inadéquate; elles et ils visent l’autonomie relativement « pure » dans l’autogestion (critiquant habituellement de facto les pratiques — mêmes celles efficaces — qu’elles et qu’ils associent à l’institution psychiatrique); et elles et ils aspirent à l’élimination totale des symptômes et au contrôle absolu de soi, la présence même réduite des indicateurs du problème de santé mentale étant inacceptable. On témoigne ainsi d’un brouillement dans la frontière entre l’authentique et l’idéal (Browne, 2018), ce qui génère un poids chez les individus puisque l’écart des normes est intériorisé comme faillite ou faiblesse personnelles et se traduit par une insatisfaction identitaire.
Néanmoins, au-delà de ces enjeux dans la conformité aux marqueurs (hyper)normatifs de l’authenticité, nos résultats indiquent que ce n’est pas nécessairement les attributs de chaque marqueur individuel qui nuisent à la quête de l’authenticité, mais bien la relation entre ceux-ci. L’authenticité, telle que produite par les participantes et participants, n’est pas un tout cohérent et concis, mais un agrégat de micro-identités desquelles on tente de se rapprocher. Cette navigation identitaire est cependant indissociable de tensions et d’inconforts. Ceci est entre autres illustré par la triade « autonomie-objet médical-contrôle ». En effet, pour commencer, les participantes et participants idéalisent l’autonomie, soutenant que, dans la mesure où un effort suffisant est fourni, elles et ils devraient pouvoir autogérer leurs symptômes. Ces propos rejoignent les écrits de Lahire (2016) et Martuccelli (2001) qui soulignent que les succès et échecs d’individus reposent de plus en plus sur leurs propres épaules, au détriment d’une attribution de responsabilité aux institutions et structures sociales. Or, pour les participantes et participants, l’impression de contrôle autonome des symptômes peut parfois être inaccessible. Elles et ils soutiennent que ce contrôle peut parfois seulement être atteint par le recours à des objets médicaux (soit le médicament ou l’établissement hospitalier), ce qui les distancie simultanément du marqueur d’authenticité relatif à l’autonomie. Nos résultats confirment ainsi les constats d’autres recherches, en montrant que des difficultés dans l’autogestion autonome s’associent à l’impression de ne pas être soi-même (Roy, 2018), et en soulignant des enjeux identitaires avec la prise de médicaments (Karp, 2006; Loe et Cuttino, 2008) en raison d’une impression de ne pas être auto-suffisant (Otero et Namian, 2009).
Ce faisant, la présente étude avance certes des constats semblables à ceux de Browne (2018), qui a montré que, si les médicaments peuvent favoriser l’authenticité en permettant l’auto-contrôle, ils peuvent aussi mener à une impression d’inauthenticité puisque les individus perçoivent que le « contrôle » ne peut être atteint que par des pratiques « non normales » puisque « non autonomes » (via l’usage d’un agent « extérieur » à soi). Or, notre étude approfondit celle de Browne (2018) en nous permettant de postuler que cet écart à l’authenticité dans le champ de la santé mentale semble être vécu en raison d’une non-résolution de la tension « contrôle-autonomie », qui prend appui sur un rapport négatif à des objets médicaux, au-delà de la simple médication. En effet, si les médicaments et l’hospitalisation sont perçus comme nuisant à l’autonomies, d’autres pratiques qui pourraient aussi être comprises comme « extérieure » à soi ne sont pas dévalorisées par les participants et nullement ne sont-elles source de conflit : pensons, notamment, à l’appui sur la relation thérapeutique pour comprendre et évaluer son état mental, ou à l’usage de la pleine conscience, un exercice utilisé par tous les participants de cette étude, dans lequel on emploie de la musique méditative, des images ou des objets afin de concentrer son attention sur le moment présent et de gérer ses symptômes. Même si, par l’entremise de telles pratiques, l’individu s’appuie sur un soutien extérieur à lui pour gérer ses symptômes, celles-ci ne sont pas perçues comme conflictuelles à l’exercice autonome de l’autogestion. Il apparait ainsi que ce sont des objets directement associés à l’établissement médical qui sont perçus comme étant extérieurs à soi.
Ultimement, ces conflits entre les marqueurs de l’authenticité transforment l’identité authentique en un processus d’exercice de choix, dans lequel les individus doivent choisir de se conformer à certains marqueurs et à certaines normes, au détriment de certains autres (Yngvesson et Mahoney, 2000). Ceci fut constaté dans les témoignages qui mentionnent l’acceptation de l’hospitalisation volontaire et l’usage de médicaments afin d’atteindre un soi étant plus en contrôle et ayant moins de symptômes. Ces stratégies peuvent donc permettre à un individu de se produire une authenticité propre, en se distançant de l’injonction normative à l’autonomie. Par conséquent, si les objets médicaux génèrent des conflits identitaires chez les participantes et participants et s’ils peuvent parfois être opprimants — pensons notamment aux traitements imposés (Fabris, 2011) — nos résultats indiquent qu’ils pourraient également être des outils de résistance à des injonctions normatives.
En somme, cette impression d’être à l’écart de l’authenticité peut être relativement ordinaire et non spécifique à la folie, touchant possiblement un grand nombre de personnes et affectant différemment les multiples couches sociales : par exemple, il peut être plus facile d’être soi-même lorsqu’on a accès à plus de ressources matérielles (permettant des altérations physiques, une intégration sociale facilitée, plus d’opportunités pour se développer sur le plan psychologique, etc.) Nous nous demandons néanmoins si la chronicité de l’inauthenticité peut être une caractéristique contemporaine des problèmes de santé mentale « sévères et persistants ». En effet, les participantes et participants soutiennent qu’elles et qu’ils sont continuellement et perpétuellement « pas eux-mêmes » : l’inauthenticité n’est pas vécue comme un épisode, un incident ou un événement, qui vient temporairement obscurcir le vrai soi, mais bien comme un état plus ou moins durable qui empêche l’être soi-même. Dans cette optique, l’impossibilité perçue d’atteindre ou de compléter la quête de l’authenticité — notamment en raison d’une tension entre le contrôle et l’autonomie — pourrait-elle être une caractéristique sociologique du problème de santé mentale contemporain? Afin d’explorer l’importance possible de l’écart continuel à l’authenticité dans la définition de la folie contemporaine, des recherches futures devront explorer le vécu d’individus ayant un trouble « sévère et persistant », ceux ayant un trouble « léger » et ceux qui n’ont pas de problème de santé mentale, afin de comparer les rapports identitaires qui se produisent lorsqu’ils s’impliquent dans un processus de travail sur soi.
Conclusion
Tout un corpus de recherches en sociologie de la santé s’intéresse au rapport entre les troubles, les soins et l’identité. Certaines études (Corrigan, Watson et Barr, 2006; Crabtree, Haslam, Postmes et Haslam, 2010) ont indiqué qu’un diagnostic peut mener à un rapport identitaire négatif fondé sur une impression de déficit personnel, alors que d’autres (Goffman, 1961; Larose-Hébert, 2016; Rivest, 2017) ont montré que l’organisation des services psychiatriques vise une (re)formation identitaire afin de faciliter la fabrique de patients plus ou moins dociles. La présente étude a analysé le rapport à l’authenticité dans le champ de la santé mentale, à partir non pas des soins institutionnels, mais, compte tenu de l’injonction contemporaine à l’autonomie (Ehrenberg, 1998; Otero, 2003), via l’expérience de l’autogestion de symptômes des personnes ayant des problèmes de santé mentale dits « sévères et persistants ».
Ce faisant, cette recherche exploratoire a montré que l’autogestion vise l’atteinte d’une identité (hyper)normative (comprise comme authentique), mais qui semble inatteignable. En ce sens, l’autogestion est indissociable d’un processus d’autonormalisation, articulé par l’entremise d’un travail identitaire. Si plusieurs chercheures et chercheurs en travail social comprennent certains dispositifs institutionnels et formels comme des outils de régulation et de contrôle social (Bourgeault, 2003; Gagnon, 2001; Rodriguez del Barrio et Poirel, 2011), le soi est habituellement évacué de leurs analyses des mécanismes de normalisation. Une distinction antipode semble être établie entre les pratiques de gestion de soi et les stratégies disciplinaires institutionnalisées gérant le trouble mental, les premières étant valorisées et dites émancipatrices, et les secondes, critiquées et étiquetées de « normalisatrices ». La présente étude a remis en cause cette dichotomie en montrant que les techniques « libérales » d’autogestion peuvent favoriser la constitution d’identités socialement normatives, au même titre que les pratiques institutionnelles. L’autogestion peut ainsi être conçue comme une articulation du pouvoir plus légère et moins coercitive que celle institutionnelle : le tout est plus efficace, plus discret, moins couteux, et moins susceptible d’échappatoire. On y résiste plus difficilement.
En tant qu’intervenantes et intervenants, il ne faut pas rejeter l’autogestion de façon systématique, mais bien nuancer la perception qui domine les écrits scientifiques et éviter d’idéaliser cette pratique. Il n’existe pas, depuis les débuts de la prise en charge de la folie, un seul dispositif qui fonctionne pour tous : l’autogestion ne fait pas exception. Les professionnelles et professionnels en travail social devraient donc intervenir avec une ouverture critique à son égard. Dans la mesure où elles et ils ne repensent pas l’autogestion, elles et ils courent le risque de (re)produire, voire d’imposer, des normes et des obligations sociales (la croissance personnelle, l’autonomie, l’appropriation d’un emploi, etc.) Si les intervenantes et intervenants ne peuvent pas échapper au réseau normatif, nous sommes de l’avis qu’ils et elles devraient agir minimalement de façon à éviter d’ajouter une lourdeur normative additionnelle aux clientes et clients et, idéalement, de façon à atténuer le poids des normes.
Pour ce faire, il faut premièrement reconnaître la complexité et la difficulté de l’application de l’autogestion et les enjeux (c.f., les tensions identitaires soulignées dans le présent article) qui peuvent s’y associer. Deuxièmement, les intervenantes et intervenants doivent être sensibles à l’insatisfaction identitaire qui peut émerger lors du processus d’autogestion. Afin de minimiser les enjeux identitaires vécus par les usagères et usagers de services, elles et ils ne devraient pas que promouvoir l’ « acceptation » du soi inauthentique, mais aussi questionner l’insatisfaction identitaire ressentie et déconstruire les normes qui peuvent y être sous-jacentes. Il s’agit donc de nommer le poids normatif éprouvé par celles et ceux qui autogèrent leurs symptômes et de questionner, avec les usagères et usagers de services, les visées hypernormatives (comme l’appropriation d’un poste rémunéré) de l’autogestion, afin qu’elles et ils prennent conscience que le personnel n’est pas que privé et que leurs objectifs sont influencés par des institutions qui leur sont extérieures. À partir de ces réflexions, elles et ils peuvent choisir de façon « éclairée » (au sens kantien du terme) de résister ou non à ces impositions extérieures. En troisième et dernier lieu, si nous acceptons le postulat de notre cadre théorique, à savoir que le sujet est le produit de luttes entre des pressions normatives et des pratiques de résistance qui lui sont propres (Deleuze, 1986; Foucault, 2001, 2008; Otero, 2006), les intervenantes et intervenants ne doivent pas seulement atténuer le poids normatif vécu par les usagères et usagers, mais aussi travailler la résistance. À cet égard, puisque les expériences des participantes et participants nous indiquent que l’autogestion est normée et qu’il existe de bonnes et mauvaises pratiques (par exemple, l’appui sur le dispositif médico-psychiatrique est dévalorisé), afin de favoriser la résistance à cette normification, nous devons reconnaître et valider ces pratiques d’autogestion normativement « défendues » qui s’avèrent néanmoins efficaces pour certaines et certains. Ce faisant, nous sommes obligés de repenser le visage de la résistance. En effet, on témoigne, dans les approches structurelles en travail social (Lapierre et Levesque, 2013), d’une valorisation actuelle du « guerrier activiste » qui opère à l’extérieur de l’emprise de l’institution, influencée par l’héritage des années 1960 où des normes d’obéissance et de soumission à l’autorité institutionnelle dominaient (Ehrenberg, 1998). Or, dans le contexte actuel où l’autonomie est socialement attendue, la demande d’une prise en charge par le dispositif médical peut, comme souligné par des participantes et participants, être une pratique de résistance, permettant à une personne d’échapper au moins partiellement à des attentes normatives d’autogestion qui s’avèrent épuisantes et exigeantes. À l’instar de Foucault, pour qui la résistance c’est être là où le pouvoir ne s’y attend pas, il s’agit ici d’utiliser l’institution contre elle-même en acceptant le dispositif médico-psychiatrique pour résister aux normes sociales.
Somme toute, la présente étude a voulu cautionner contre l’idéalisation de la technique de pouvoir qu’est l’autogestion. La réflexion critique à l’égard des enjeux qui s’associent à l’autogestion — et au rétablissement de façon plus large — permettra de nuancer les pratiques d’interventions afin d’atténuer le poids des exigences normatives vécu par les individus et de favoriser la résistance aux normes.
Appendices
Notes
-
[1]
Afin d’assurer l’anonymat des participantes et participants, leurs prénoms furent remplacés par des pseudonymes.
-
[2]
Nous avons mentionné « nous soulignons » pour exprimer que l’accent (en italique) n’a pas été mis par le participant lors de l’entrevue. Nous avons plutôt mis ces mots en italiques afin d’y attirer l’attention.
Bibliographie
- Astier, I., & Duvoux, N. (2006). La société biographique : une injonction à vivre dignement. Paris : L’Harmattan.
- Bourgeault, G. (2003). L’intervention sociale comme entreprise de normalisation et de moralisation : peut-il en être autrement ? À quelles conditions ? Nouvelles pratiques sociales, 16(2), 92-105.
- Braun, V., & Clarke, V. (2006). Using thematic analysis in psychology. Qualitative Research in Psychology, 3(2), 77-101.
- Brijnath, B., & Antoniades, J. (2016). « I’m running my depression »: Self-management of depression in neoliberal Australia. Social Science & Medicine, 152, 1-8.
- Center for Disease Control and Prevention. (2012, October). Mental Health and Chronic Diseases, Issue Brief, 2. Repéré à https://www.cdc.gov/workplacehealthpromotion/tools-resources/pdfs/issue-brief-no-2-mental-health-and-chronic-disease.pdf
- Cook, J. A., Copeland, M. E., Jonikas, J. A., Hamilton, M. M., Razzano, L. A., Grey, D.D., … Boyd, S. (2012). Results of a randomized controlled trial of mental illness self-management using Wellness Recovery Action Planning. Schizophrenia Bulletin, 3(4), 881-891.
- Corrigan, P. W., Watson, A. C. & Barr, L. (2006). The Self-Stigma of Mental Illness: Implications for Self-Esteem and Self-efficacy. Journal of Social and Clinical Psychology, 25(8), 875-884.
- Crabtree, J. W., Haslam, S. A., Postmes, T. & Haslam, C. (2010). Mental Health Support Groups, Stigma, and Self-Esteem : Positive and Negative Implications of Group Identification. Journal of Social Issues, 66(3), 553-569.
- Davidson, L. & Roe, D. (2007). Recovery from versus recovery in serious mental illness: One strategy for lessening confusion plaguing recovery. Journal of Mental Health, 16(4), 459-470.
- Deegan, P. (2002). Recovery as a Self-Directed Process of Healing and transformation. Occupational Therapy in Mental Health, 17(3-4), 5-21.
- Deering, K. (2016). Neoliberalism and Self-Management: The Case for Social Justice. Mental Health Nursing Journal, 16(4), 10-12.
- Deleuze, G. (1986). Les plissements, ou le dedans de la pensée (Subjectivation). Dans G. Deleuze (dir.), Foucault (p.101-130). Paris : Minuit.
- Druss, B. G., Zhao, L., von Esenwein, S. A., Bona, J. R., Fricks, L., Jenkins-Tucker, S., … Lorig, K. (2010). The Health and Recovery Peer (HARP) Program : A peer-led intervention to improve medical self-management for persons with serious mental illness. Schizophrenia Research, 118(1-3), 264-270.
- Foucault, M. (2001). L’éthique du souci de soi comme pratique de la liberté. Dans M. Foucault (dir.), Dits et écrits. T.2. (p.1531-1548). Paris : Gallimard.
- Gagnon, J. (2001). La loi 68 : loi en l’honneur de Brian Smith, Reflets : revue d’intervention sociale et communautaire, 7(1), 26-47.
- Gattuso, S., Fullagar, S., & Young, I. (2005). Speaking of women’s ‘nameless misery’ : The everyday construction of depression in Australian women’s magazines. Social Science & Medicine, 61(8), 1640-1648.
- Giles, D. & Newbold, J. (2011). Self- and Other-Diagnosis in User-Led Mental Health Online Communities. Qualitative Health Research, 21(3), 419-428.
- Goldberg, R. W., Dickerson, F., Lucksted, A., Brown, C. H., Weber, E., Tenhula, W. N., … Dixon, L. B. (2013). Living Well : An Intervention to Improve Self-Management of Medical Illness for Individuals With Serious Mental Illness. Psychiatric services, 64(1), 51-57.
- Harper, D. & Speed, E. (2012). Uncovering Recovery : The Resistible Rise of Recovery and Resilience. Studies in Social Justice, 6(1), 9-26.
- Kendall, E., & Rogers, A. (2007). Extinguishing the social?: state sponsored self-care policy and the Chronic Disease Self-management Programme. Disability & Society, 22(2), 129-143.
- Landry, J.-M. (2007). Généalogie politique de la psychologie. Une lecture du cours de Michel Foucault Du gouvernement des vivants (Collège de France, 1980). Raisons politiques, 25(1), 31-45.
- Lapierre, S. et Lévesque, J. (2013). 25 ans plus tard… et toujours nécessaires ! Les approches structurelles dans le champ de l’intervention sociale. Reflets : revue d’intervention sociale et communautaire, 19(1), 38-64.
- Larose-Hébert, K. (2016). Quand les mots se heurtent aux maux : Portrait d’un discours morcelé. Étude de l’expérience subjective des personnes utilisatrices des services de santé mentale au Québec [thèse de doctorat, Université d’Ottawa]. Recherche uO. http://dx.doi.org/10.20381/ruor-4931
- Lloyd, S. & Moreau, N. (2011). Pursuit of a ‘Normal Life’: Mood, Anxiety, and Their Disordering. Medical Anthropology, 30(6), 591-609.
- Loe, M. & Cuttino, L. (2008). Grappling with the Medicated Self: The Case of ADHD College Students. Symbolic Interaction, 31(3), 303-323.
- Lucock, M., Gillard, S., Adams, K., Simons, L., White, R. & Edwards, C. (2011). Self-care in mental health services: A narrative review. Health and Social Care in the Community, 19(6), 602-616.
- Makdisi, L., Blank, A., Bryant, W., Andrews, C., Franco, L. & Parsonage, J. (2013). Facilitators and barriers to living with psychosis: an exploratory collaborative study of the perspectives of mental health service users. British Journal of Occupational Therapy, 76(9), 418-426.
- Maybery, D., Reupert, A. & Goodyear, M. (2015). Goal setting in recovery: Families where a parenthas a mental illness or a dual diagnosis. Child & Family Social Work, 20(3), p. 354-363.
- Mead, S. & Copeland, M. E. (2000). What recovery means to us: Consumers’ perspectives. Community. Mental Health Journal, 36(3), 315-328.
- Newbould, J., David, T. & Bury, M. (2006). Lay-led self-management in chronic illness: a review of the evidence. Chronic Illness, 2(4), 249-261.
- Nowell, L. S., Norris, J. M., White, D. E. & Moules, N. J. (2017). Thematic Analysis : Striving to Meet the Trustworthiness Criteria. International Journal of Qualitative Method, 16(1), 1-13. doi : 10.1177/1609406917733847
- Omisaki, F. D. & Ncama, B. P. (2011). Self, self-care and self-management concepts : Implications for self-management education. Educational Research, 2(12), 1733-1737.
- Otero, M. (2006). La sociologie de Michel Foucault : Une critique de la raison impure. Sociologie et sociétés, 38(2), 49-72.
- Otero, M. & Namian, D. (2009). Vivre et survivre avec des antidépresseurs. Frontières, 21(2), 56-69.
- Peacock, M., Bissell, P. & Owen, J. (2014). Dependency denied : Health inequalities in the neo-liberal era. Social Science & Medicine, 118, 173-180.
- Quintin, J. (2016). Le rétablissement en santé mentale : La réappropriation de soi. Dans L. Demailly et N. Garnoussi (dir.), Aller mieux. Approches sociologiques (p. 219-228). Villeneuve-d’Ascq : Presses universitaires du Septentrion.
- Ridge, D. & Ziebland, S. (2006). « The old me could never have done that »: How people give meaning to recovery following depression. Qualitative Health Research, 16(8), 1038-1053.
- Rivest, M.-P. (2017). Rivest, M.-P. (2017). Être « patiente » aujourd’hui : Entre assujettissement normatif et résistances à l’imposition d’une carrière. Regards croisés sur des expériences au sein d’institutions contemporaines en santé mentale [thèse de doctorat, Université d’Ottawa]. Recherche uO. http://dx.doi.org/10.20381/ruor-21270
- Rodriguez Del Barrio, L. (2005). Jongler avec le chaos. Effets de l’hégémonie des pratiques biomédicales en psychiatrie du point de vue des usagers. Cahiers de recherche sociologique, 41-42, 237-255.
- Rodriguez Del Barrio, L., & Poirel, M.-L. (2011). Le traitement dans la communauté. Enjeux et défis de bonnes pratiques en santé mentale et en psychiatrie. Santé mentale au Québec, 36(1), 7-12.
- Scott, A. & Wilson, L. (2011). Valued identities and deficit identities: Wellness Recovery Action Planning and self-management in mental health. Nursing Inquiry, 18(1), 40-49.
- Shepherd, A., Sanders, D., Doyle, M., & Shaw, J. (2015). Using social media for support and feedback by mental health service users : thematic analysis of a twitter conversation. BMC Psychiatry, 15(29), 1-9.
- Shrank, B., Bird, V., Rudnick, A., & Slade, M. (2012). Determinants, self-management strategies and interventions for hope in people with mental disorders: Systematic search and narrative review. Social Science & Medicine, 74, 554-564.
- St-Amand, N. (2001). Dans l’ailleurs et l’autrement : Pratiques alternatives et service social. Reflets : revue d’intervention sociale et communautaire, 7(2), 30-74.
- Taylor, C. (2014). La consommation et la radicalisation de la culture moderne de l’authenticité et de l’expressivité. Revue du MAUSS, 44(2), 68-74.
- Teghtsoonian, K. (2009). Depression and mental health in neoliberal times: A critical analysis of policy and discourse. Social Science & Medicine, 69(1), 28-35.
- Weiner, T. (2011). The (Un)managed Self: Paradoxical Forms of Agency in Self-Management of Bipolar Disorder. Culture, Medicine, and Psychiatry, 35(4), 448-483.
- White, C. (2011). Self-management: A close companion to recovery in mental illness. Occupational Therapy Now, 13(5), 26-27.
- Wilson, L. (2016). A Discourse Analysis of Self-management for Bipolar Disorder [Doctoral thesis, University of Otago]. University of Otago Library. http://hdl.handle.net/10523/6795
- Yngvesson, B. & Mahoney, M. A. (2000). As one should, ought and wants to be : Belonging and authenticity in identity narratives. Theory, Culture & Society, 17(6), 77-110.
List of tables
Tableau 1
Caractéristiques sociodémographiques des participantes et participants
Tableau 2
Les marqueurs de l’authenticité identifiés dans l’analyse (n= nombre de mentions)



 10.7202/009845ar
10.7202/009845ar