Abstracts
Résumé
L’accès aux soins et aux services à domicile en français pour les personnes aînées des communautés francophones en situation minoritaire (CFSM) représente un défi pour le maintien à domicile. Le but de cet article est de présenter le contexte dans lequel baignent les soins et les services à domicile, de résumer l’état des connaissances sur le sujet basé sur les travaux de l’autrice, et d’offrir un aperçu de l’avenir des soins et services à domicile. Les résultats de cette synthèse de la littérature démontrent qu’il y a très peu d’écrits portant sur le maintien à domicile en CFSM alors que les personnes aînées francophones sont plus âgées que leurs homologues anglophones. Par conséquent, les travaux de l’autrice permettent d’établir une base sur laquelle de futures initiatives peuvent s’ancrer. Quant à l’avenir des soins et services à domicile, certaines perspectives permettent d’émettre quelques idées pour l’avancement des connaissances dans le domaine.
Mots-clés :
- vieillissement,
- domicile,
- CFSM,
- autonomie,
- services
Abstract
Access to care and services in the home in French for seniors in Francophone Minority Communities (FMCs) is a challenge. The purpose of this paper is to present the context in which homecare and homecare services operate, summarize the state of knowledge on the subject based on the author’s work, and offer a glimpse into the future of homecare and homecare services. The results of this literature review show that there is little written on homecare in FMCs, despite the fact that Francophone seniors are older than their Anglophone counterparts. Consequently, the author’s work provides a foundation on which future initiatives can be built. As for the future of homecare and homecare services, there are a number of perspectives that offer ideas for the advancement of knowledge in the field.
Keywords:
- aging,
- home,
- FMC,
- autonomy,
- services
Article body
Introduction
Depuis une dizaine d’années, le maintien à domicile des personnes aînées est regardé à la loupe pour enfin arriver à mieux comprendre la question de l’heure : comment garder les personnes aînées chez elles pour vieillir sur place et retarder une admission à l’hôpital ou en foyer de soins? Une question simple, mais bien complexe, puisque le vieillir sur place ou le maintien à domicile touche plusieurs sphères de notre société, de la personne aînée et sa famille en passant par les gouvernements et les organismes offrant des services et des soins dans la communauté. Même si 92 % des personnes âgées de 65 ans ou plus au Canada réussissent à demeurer à la maison (Tam, 2020), avec ou sans service, le vieillissement de la population exige un examen profond des pratiques courantes pour que le maintien à domicile soit une option durable. En effet, le maintien à domicile des personnes aînées est souvent mal compris par les parties prenantes dans le domaine. Ces dernières misent sur l’importance des soins à domicile, alors que les besoins réels se font ressentir dans le domaine des services de soutien. Cependant, les écrits font rarement la différence entre les deux.
Le maintien à domicile est souvent associé à l’autonomie de la personne et au soutien social (Lawler, 2001), à l’environnement (Lawton et Simon, 1968) ainsi qu’au sentiment de sécurité et d’attachement (Rowles, 1993). Ajoutons à cela la dimension linguistique en situation minoritaire, et de plus grands problèmes surgissent. Avec l’élan des dernières années à miser sur le maintien à domicile des personnes aînées, cet ouvrage souhaite mettre en relief l’état des connaissances sur le sujet et offrir quelques solutions, selon une réflexion de l’autrice qui oeuvre dans le domaine du vieillissement et du maintien à domicile depuis plusieurs années. Enfin, ce manuscrit s’inspire grandement d’une synthèse des écrits sur les soins et les services à domicile (Dupuis-Blanchard, 2022).
1. Mise en contexte
Les premiers soins à domicile ont été offerts en Ontario au début des années 1970 (Canadian Healthcare Association [CHA], 2009). Depuis, aléatoirement, les provinces et territoires ont établi leur système de prestation de soins à domicile. Cependant, encore aujourd’hui, les soins et les services à domicile au Canada ne sont pas assurés par le gouvernement fédéral en vertu de la Loi canadienne sur la santé, mais bien par les gouvernements provinciaux et territoriaux avec en partie un paiement de transfert pour la santé du fédéral (Gouvernement du Canada, 2016). Cela étant dit, l’exclusion de la Loi canadienne sur la santé des soins et des services à domicile fait en sorte que les gouvernements provinciaux et territoriaux ne sont pas tenus de respecter les cinq principes, soit l’accessibilité, l’universalité, l’intégralité, la transférabilité et la gestion publique. Malgré cela, le gouvernement fédéral, par l’entremise de la Commission sur l’avenir des soins de santé au Canada (Gouvernement du Canada, 2002a), a confirmé l’importance des soins à domicile en qualifiant ces derniers de service essentiel. Le rapport Romanow ainsi que le rapport Kirby (Gouvernement du Canada, 2002b) recommandaient que les soins et les services à domicile soient financés publiquement par l’assurance maladie. Vingt ans plus tard, cette recommandation est restée lettre morte même si des accords bilatéraux ont été conclus en 2017 pour améliorer l’accès aux soins à domicile (Gouvernement du Canada, 2021).
Avec le virage ambulatoire, l’accent sur le soin institutionnel s’est déplacé vers la communauté, augmentant ainsi la demande pour les soins et les services de soutien à domicile, phénomène qui continue à prendre de l’ampleur (CHA, 2009; Coyte et McKeever, 2001). De plus, les gens préfèrent recevoir des soins et des services à la maison et obtenir plus rapidement un congé de l’hôpital, en plus de permettre au système de santé d’économiser (CHA, 2009). En 2017, le coût moyen estimé des soins et services à domicile était de 55 $ par jour, alors qu’un séjour à l’hôpital coûtait au moins 1 000 $ (Sinha, 2017). Il faut aussi reconnaître l’apport important des membres de la famille et des proches, et que souvent le proche aidant est également une personne aînée (Hudon et Milan, 2016). Au Canada, on estime que neuf personnes sur dix reçoivent des soins ou des services à domicile par un proche aidant à raison de 10 heures par semaine (Expert Group on Home & Health Care, 2015).
De surcroît, l’Association médicale canadienne (2021) estime que d’ici 2031, les besoins en soins à domicile augmenteront de 53 % en lien avec le vieillissement de la population et de la demande pour le maintien à domicile. Le profil des personnes les plus susceptibles de recevoir des soins et des services à domicile se caractérise par une moyenne d’âge de 79 ans et par des cas de maladies cardiovasculaires ou d’autres maladies chroniques telles que le diabète, le cancer ou l’emphysème (ICIS, 2021a). De plus, il est inquiétant de constater qu’une personne aînée sur neuf a été admise de façon précoce en institution de soins alors qu’elle aurait probablement pu bénéficier de soins ou de services à domicile (ICIS, 2020).
Plusieurs initiatives récentes, tant au niveau national qu’international, ont ciblé le maintien à domicile. Entre autres, le budget fédéral de 2021 indiquait un engagement de 90 millions de dollars pour financer la nouvelle initiative Vieillir dans la dignité à la maison, qui vise à aider les personnes aînées à faible revenu et vulnérable à demeurer à domicile plus longtemps (ministère des Finances du Canada, 2021). De la même façon, la lettre de mandat de la ministre fédérale des Aînés décrit le développement d’une prestation pour le vieillissement à la maison (Cabinet du Premier ministre, 2021). On a ainsi vu le Conseil national des aînés jouer le rôle de groupe expert afin d’examiner des mesures pour le maintien à domicile (Gouvernement du Canada, 2023) et formuler des recommandations aux ministres des Aînés et de la Santé. On continue de percevoir l’importance accordée au maintien à domicile, par exemple dans les accords bilatéraux ainsi que dans les différentes initiatives provinciales et territoriales ciblant les soins à domicile, dont le Plan décennal 2013-2023 du Programme de soins à domicile et en milieu communautaire des Premières Nations et des Inuits (Santé Canada, 2015). À l’international, l’Organisation mondiale de la Santé (OMS) a lancé la Décennie pour le vieillissement en bonne santé 2020-2030 qui reconnaît que l’accès à des soins, y compris les soins à domicile, doit être offert aux personnes aînées qui en ont besoin (OMS, 2020). Dans le même sens, les objectifs de développement durable des Nations Unies ciblent l’accès égal aux services à domicile (OMS, 2020) comme mesure de réduction des inégalités en santé.
Enfin, malgré l’intérêt pour le virage ambulatoire et le maintien à domicile des personnes aînées, l’accessibilité aux soins et aux services à domicile demeure un problème. Premièrement, les sommes consacrées aux hôpitaux, incluant les honoraires des médecins et les frais de médicaments, continuent de représenter la majorité des dépenses en santé alors que les soins dans la communauté ne correspondent qu’à 4 % des dépenses totales en santé (ICIS, 2021b). Deuxièmement, les bénéficiaires de soins et de services à domicile ont toujours des besoins non satisfaits (Flood et al., 2021), et ce, malgré le haut taux de satisfaction en lien avec les soins et les services reçus (Conseil de la santé du Nouveau-Brunswick, 2019). Finalement, d’autres éléments rendent les soins et les services difficilement accessibles : les coûts, dont certains bénéficiaires doivent débourser jusqu’à 30 % (ICIS, 2021b), la disponibilité des soins et des services en région (Gilmour, 2018), les problèmes liés aux ressources humaines dans le domaine (Home Care Ontario, 2018), la langue dans laquelle les services sont offerts (Dupuis-Blanchard et al., 2021) ainsi que l’intersectionnalité dans les soins et les services en lien avec l’identité du genre, l’orientation sexuelle, la race, la présence d’un handicap et la classe sociale.
Pour toutes ces raisons, bon nombre d’organismes ont produit des rapports plaidant les parties prenantes dans les soins et les services à domicile. En 2016, l’Association canadienne de soins et services à domicile en collaboration avec l’Association des infirmières et infirmiers du Canada et le Collège des médecins de famille du Canada avait créé un plan d’action intitulé Plan national pour de meilleurs soins à domicile au Canada. Par la suite, l’Association médicale canadienne a publié son rapport Portrait des soins de santé aux aînés au Canada (2016), qui décrit l’importance d’une stratégie nationale pour les personnes aînées. Malgré le développement de stratégies provinciales, une stratégie nationale assurant les besoins de la population vieillissante au Canada n’a pas encore vu le jour.
2. Méthodologie
L’approche de recherche documentaire adoptée dans cet article s’inspire de la méthode traditionnelle d’Arksey et O’Malley (2005). Plus précisément, l’approche consiste en une collecte des données informative grâce à l’étude de documents issus de sources fiables. Les critères d’inclusion étaient les sources d’information publiées entre 2000 et 2022, en français et en anglais, scientifiques ou de vulgarisation (rapports gouvernementaux), en utilisant les mots clés identifiés avec l’aide d’un bibliothécaire universitaire dans les bases de données PubMed et CINAHL. Voici des exemples de mots clés, et leur synonyme : « barrière linguistique », « langue » et « soins à domicile », « services à domicile ». Un total de 546 articles scientifiques a été relevé. Après un examen des articles, 99 touchant les soins à domicile pour les minorités linguistiques ont été retenus. Trente-huit documents vulgarisés ont également été retenus. De ces deux sources documentaires, un total de 14 documents présentait les connaissances dans le domaine des CFSM. Après la collecte des documents, une grille d’analyse de 15 colonnes a été élaborée dans Microsoft Excel pour guider l’extraction et l’organisation des informations.
3. État des connaissances
Les travaux de l’autrice à titre de détentrice de la Chaire de recherche en santé CNFS – Université de Moncton sur le vieillissement des populations de 2014-2023 ont grandement contribué à établir la base des connaissances sur les différentes dimensions du maintien à domicile en CFSM ainsi qu’à mobiliser ces connaissances pour la pratique et les politiques sociales. Avec une équipe de chercheurs et de personnes apprenantes, de nombreux projets ont fait le point sur la question posée au début de cette réflexion.
Premièrement, il y a une pénurie d’écrits sur les soins et services à domicile en communauté francophone en situation minoritaire (CFSM) (Dupuis-Blanchard, 2022). Par exemple, durant l’exercice de la rédaction d’un rapport (Dupuis-Blanchard, 2022), la littérature avait révélé que seulement 14 documents traitaient la question des soins et des services à domicile en CFSM.
Deuxièmement, la recherche sur les CFSM porte prioritairement sur l’accès aux soins ou aux services pour le maintien à domicile. Plus précisément, elle examine la disponibilité du personnel bilingue ou en mesure d’offrir les services en français dans les organismes communautaires (Thériault et Dupuis-Blanchard, 2017). Malgré cela, Villard (2018) révélait que la plupart des fournisseurs de soins et de services croyaient que les besoins des francophones dans les CFSM étaient satisfaits. En général, les écrits confirment le manque de considération pour l’offre de service en français et la culture francophone dans les soins et les services à domicile. De plus, même si les services reçus étaient jugés bons, leur accès était difficile et comportait peu d’ajustement pour la culture francophone des personnes soignées à domicile (Ducharme et al., 2008; Tardif et Dallaire, 2010). Tardif et Dallaire (2010) affirment que les personnes reconnaissaient avoir le droit aux soins et aux services à domicile en français, mais lorsqu’il s’agissait de leur santé, les personnes plaçaient la langue de service en deuxième position pour ne pas retarder l’accès aux services. Pareillement, les personnes aînées francophones au Nouveau-Brunswick indiquaient que l’un des plus grands défis à relever était le manque de services à domicile en premier, suivi de l’insuffisance quant à la prestation de services en français (Dupuis-Blanchard et al., 2013, 2014). Le problème de la langue de service s’étend aussi à la prestation des services communautaires de fin de vie aux francophones, contraignant ces derniers à hésiter à demander le service ou tout simplement à reporter l’accès à ce service (Fraser, 2016).
Ainsi, les travaux de l’autrice ont brossé un portrait du vieillissement en CFSM (Dupuis-Blanchard et al., 2014). Premier constat : les Canadiennes et les Canadiens francophones sont plus âgés que l’ensemble de la population, et les services et les soins à domicile (malgré leur existence) demeurent insuffisants pour répondre aux besoins de la population de plus en plus vieillissante (Canadian Home Care Association, 2008), surtout en CFSM (Dupuis-Blanchard, et al., 2011). En 2014, des personnes aînées expliquaient que pour demeurer chez soi, elles devaient être capables de vaquer à leurs activités quotidiennes sans aide. De plus, le maintien à domicile était synonyme d’isolement, car les services ne répondaient pas à leurs besoins, surtout en ce qui concernait l’aide à domicile, comme les repas, le transport et l’accompagnement le soir et la nuit (Dupuis-Blanchard, 2014).
Ces résultats ont motivé une étude qualitative descriptive pour explorer l’expérience de personnes aînées avec une perte d’autonomie vivant en CFSM et leurs stratégies pour demeurer chez elles (Dupuis-Blanchard et al., 2015). Comme résultats, les stratégies du maintien à domicile pouvaient se diviser en deux catégories : les éléments personnels et les éléments communautaires. Les éléments personnels influençant le maintien à domicile étaient l’attitude positive et la résilience, la perception d’avoir une bonne santé et un revenu adéquat, alors que les éléments communautaires étaient le choix de logement, l’accès aux services et le soutien social disponible
Tableau 1
Facteurs influençant le maintien à domicile
De plus, les participants percevaient le transport comme synonyme de l’autonomie. Comme expliqué plus haut, ces derniers n’ont pas mentionné la langue comme barrière pour demeurer chez soi, mais plutôt l’accès aux services, et cela, en anglais ou en français. Dans cette même étude, une analyse secondaire des verbatims a révélé des informations quant au processus de la prise de décision des personnes aînées (Gould et al., 2015). Cette analyse montre que les personnes aînées étaient éveillées aux problèmes liés à leur autonomie et qu’elles avaient développé des mécanismes d’adaptation tels que « un jour à la fois », « les raisons pour ne pas aller en foyer de soins » et « si/quand ». Deux facteurs influençaient aussi l’adaptation : le niveau de soutien de la famille ainsi que les ressources pour planifier le maintien à domicile à long terme. Enfin, une étude sur les avantages et les désavantages du maintien à domicile dans une CFSM rurale (Simard et al., 2015) a été réalisée. Il en découle que le maintien à domicile contribuait à l’amélioration de la qualité de vie et du bien-être, au confort et à la sécurité, à l’indépendance, à la tranquillité du logement et aux occasions de recevoir les enfants et les amis. En revanche, les participants et les participantes craignaient la solitude et l’isolement, l’insécurité la nuit, l’insuffisance des services pour le maintien à domicile et le poids des tâches quotidiennes (Simard et al., 2015).
Certains éléments des études précédentes ont fait l’objet d’autres projets de recherche dans le but de mieux comprendre certains aspects en particulier. En premier, il est primordial pour une ville du Nouveau-Brunswick de planifier en vue du vieillissement de la population (Dupuis-Blanchard et al., 2016a). La province a adopté le concept des collectivités amies des aînés introduit en 2007 par l’Organisation mondiale de la Santé (OMS) afin de connaître les besoins des personnes aînées pour vieillir chez soi. Les résultats d’un sondage (n=289) (taux de réponse : 74,1 %) montraient que les pires obstacles étaient la glace et la neige sur les trottoirs, le coût et le temps d’attente pour le transport en commun, l’entretien du domicile, des activités sociales pour différentes préférences et la complexité de l’accès à de l’information par téléphone. De plus, les commentaires qualitatifs à la fin du sondage identifiaient les activités intergénérationnelles, le logement accessible, le transport en commun ainsi que les coûts pour les sorties et les activités. En deuxième lieu, une étude sur la préférence des activités des personnes aînées francophones au Nouveau-Brunswick révélait un intérêt accru pour la formation en informatique, le jardinage et la santé, surtout la gestion du stress, la nutrition, les médecines douces et l’activité physique (Dupuis-Blanchard et al., 2016b). Finalement, une étude quantitative s’intéressant au transport dans une région rurale du Nouveau-Brunswick (Gould et al., 2016) a porté sur une première tentative à partager le minibus d’un foyer de soins pour le transport de personnes aînées demeurant dans la communauté. Les résultats montraient un grand niveau de satisfaction par les utilisateurs du service. Toutefois, plusieurs usagers ont indiqué que le service était plus utile pour faire des commissions que pour aller à des rendez-vous médicaux. De plus, certains participants se sont plaints de la durée du parcours, surtout s’ils étaient les premiers à monter dans le véhicule.
Jusque-là, plusieurs des études entreprises révélaient le défi de l’accès aux services. Une stagiaire en recherche d’un programme de maîtrise en gestion des services de santé proposait une étude auprès des organismes communautaires offrant des services pour le maintien à domicile (Thériault et Dupuis-Blanchard, 2017). Avec un devis mixte, 49 gestionnaires de différents organismes communautaires ont rempli un sondage alors que 11 d’entre eux ont réalisé une entrevue individuelle. Même si le but principal de cette étude n’englobait pas les ressources humaines, c’était le plus grand obstacle dans l’offre de services de maintien à domicile. En effet, les organismes communautaires ont mis en lumière les conditions de travail des employés, les défis du recrutement des employés et la rétention. De plus, ils s’inquiétaient de la viabilité des services communautaires en raison de l’âge moyen des employés (majoritairement des femmes dans la cinquantaine). Même s’ils voulaient offrir un service bilingue, les gestionnaires ont fait part de leurs difficultés à recruter et surtout à retenir les employés bilingues, car ces personnes trouvaient des emplois avec de meilleures conditions de travail. De plus, le sondage indiquait que les services offerts n’augmenteraient probablement pas dans l’avenir, malgré les demandes croissantes, en raison des ressources humaines.
Afin de trouver des solutions innovantes dans la prestation de services pour le maintien à domicile, plusieurs discussions avec des partenaires liés au domaine du vieillissement ont mené à l’idée de bonifier des infrastructures déjà en place et ainsi permettre à des foyers de soins de longues durées d’offrir des services de maintien à domicile à leur communauté locale. L’idée a fait l’objet d’une conférence principale à l’assemblée générale annuelle des foyers de soins du Nouveau-Brunswick, et a donné lieu à la création du concept de Foyer de soins sans mur (FSSM). Dans un premier temps, 42 gestionnaires de foyers de soins sur 65 ont répondu à un sondage dans le but d’examiner la faisabilité du concept et les services qui pourraient être offerts à la communauté (Dupuis-Blanchard et Gould, 2018). Tous les gestionnaires de foyers de soins étaient d’avis que leurs institutions pouvaient offrir des services aux personnes aînées de la communauté pour le maintien à domicile. Les types de services variaient entre les soins de base, les activités instrumentales et les activités sociales. Une dizaine de gestionnaires ont participé à une entrevue individuelle et la majorité était en accord pour dire que le modèle de soins aux personnes aînées devait changer pour un modèle communautaire. Depuis cette première étude sur le concept de FSSM, un projet a été lancé dans le cadre des Projets pilotes pour aînés en santé, financé par l’Agence de santé publique du Canada et le gouvernement du Nouveau-Brunswick. Les résultats préliminaires montrent une amélioration dans l’accès aux services et aux soins grâce à un accompagnement vers les services, des activités sociales pour réduire l'isolement, et l'offre de transport. Comme impact, certains participants au projet ont évité de se présenter à l'unité de l'urgence pour des situations non-urgentes. Le concept a reçu le prix R3 de la Fondation de l’innovation du Nouveau-Brunswick en 2018 ainsi que le prix de la Décennie sur le vieillissement en santé de l’OMS et l’Office des Nations Unies (OMS, 2022). De plus, le projet pilote a été adopté par le gouvernement provincial à de multiples foyers de soins au Nouveau-Brunswick (GNB, 2021).
Parallèlement, une étude a été réalisée portant sur la vulnérabilité sociale des personnes aînées francophones en CFSM récemment déménagées de la maison à un appartement (Dupuis-Blanchard et al., 2021). Le but de cette étude mixte auprès de 29 participants était de mieux comprendre l’influence de la vulnérabilité sociale sur la décision de déménager. Les résultats ont indiqué que la détérioration de la santé de l’individu ou de son partenaire ainsi que l’accès à une source fiable de soutien sont les deux facteurs majeurs dans la décision de quitter la maison. D’autres facteurs qui contribuaient au déménagement étaient les difficultés de transport ainsi que le sentiment d’insécurité. Pareillement, dans le but d’explorer l’accès aux services pour le maintien à domicile et de confirmer l’ensemble des recherches sur le maintien à domicile en CFSM, une étude a été menée à l’Île-du-Prince-Édouard auprès de 26 francophones (Dupuis-Blanchard et Caissie, 2022). Cette étude qualitative descriptive réunissait les participants en quatre groupes de discussion pour partager leurs expériences du maintien à domicile. Les résultats ont révélé que les problèmes quant au maintien à domicile étaient l’accès aux services en français (ceux-ci sont offerts de manière incohérente et sporadique) et à un logement.
Enfin, pour répondre au problème des ressources humaines, des recherches ont été effectuées dans les écoles secondaires francophones de la province du Nouveau-Brunswick afin de connaître les intérêts des élèves quant à une carrière associée au vieillissement (Dupuis-Blanchard et al., 2022, 2023). Ces travaux ont indiqué qu’on discutait peu du vieillissement de la population et de ses implications sociétales dans les écoles secondaires francophones de la province et que les élèves ne connaissaient pas les occasions d’emploi dans le domaine. Les élèves avaient des préjugés envers les personnes aînées qui semblaient engendrer des craintes et des peurs envers le vieillissement. Cette étude a également souligné le manque d’information sur les perspectives d’emploi reliées au vieillissement ainsi que le nombre important d’élèves de 10e et de 11e année qui n’ont pas encore choisi un champ d’intérêt pour des études futures ou une carrière.
En somme, les travaux des dix dernières années portant sur le maintien à domicile des personnes aînées en CFSM confirment l’existence de problèmes en matière d’accès des services à domicile. L’accès aux services est ardu pour maintes raisons : des services requis qui ne sont pas offerts, des ressources humaines difficiles à recruter et à retenir, des élèves du secondaire peu informés du vieillissement de la population et des possibilités d’emplois ainsi qu’un manque de planification pour le maintien à domicile à la fois personnelle et sociétale. La langue semble donc occuper la deuxième position, alors que l'accès aux services mêmes deviennent plus important pour le maintien à domicile. Les études présentées prouvent qu’une fois les problèmes identifiés, des solutions potentielles peuvent être apportées.
4. L’avenir des soins et services à domicile
Recevoir des soins et des services à domicile prévient ou retarde l’admission en soins institutionnels (Dupuis-Blanchard et al., 2015, 2021), contribue aux sentiments de bien-être et assure une qualité de vie (Simard et al., 2015). Les écrits sur les minorités linguistiques à l’extérieur des CFSM identifient les impacts des barrières linguistiques en plus de celles déjà discutées :
Moins d’heures de soins à domicile (Ma et al., 2020; Ward et al., 2005);
Relation thérapeutique tendue (Bourgeault et al., 2010);
Risque de réadmission en institution de soins (Lindholm et al., 2012; Squires et al., 2022);
Moins bonne évaluation de l’état de santé par un professionnel de la santé (Squires et al., 2022);
Peu de continuité dans les soins (Squires et al., 2017);
Carence de planification des soins de fin de vie (Feuz et al., 2019).
Pour ces raisons et bien d’autres, les études dans le domaine des soins et des services pour le maintien à domicile en CFSM doivent porter au-delà de l’accès aux services. Alors, comment en améliorer l’accès?
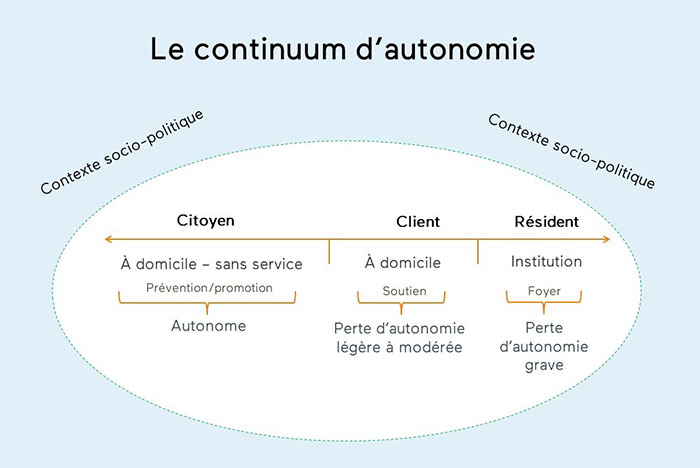
Premièrement, il faut adopter un continuum de l’autonomie concernant les soins et les services aux personnes aînées. À une extrémité du continuum, on trouve la plus grande autonomie où l’on cible les soins et les services de promotion de la santé et la prévention de la maladie. Ici, le but est de maintenir le plus haut niveau d’autonomie possible pour la personne. À l’autre extrémité du continuum se trouve une grande perte d’autonomie où la personne reçoit, souvent en institution, des soins de longue durée ou même de fin de vie. Entre ces deux extrémités se trouve un chevauchement du degré d’autonomie élevée et du degré d’autonomie moins élevé tout en prodiguant des soins ou des services nécessaires.
Figure 1
Le continuum d’autonomie
Un continuum permet le va-et-vient entre différents états d’autonomie et le besoin ou non de soutien pour favoriser l’optimisation de l’autonomie. En réalité, l’autonomie n’est pas statique. On doit donc faciliter le passage d’un état à l’autre tout en offrant de la flexibilité dans les soins et les services.
Deuxièmement, afin de répondre aux besoins des personnes aînées pour le maintien à domicile, il faut miser sur des projets innovateurs comme celui du FSSM. Plus particulièrement, le FSSM est un programme flexible qui répond aux besoins individuels et communautaires pour vieillir chez soi. Sans services prédéterminés, les personnes aînées peuvent y obtenir ce dont elles ont besoin pour demeurer autonomes. Il s’agit d’une idée simple qui utilise une infrastructure existante et une expertise en vieillissement, similaire à un modèle hub and spoke (réseau en étoile) offrant des services au-delà de sa raison d’être. Il faut aussi considérer le rôle de la technologie dans le maintien à domicile et utiliser cette dernière de manière informée et éthique.
Troisièmement, dans un contexte de vieillissement de la population et des CFSM, des efforts considérables doivent cibler l’intégration de ces notions dans les écoles ainsi que les institutions d’enseignement postsecondaire. Les jeunes doivent absolument être sensibilisés au vieillissement de la population et à son impact sur leur carrière. De même, les personnes apprenantes dans des programmes de formation collégiale et universitaire doivent entrer sur le marché du travail avec un bagage de connaissances sur ces deux thèmes. Il faut conscientiser les jeunes pour réduire l’âgisme et les encourager à considérer une carrière dans le domaine du vieillissement. Autrement, comment allons-nous répondre aux besoins de la population vieillissante?
Quatrièmement, bon nombre d’organismes et d’individus exercent des pressions pour une stratégie nationale sur le vieillissement. Celle-ci réunirait, sous des priorités communes, les différentes stratégies provinciales et territoriales tout en misant sur le rôle du gouvernement fédéral. Or, pendant la dernière année, les ministres des Aînés et de la Santé ont plutôt demandé aux membres du Conseil national des aînés de se pencher sur les bénéfices possibles du maintien à domicile (Cabinet du Premier ministre, 2021). Une vision commune, nationale, pourrait tout de même être utile pour ensuite intégrer des programmes ou des services pertinents quant au vieillissement de la population, dont les CFSM.
Cinquièmement, il faut absolument reconnaître l’impact de l’isolement social sur la santé. Il faut ainsi prioriser le développement de services et de soins à domicile pour les CFSM dans le but de réduire le risque d’isolement et de solitude (de Moissac et al., 2016). À cet égard, dans l’étude de de Moissac et ses collègues (2016), les personnes aînées francophones qui recevaient des soins et des services à domicile semblaient plus à risque d’isolement en raison de l’accès limité aux services en français. Le U.S. Surgeon General Advisory (2023) indique que les personnes isolées sont assujetties à un plus grand risque de mort prématurée, de démence, de maladies cardiovasculaires, d’anxiété, de dépression et d’hospitalisation. Ainsi, les services du continuum de l’autonomie, du FSSM ou autres programmations, doivent y intégrer des initiatives de santé sociale pour contrer l’isolement.
Finalement, les soins et les services à domicile sont la pierre angulaire du virage ambulatoire et du maintien à domicile (Dupuis-Blanchard, 2022). Il faut se rappeler que le secteur des soins et des services à domicile est le moins bien compris sur le plan de l’incidence des barrières linguistiques (Squires et al., 2022). Alors, étant donné la pénurie d’études sur le maintien à domicile, incluant les soins et les services à domicile et dans les CFSM, d’autres études sont nécessaires. Des initiatives de financement de la recherche pour les CFSM doivent aussi être priorisées. Il serait également important de décrire l’influence de la langue avec l’intersectionnalité de l’identité du genre, les enjeux du territoire et/ou le statut socioéconomique. En effet, les écrits consultés ne font aucune mention de cette intersectionnalité. De plus, il faut poursuivre l’intégration des notions relatives au CFSM dans les programmes de santé postsecondaire et offrir de la formation continue aux employés déjà en place. Des documents disponibles, certains provenant de gouvernements ou de parties prenantes, négligent les CFSM. La sensibilisation aux besoins des CFSM doit se poursuivre continuellement, que ce soit dans la formation, dans les politiques sociales ou dans la recherche. Il reste d’importants défis à surmonter!
Conclusion
D’emblée, étant donné l’importance du maintien à domicile dans un contexte de vieillissement de la population, non seulement des études sont nécessaires, mais aussi la mobilisation des connaissances pour améliorer le sort des personnes aînées en CFSM. Le présent article a dévoilé l’état des connaissances sur le maintien à domicile en étalant les travaux de l’autrice dans le cadre d’une chaire ainsi que d’autres ouvrages pour situer les travaux menés en recherche. Une pénurie de connaissances dans le domaine témoigne du peu d’importance qu’ont accordé les travaux passés aux soins et aux services à domicile. Il faut offrir ces derniers sur un continuum flexible tout en priorisant l’autonomie des personnes.
Appendices
Remerciements
L’autrice remercie Marc Harper, bibliothécaire à l’Université de Moncton, Valérie McIntyre, étudiante à la maîtrise en science infirmière, et Éric Boutot, assistant de recherche, ainsi que Catherine Bigonnesse pour l’analyse minutieuse des documents.
Ce projet a été financé par Santé Canada, dans le cadre du Plan d’action pour les langues officielles – 2018-2023 : Investir dans notre avenir par le biais du Consortium national de formation en santé (CNFS).
Bibliographie
- Arksey, H. et O’Malley, L. (2005). Scoping studies: towards a methodological framework. International Journal of Social Research Methodology, 8(1), 19-32. https://doi.org/10.1080/1364557032000119616
- Association canadienne de soins et services à domicile (2016). Un plan national pour de meilleurs soins à domicile au Canada. https://cdnhomecare.ca/wp-content/uploads/2020/03/Un-plan-national-pour-de-meilleurs-soins-a%CC%80-domicile-au-Canada.pdf
- Association médicale canadienne (2016). Portrait des soins de santé aux aînés au Canada. https://www.cma.ca/sites/default/files/2018-11/the-state-of-seniors-health-care-in-canada-september-2016-fr.pdf
- Association médicale canadienne (2021). Crise des soins aux aînés au Canada : répondre à une demande deux fois plus grande. https://www.cma.ca/sites/default/files/pdf/health-advocacy/activity/CMA-LTC-Deloitte-Report-FR.pdf
- Bourgeault, I. L., Atanackovic, J., Rashid, A. et Parpia, R. (2010). Relations between immigrant care workers and older persons in home and long-term care. Canadian Journal on Aging/La Revue canadienne du vieillissement, 29(1), 109-118. https://doi.org/10.1017/S0714980809990407
- Cabinet du Premier ministre (2021). Lettre de mandat de la ministre des Aînés. https://pm.gc.ca/fr/lettres-de-mandat/2021/12/16/lettre-de-mandat-de-la-ministre-des-aines
- Canadian Home Care Association (CHA) (2008). Home care: the next essential service meeting the needs of an aging population. http://nbhsa.ca/english/wp-content/uploads/sites/2/2014/10/homecarereport.pdf
- Canadian Healthcare Association (CHA) (2009). Home care in Canada: From the margins to the mainstream. https://www.healthcarecan.ca/wp-content/themes/camyno/assets/document/PolicyDocs/2009/External/EN/HomeCareCanada_MarginsMainstream_EN.pdf
- Conseil de la santé du Nouveau-Brunswick (2019). Les limites de la satisfaction : résultats de l’édition 2018 du Sondage sur les soins à domicile. https://csnb.ca/sites/default/files/publications-attachments/les_limites_de_la_satisfaction_-_edition_2018_sondage_sur_les_soins_a_domicile.pdf
- Coyte, P. et McKeever, P. (2001). Home care in Canada: Passing the buck. Canadian Journal of Nursing Research, 33(2), 11-25. https://cjnr.archive.mcgill.ca/article/view/1631
- Moissac (de), D., Roch-Gagné, M., Ba, H., Gueye, N. et Ether, S. (2016). Health status of minority francophone seniors in Manitoba and access to services in French: potential for social isolation. Développement humain, handicap et changement social/Human Development, Disability, and Social Change, 22(1), 57-73. https://doi.org/10.7202/1086381ar
- Ducharme, F., Paquet, M., Vissandjée, B., Carpentier, N., Lévesque, L., et Trudeau, D. (2008). Des services à domicile culturellement sensibles : perspective des intervenants et des proches-aidantes originaires d’Haïti en tant que cas traceur. Canadian Journal on Aging/La Revue canadienne du vieillissement, 27(2), 191–205. https://doi.org/10.3138/cja.27.2.191
- Dupuis-Blanchard, S. (2022). Soins à domicile et soins palliatifs communautaires. Rapport non publié. Consortium national de formation en santé.
- Dupuis-Blanchard, S., Bigonnesse, C., Gould, O., Andrew, M. et Maillet, D. (2021). Impact of social frailty on relocation of older adults. The Journal of Frailty & Aging, 10(3), 254–258. https://doi.org/10.14283/jfa.2021.3
- Dupuis-Blanchard, S. et Caissie, J. (2022). Naviguer le maintien à domicile en communautés de langue officielle en situation minoritaire rurales : enjeux et pistes de solutions. Reflets : revue d’intervention sociale et communautaire, 27(2), 1-20.
- Dupuis-Blanchard, S. et Gould, O. (2018). Nursing homes without walls for aging in place. Canadian Journal on Aging/Revue canadienne du vieillissement, 37(4), 442–449. https://doi.org/10.1017/s0714980818000272
- Dupuis-Blanchard, S. et Thériault, D. (2023). Exploring high school students career interest in aging for a sustainable workforce. SAGE Open, April-June, 1-10. https://doi.org/10.1177/21582440231177258
- Dupuis-Blanchard, S., Gould, O. et French, I. (2016a). L’importance de planifier en vue du vieillissement de la population : notre ville est-elle amie des aînés? Journal of New Brunswick Studies, 7(1), 87-104. https://journals.lib.unb.ca/index.php/JNBS/article/view/25199
- Dupuis-Blanchard, S., Gould, O. N., Gibbons, C., Simard, M., Éthier, S. et Villalon, L. (2015). Strategies for aging in place: the experience of language-minority seniors with loss of independence. Global Qualitative Nursing Research, 2, 2333393614565187. https://doi.org/10.1177/2333393614565187
- Dupuis-Blanchard, S., Simard, M., Gould, O. N., et Villalon, L. (2013). La perception des aînés francophones en situation minoritaire face aux défis et aux enjeux liés au maintien à domicile en milieu urbain néo-brunswickois. Canadian Journal of Public Health/Revue canadienne de santé publique, 104(6 Suppl 1), S71-74. https://doi.org/10.17269/cjph.104.3458
- Dupuis-Blanchard, S., Thériault, D. et Caissie, J. (2022). Exploring French Canadian high school students’ interest in and perspectives of a career with older adults. Health and Social Care in the Community, 30(4), e1070-e1077. https://doi.org/10.1111/hsc.13514
- Dupuis-Blanchard, S., Thériault, D. et Mazerolle, L. (2016b). Université du troisième âge : les besoins en formation continue des personnes âgées francophones au Nouveau-Brunswick. Canadian Journal on Aging, 35(4), 423-431. http://dx.doi.org/10.1017/S0714980816000477
- Dupuis-Blanchard, S., Villalon, L. et Alimezelli, H. T. (2014). Vieillir en santé en situation minoritaire linguistique au Canada : enjeux, défis et mobilisation collective. Global Health Promotion, 21(1 Suppl), 70-75. https://doi.org/10.1177/1757975913512161
- Dupuis-Blanchard, S., Simard, M., Gould, O. et Villalon, L. (2011). Les défis et les enjeux liés au maintien à domicile des aînés : une étude de cas en milieu urbain néo-brunswickois [rapport de recherche]. Université de Moncton.
- Expert Group on Home & Community Care (2015). Bringing care home. https://health.gov.on.ca/en/public/programs/lhin/docs/hcc_report.pdf
- Feuz, M. A., Odierna, D. H., Katen, M., Volow, A., McMahan, R. D., Ritchie, C. S., McSpadden, S., Dearman, K. et Sudore, R. L. (2019). Leveraging in-home supportive services programs to engage people in advance care planning: Input from staff, providers, and client stakeholders. Journal of Palliative Medicine, 22(11), 1430-1438. https://doi.org/10.1089/jpm.2018.0429
- Fraser, J. (2016). Palliative and end-of-life care provincial roundtable report – A report from Parliamentary Assistant John Fraser to the Minister of Health and Long-Term Care. Ontario Ministry of Health and Long-Term Care.
- Flood, C. M., DeJean, D., Frisina Doetter, L., Quesnel-Vallée, A. et Schut, E. (2021). Assessing cash-for-care benefits to support aging at home in Canada. IRPP Study 83. Institute for Research on Public Policy Study. https://irpp.org/wp-content/uploads/2021/04/Assessing-Cash-for-Care-Benefits-to-Support-Aging-at-Home-in-Canada.pdf
- Gilmour, H. (2018). Besoins insatisfaits en matière de soins à domicile au Canada. Health Reports/Rapports sur la santé, 29(11), 3-13. https://www150.statcan.gc.ca/n1/pub/82-003-x/2018011/article/00002-fra.htm
- Gould, O., Dupuis-Blanchard, S., Villalon, L., Simard, M. et Ethier, S. (2015). Hoping for the best or planning for the future: Decision making and future care needs. Journal of Applied Gerontology, 1-18. https://doi.org/10.1177/0733464815591213
- Gouvernement du Canada [Commission sur l’avenir des soins de santé au Canada]. (2002a). Guidé par nos valeurs : l’avenir des soins de santé au Canada – Rapport final. https://publications.gc.ca/site/fra/237275/publication.html
- Gouvernement du Canada [Parlement, Sénat. Comité sénatorial permanent des affaires sociales, des sciences et de la technologie] (2002b). La santé des Canadiens – le rôle du gouvernement fédéral. Volume six : recommandations en vue d’une réforme.https://publications.gc.ca/site/fra/9.601677/publication.html
- Gouvernement du Canada (2016). Soins de santé à domicile et en milieu communautaire.https://www.canada.ca/fr/sante-canada/services/soins-domicile-et-soins-continus/soins-domicile-et-soins-communautaires.html
- Gouvernement du Canada (2021) Priorités partagées en matière de santé et Fonds pour la sécurité des soins de longue durée. https://www.canada.ca/fr/sante-canada/organisation/transparence/ententes-en-matiere-de-sante/priorites-partagees-matiere-sante.html
- Gouvernement du Canada [Conseil national des aînés] (2023). Priorités de travail du Conseil national des aînés. https://www.canada.ca/fr/conseil-national-aines/organisation/priorities.html
- Gouvernement du Nouveau-Brunswick (2021). Plan de la santé du Nouveau-Brunswick. https://www2.gnb.ca/content/gnb/fr/corporate/promo/plan-de-la-sante-du-NB.html
- Home Care Ontario (2018). More home care for me and you: Preparing Ontario’s home care system for the challenges of tomorrow. https://www.homecareontario.ca/docs/default-source/position-papers/home-care-ontario-more-home-care-for-me-and-you-february-28-2018.pdf?sfvrsn=16
- Hudon, T., et Milan, A. (2016). Femmes au Canada : rapport statistique fondé sur le sexe – Les femmes âgées. (No 89-503-X). Statistique Canada. https://www150.statcan.gc.ca/n1/pub/89-503-x/2015001/article/14316-fra.pdf
- Institut canadien d’information sur la santé (ICIS) (2020). Parmi les nouveaux résidents en soins de longue durée, un sur 9 aurait pu recevoir des soins à domicile. https://www.cihi.ca/fr/parmi-les-nouveaux-residents-en-soins-de-longue-duree-un-sur-9-aurait-pu-recevoir-des-soins-a
- Institut canadien d’information sur la santé (ICIS) (2021a). Profil des clients des services à domicile, 2019-2020 – tableau de données.https://www.cihi.ca/sites/default/files/document/hcrs-quickstats-2019-2020-fr.xlsx
- Institut canadien d’information sur la santé (ICIS) (2021b). Tendances des dépenses nationales de santé, 2021 – analyse éclair. https://www.cihi.ca/fr/tendances-des-depenses-nationales-de-sante-2021-analyse-eclair
- Lawler, K. (2001). Aging in place: Coordinating housing and health care provision for America’s growing elderly population. Joint Center for Housing Studies of Harvard University.https://www.jchs.harvard.edu/sites/default/files/media/imp/lawler_w01-13.pdf
- Lawton, M. P. et Simon, B. (1968). The ecology of social relationships in housing for the elderly. The Gerontologist, 8(2), 108-115. https://doi.org/10.1093/geront/8.2.108
- Ma, C., Herrmann, L., Miner, S., Stimpfel, A. W. et Squires, A. (2020). Home health care services to persons with dementia and language preference. Geriatric Nursing (New York, N. Y.), 41(2), 165-171. https://doi.org/10.1016/j.gerinurse.2019.08.016
- Lindholm, M., Hargraves, J. L., Ferguson, W. J. et Reed, G. (2012). Professional language interpretation and inpatient length of stay and readmission rates. Journal General Internal Medicine, 27(10), 1294-1299. http://doi.org/10.1007/s11606-012-2041-5
- Ministère des Finances du Canada (2021). Une relance axée sur les emplois, la croissance et la résilience : budget 2021. https://www.budget.gc.ca/2021/report-rapport/toc-tdm-fr.html
- Organisation mondiale de la santé (OMS) (2020). Décennie pour le vieillissement en bonne santé 2020-2030. https://cdn.who.int/media/docs/default-source/decade-of-healthy-ageing/final-decade-proposal/decade-proposal-final-apr2020-fr.pdf?sfvrsn=5be17317_6
- Organisation mondiale de la santé (OMS) (2022). Healthy Ageing 50. https://www.decadeofhealthyageing.org/topics-initiatives/other-initiatives/healthy-ageing-50
- Rowles, G. (1993). Evolving images of place in aging and aging in place. Generations: Journal of the American Society on Aging, 17(2), 65-70.
- Santé Canada (2015). Soins à domicile et en milieu communautaire des Premières Nations et des Inuits (SDMCPNI) : plan décennal (2013-2023). https://publications.gc.ca/collections/collection_2016/sc-hc/H34-282-2015-fra.pdf
- Simard, M., Dupuis-Blanchard, S., Villalon, L., Gould, O., Éthier, S. et Gibbons, C. (2015). L’influence du contexte sociolinguistique minoritaire sur le maintien à domicile des aînés en milieu rural dévitalisé : le cas d’Acadieville au Nouveau-Brunswick. Canadian Journal on Aging/La Revue canadienne du vieillissement, 34(2), 194-206. https://doi.org/10.1017/S0714980815000069
- Sinha, S. K. (2017). Why there’s really no place like home. Sinai Health/UHN Healthy Aging and Geriatrics. https://sinaigeriatrics.ca/theres-no-place-like-home/
- Squires, A., Ma, C., Miner, S., Feldman, P., Jacobs, E. A. et Jones, S. A. (2022). Assessing the influence of patient language preference on 30-day hospital readmission risk from home health care: A retrospective analysis. International Journal of Nursing Studies, 125, 104093. https://doi.org/10.1016/j.ijnurstu.2021.104093
- Squires, A., Peng, T. R., Barrón-Vaya, Y., & Feldman, P. (2017). An exploratory analysis of patient-provider language-concordant home health care visit patterns. Home Health Care Management & Practice, 29(3), 161-167. https://doi.org/10.1177/1084822317696706
- Tam, T. (2020). Aging and chronic disease: A profile of Canadian seniors. Public Health Agency of Canada. https://www.canada.ca/content/dam/hc-sc/documents/services/publications/diseases-and-conditions/aging-chronic-diseases/canadian-seniors-report_2021-eng.pdf
- Tardif, C., et Dallaire, C. (2010). La satisfaction des patients francophones de l’Est de l’Ontario traités en réadaptation à domicile. Francophonies d’Amérique, 30, 61-88. https://doi.org/10.7202/1005881ar
- Thériault, D. et Dupuis-Blanchard, S. (2017). Maintien à domicile : capacité d’offre de services communautaires futurs au Nouveau-Brunswick. Service social, 63(2), 143-159. https://doi.org/10.7202/1046505ar
- U.S. Surgeon General Advisory (2023). Our Epidemic of Loneliness and Isolation. https://www.hhs.gov/sites/default/files/surgeon-general-social-connectionadvisory.pdf
- Villard, C. F. (2018). French language services in the home care system. PEI FrenchHealth Network. https://santeipe.ca/wp-content/uploads/French-LanguageServices-in-Home-Care-September-2018-finalcecilvillard.pdf
- Ward, B. M., Anderson, K. S. et Sheldon, M. S. (2005). Patterns of home and community care service delivery to culturally and linguistically diverse residents of rural Victoria. The Australian Journal of Rural Health, 13(6), 348-352. https://doi.org/10.1111/j.1440-1584.2005.00736.x
List of figures
Figure 1
Le continuum d’autonomie
List of tables
Tableau 1
Facteurs influençant le maintien à domicile




 10.7202/1086381ar
10.7202/1086381ar